Tidlig kroneterapi utført hos ungdommer med alvorlig amelogenesis imperfecta forbedrer livsutfoldelsen
Hovedbudskap
Unge med alvorlig AI opplever negativ påvirkning på psykososial helse på grunn av tennenes utseende og funksjon
Klinisk praksis i Norge i dag er å utsette kronebehandling til pasienten er blitt voksen
Kronebehandling ved alvorlig AI bør utføres etter at tennene er helt frembrutte og ikke avvente til voksen alder
Ungdommer med alvorlig grad av AI har rett til å nyte godt av den høyest oppnåelige helsestandard og bør tilbys kroneterapi i unge år
Amelogenesis Imperfecta (AI) skyldes en sjelden genetisk defekt som påvirker emaljedannelsen [1]. Selv om AI opptrer sjeldent, er det ikke en sjelden medisinsk tilstand (SMT) som defineres med forekomst opp til 1:10 000 individer. En studie fra Nord-Sverige har rapportert en forekomst på 1,4:1 000 [2], mens en annen svensk studie fant en forekomst på 1:4 000 [3]. Denne arvelige tilstanden rammer både det primære og det permanente tannsettet og er knyttet til ulike typer arvelighetsmønstre. AI kan opptre alene eller som del av symptombildet ved et syndrom. Ikke-syndromal AI er vanligere enn syndromal AI. De kliniske manifestasjonene kan avspeile når i løpet av emaljedannelsen forstyrrelsen/skaden har skjedd [4]. En og samme genmutasjon kan føre til ulike fenotyper hos ulike individer [7]. Karakteristisk for AI er at emaljeforstyrrelsene kan opptre svært forskjellige da emaljeoverflaten kan observeres som enten tynn, furet, gropet, ru, misfarget eller sprø eller kombinasjoner av disse. I noen tilfeller kan deler av emaljeoverflaten frakturere eller bli helt nedslitt. Ungdommer med alvorlig grad av AI rapporterer også om utfordringer i form av hypersensitive og smertefulle tenner, både ved tygging, ved inntak av syreholdig mat og drikke, ved tannpuss og ved eksponering til kaldt og varmt vær [5]. Studier viser dessuten at enkelte av ungdommene i denne gruppen unngår sosial kontakt fordi de er skamfulle over tennenes utseende og dermed unngår å smile og le [6] [7] [8] [9]. Ikke overraskende er det registrert en lavere oral helserelatert livskvalitet (OHRQoL) blant ungdommer med AI sammenlignet med jevnaldrende uten denne lidelsen [8] [9] [10].
I hovedsak har tannbehandlingstilbudet for ungdommer med AI hittil vært restorativ i form av fyllinger, komposittoppbygninger, stålkroner og andre midlertidige løsninger. Ungdommer med alvorlig AI har derfor måttet gjennomgå mange fyllingsrevisjoner og kanskje også smertefulle tannbehandlinger [11]. I senere år har imidlertid nye keramiske materialer med tynn materialtykkelse og gode mekaniske egenskaper muliggjort at permanent kroneterapi med godt estetisk resultat og få komplikasjoner også kan tilbys ungdommer med alvorlig AI [12]. Så vidt vi kjenner til, er det ikke gjort studier i Norge som har fokusert på kroneterapi hos ungdommer med AI.
Denne kasuspresentasjonen presenterer tidlig protetisk behandling utført på tre ungdommer med alvorlig grad AI, men også hvordan AI har påvirket deres livsutfoldelse, forut for og i ettertid av behandlingen. Etter utført behandling ble tre munnhelserelaterte livskvalitetsspørsmål rettet til ungdommene og deres foresatte; 1) Er det noe som du har vært forhindret i å gjøre på grunn av problemer med tennene dine eller tennenes utseende? 2) Er det noe som har vært vanskelig å gjøre på grunn av problemer med tennene dine eller tennenes utseende? 3) Er det noe som du har hatt lyst til å gjøre, men som du har valgt bort å gjøre på grunn av problemer med tennene dine eller tennenes utseende?
Pasientene ble henvist fra Den offentlige tannhelsetjenesten i løpet av perioden september 2015 til april 2016 til Kompetansesenteret Tannhelse Midt (TkMidt) for utredning for diagnose og behandling. Alle ble diagnostisert med alvorlig AI og ble tilbudt protetisk rehabilitering. I tillegg til innhentet samtykke i forkant av kronebehandlingen, ble ungdommene sammen med en forelder grundig informert om fremtidige behandlingsprosedyrer, tidsaspektet knyttet til selve behandlingen og at behandlende protetiker ville vektlegge skånsom og vevsbesparende prepareringsteknikk og gi effektiv smertelindring. Deltakerne, ble informert både muntlig og skriftlig om prosjektet. Alle tre ungdommene med foreldrene ga tillatelse til å innhente og bruke nødvendig informasjon for å presentere pasienthistoriene deres. De har blitt forelagt kasusrapporten før publisering.
Prosjektet er godkjent av Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK) og Norsk senter for forskningsdata (NSD).
Kasus A
En 13 år gammel frisk gutt som var munnpuster, møtte for utredning i juni 2016. Han hadde da nylig avsluttet kjeveortopedisk behandling. Gutten hadde tidligere fått utført noe fyllingsterapi. Hovedproblemet hans var dårlig tannestetikk, for han syntes at tannoverflatene var flekkede og delvis oppsmuldrete. Han hadde begynt på ungdomsskolen og var nå mer opptatt av tennenes utseende enn før og var motivert for protetisk kronebehandling.
På de munnhelserelaterte spørsmålene han ble stilt, svarte han at han kjente på at han var forhindret i å snakke og smile, og da det var vanskelig for han å gjøre det, var det også vanskelig«å være seg selv». Han hadde jo lyst til å snakke og kommunisere med andre, men valgte det bort. Han var tilbaketrukket og forsiktig i sosial omgang og unngikk å smile på bilder. Moren bekreftet at gutten hennes var forhindret i å vise tenner og i stedet skjulte de når han smilte. Hun mente det var vanskelig for han å smile der det var fremmede til stede, og selv om han hadde lyst, valgte han det bort. Også på bilder med nærfoto av ansikt, valgte han ikke å smile.
Den kliniske undersøkelsen juni 2016 viste permanente tenner fra 17 til 47 med tannfargede fyllinger i noen molarer (Figur 1 A). Alle tenner hadde gulbrun farge med en ru, hypomineralisert emalje. Posteruptivt emaljetap på okklusalflater på molarer og tap av vertikal bitthøyde ble observert. I overkjevens front ble det registrert mild gingivitt uten synlig plakk. Røntgenundersøkelse (ortopantomogram (OPG)) (Figur 1 B) viser normal emaljetykkelse, men redusert røntgenkontrast mellom emalje og dentin.
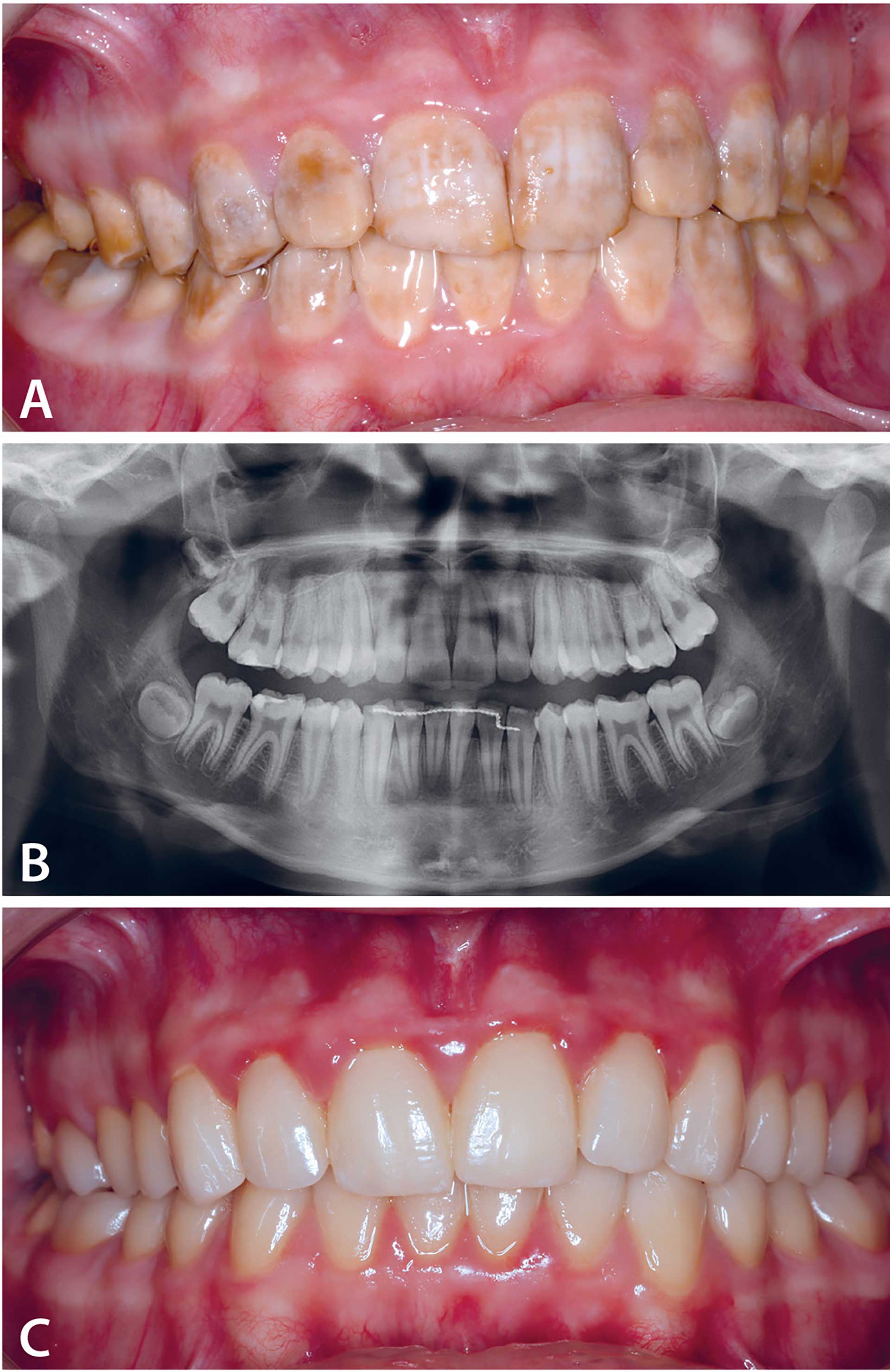
Figur 1 A–C. A: En 13 år gammel gutt med AI hypomaturasjonstypen. Samtlige tenner var kraftig misfargede. B: Orthopantomogram ved 13 års alder. Redusert røntgenkontrast mellom emalje og dentin. C: Klinisk foto ved 17 års alder, 4 år etter oppstart av kroneterapi. Totalt 24 helkeramiske kroner utført i løpet av en 4 års periode.
Diagnose:AI - hypomaturasjonstype K00.5
Behandling: I den første behandlingsrunden i tidsperioden oktober 2016- januar 2017, ble det utført permanent kroneterapi i overkjevens front 13-23 og på 46 og 36. I den andre behandlingsrunden fra februar – mars 2019, ble permanente kroner på 16, 26 og underkjevens front fra 43-33 fremstilt. Den tredje behandlingsrunden ble utført i juni 2020 og besto av å gjøre permanent kroneterapi på alle premolarer. Totalt fikk pasienten kroner av typen IPS e.max (Ivoclar Vivadent) på 24 tenner. Kronene ble sementert med GC Fuji Plus sement. Pasienten samarbeidet godt og all behandling ble utført i våken tilstand i lokalanestesi.
Kontroller: Pasienten ble fulgt opp med jevnlige etterkontroller. Han hadde ingen plager eller smerter etter behandling. Figur 1 C viser klinisk foto ved kontroll, fire år etter første runde med protetisk rehabilitering. Det ble ikke registrert plakk, men en noe rødlig gingiva bukkalt i overkjevens front som mulig kunne ha sammenheng med munnpustingen. Pasienten ble derfor anbefalt å oppsøke øre-nese-hals lege for videre utredning.
Etter protetisk behandling svarte både gutten og moren nei på samtlige munnhelserelaterte spørsmål, det vil si gutten hadde ikke lenger problemer knyttet til tennenes utseende og funksjon. Han var ikke forhindret i å vise tenner og smile og kunne spise og tygge mat. Han var heller ikke lengre flau over tennene sine. Grunnet tannstatus var ingenting lengre vanskelig å gjøre, og han kunne nå gjøre alt han hadde lyst til å gjøre. Han gledet seg over at han nå kunne ha samvær med andre.
Kasus B
En frisk jente på 13 år møtte september 2016 til utredning på grunn av dårlig tannestetikk som følge av AI. Hun var tvilling og født prematurt i uke 30. Tvillingbroren hadde normalt mineralisert emalje. To onkler på farens side hadde Ushers syndrom, en autosomal recessiv sykdom med mulig assosiasjon til AI [13]. Hun hadde som ti-åring fått satt stålkroner på tann 36 og 46 for å avhjelpe mot ising og for å opprettholde vertikal bitthøyde.
Jenta var misfornøyd med tannestetikken, spesielt tannfargen og de spisse hjørnetennene i overkjeven. Hun var tidvis deprimert og lei seg, opplevde utenforskap og kunne spontant begynne å gråte. Periodevis hadde hun søvnvansker. Pasienten var sterkt motivert for protetisk kronebehandling og var selv en pådriver for igangsetting av behandling.
Jenta svarte at hun var forhindret i å spise harde ting da hun var redd for at tannbiter skulle falle ut fra tennene og at det ville gi ising. Hun syntes også at det var vanskelig å smile på grunn av sin tannstatus og sa selv at hun hadde et «smilekompleks». Portrettfotografering på skolen og julekortbilder opplevdes for henne som traumatisk. Hun var redd for å få spørsmål angående tennene, og uttrykte selv at hun var «et lett bytte» for å bli ertet i sosial sammenheng. På grunn av tennenes utseende unngikk hun å smile, selv om hadde lyst. Selv om hun hadde lyst til å spise hardt godteri, kunne hun ikke det. Moren svarte at datteren som hun så det, på mange måter var faktisk forhindret i deltakelse i sitt eget liv. Hun hadde observert at datteren skammet seg over både fargen, formen og størrelsen på tennene, noe som hadde ført til et dårlig selvbilde. Problemene hadde økt desto eldre hun ble. Hun trodde også det var vanskelig for datteren å ikke skamme seg, siden hun måtte holde hånden foran munnen for å skjule tennene.
Den kliniske undersøkelsen i september 2016 (Figur 2 A, B, C og D) viste et kariesfritt permanent tannsett fra 17-47 med en tendens til dypt bitt. Munnhygienen var god selv om tannemaljen var ru og i varierende grad hypoplastisk, tynn eller helt fraværende, noen steder også med horisontale riller. Tennene fra 1. premolarer og lateralt i tannbuen var ravfargede på grunn av fravær av emalje og eksponert dentin (Figur 2 C og D). Incisivene i over- og underkjeve hadde atypisk kroneform («firkantede» kroner) med en emalje som var tynn, skjør og krakelert. Det ble også registrert varierende grad av posteruptivt emaljetap på alle tenners okklusal-/incisalflater samt tap av vertikal bitthøyde. Manglende approximalkontakter og spacing forekom mellom tennene i begge kjever (Figur 2 C og D).
Røntgenundersøkelsen (OPG) (Figur 2 B) viser at røntgenkontrasten mellom emalje og dentin er normal, men at emaljen er tynn og delvis manglende.
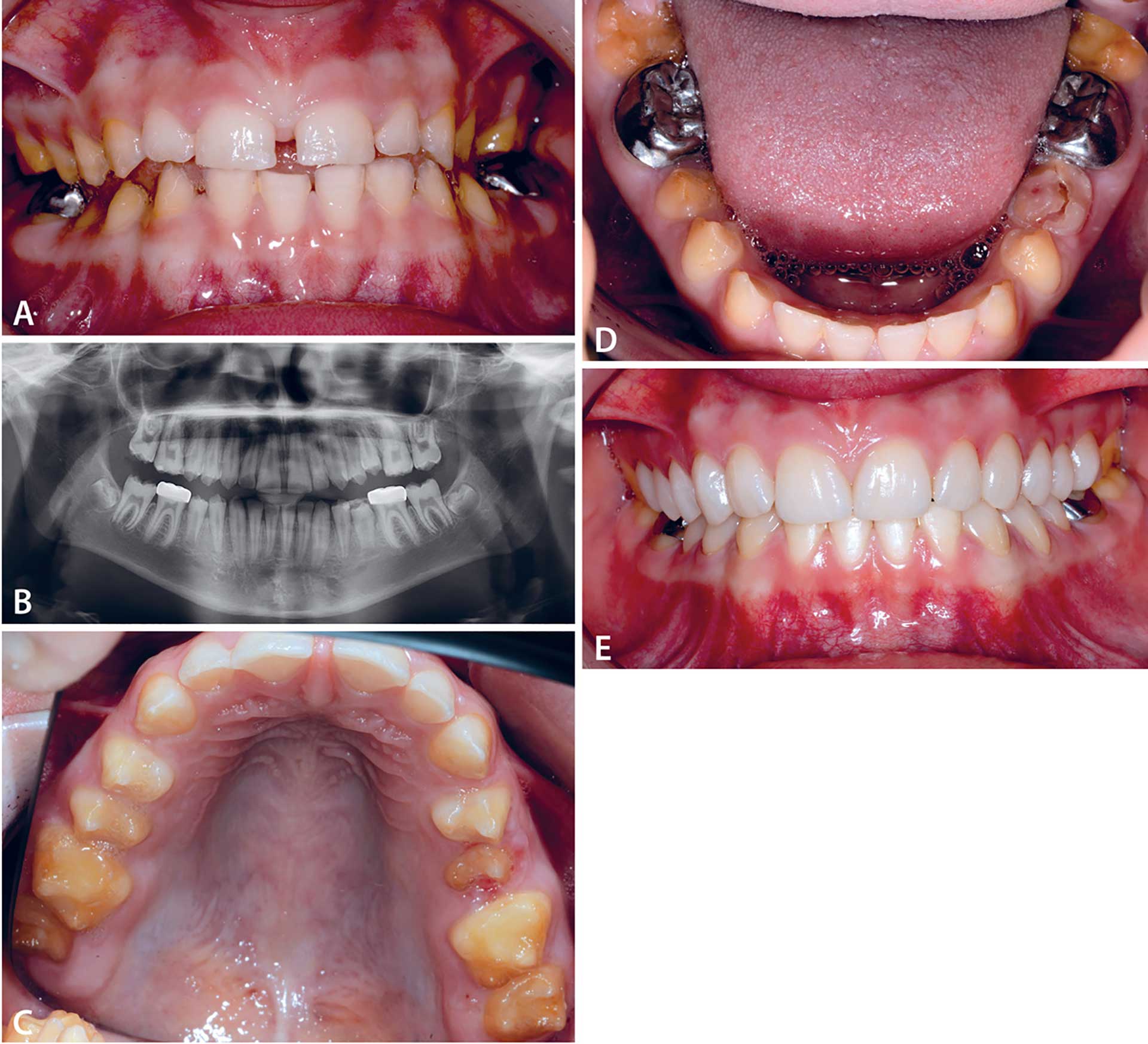
Figur 2 A–E. A: En 13 år gammel jente med AI hypoplasitypen. Atypisk kroneform («firkantede» kroner), manglende approximalkontakter og spacing mellom tennene. B: Orthopantomogram ved 13 års alder viste tynn eller delvis manglende emalje og eksponert dentin på samtlige tenner. C og D: Små tenner og stort plassoverskudd. Posteriort i tannbuen var tennene ravfargede med delvis manglende emalje. E: Klinisk foto ved 16 års alder, 3 år etter kroneterapi med helkeramiske kroner på 16 til 26 og 33-35 og 43 til 45.
Diagnose: AI - hypoplasitypen K00.5
Behandling: Det ble først utført en intraoral oppmodellering av tennene i kompositt for å kunne bestemme tannfasong og tannstørrelse. Pasient og mor godkjente oppmodelleringen før kroneterapi ble startet. I perioden mai-juni 2017 ble det gjort kroneterapi fra 16 til 26 i overkjeven og i tillegg fra 33 til 35 og 43 til 45 i underkjeven. Kronene av typen IPS e.max (Ivoclar Vivadent) ble sementert med GC Fuji Plus sement. Pasienten samarbeidet meget godt under behandling, og all behandling ble utført i våken tilstand i lokalanestesi. Hun sa at hun gledet seg til timene selv om hun visste at det var langvarig behandling.
Kontroller: Jevnlige kontroller ble utført, og munnhygienen var meget god. Pasienten hadde ingen plager eller smerter og var strålende fornøyd med resultatet som vist i Figur 2 E. En sjelden gang hadde hun ising i tenner som ikke hadde blitt kronebehandlet, da ved tannpuss og ved inntak av iskrem.
Etter protetisk behandling bekreftet både jenta og moren at det ikke lenger var noe som var vanskelig å gjøre på grunn av tennene. Ting hun tidligere hadde valgt bort å gjøre, men som hun hadde lyst til, kunne hun nå gjøre. Snakking, spising og sosialt samvær foregikk nå uten problemer og hun kunne smile uten å være flau og skamfull. Imidlertid sa jenta at hun fremdeles var forhindret i å ta tungepiercing eller å få utført bleking på grunn av tennene, men hun sa samtidig at hun ikke opplevde det som noe savn. Det eneste moren sa at datteren muligens var forhindretfra, var å drikke kald drikke på grunn av ising fra fortenner i underkjeven som ennå ikke hadde blitt kronebehandlet.
Kasus C
En 9 år gammel frisk jente møtte for utredning i september 2015. Far og flere slektninger på farens side hadde diagnosen AI. Pasienten hadde mange utfordringer knyttet til munnen; dårlig tannestetikk, tannsmerter og isinger, vansker med å tygge og mye tannstein. Pasienten hadde samtidig vanskeligheter med å børste tennene på grunn av smerter og ru tannoverflate. Hun hadde problemer med å innta kald mat og drikke på grunn av den intense isingen. Selv om hun hadde tannbehandlingsvegring/angst og uttalt behandlingstretthet, var hun motivert for kronebehandling.
Jenta selv svarte at det var ikke noe hun var forhindreti å gjøre pga. tennene, for hun fant løsninger når det oppstod problemer. Imidlertid opplevde hun det vanskeligå spise is og innta kald drikke. Selv om hun hadde lyst, unngikk hun å smile slik at tennene vistes. Faren svarte at han trodde at kanskje isingen representerte et hinderfor datteren, men at hun kunne spise det aller meste. Han nevnte også at det var vanskeligfor datteren å smile. Ellers var hun et aktivt barn som levde i et godt miljø og var som andre jevnaldrende. Han mente hun ikke valgte bort noe som hun hadde lysttil å gjøre.
Den kliniske undersøkelsen viste et ungt permanent tannsett fra 16-46 med et frontalt åpent bitt med okklusjonskontakt distalt på molarene (Figur 3A). Samtlige tenner hadde ru, porøs og misfarget gulbrun emalje, og det ble observert posteruptivt emaljebrekkasje på tennenes okklusale/incisale flater med eksponert dentin. Tannflatene i hele tannsettet var dekket av mye plakk og tannstein, og gingivitt ble påvist. På seksårsmolarene var det midlertidige aluminiumskroner, og fortennene hadde komposittoppbygginger fra tidligere behandling. Figur 3 B av OPG viser at 37 og 47 er under mineralisering og at det er agenesi av 17 og 27. Røntgenkontrasten mellom emalje og dentin er liten (Figur 3 B).
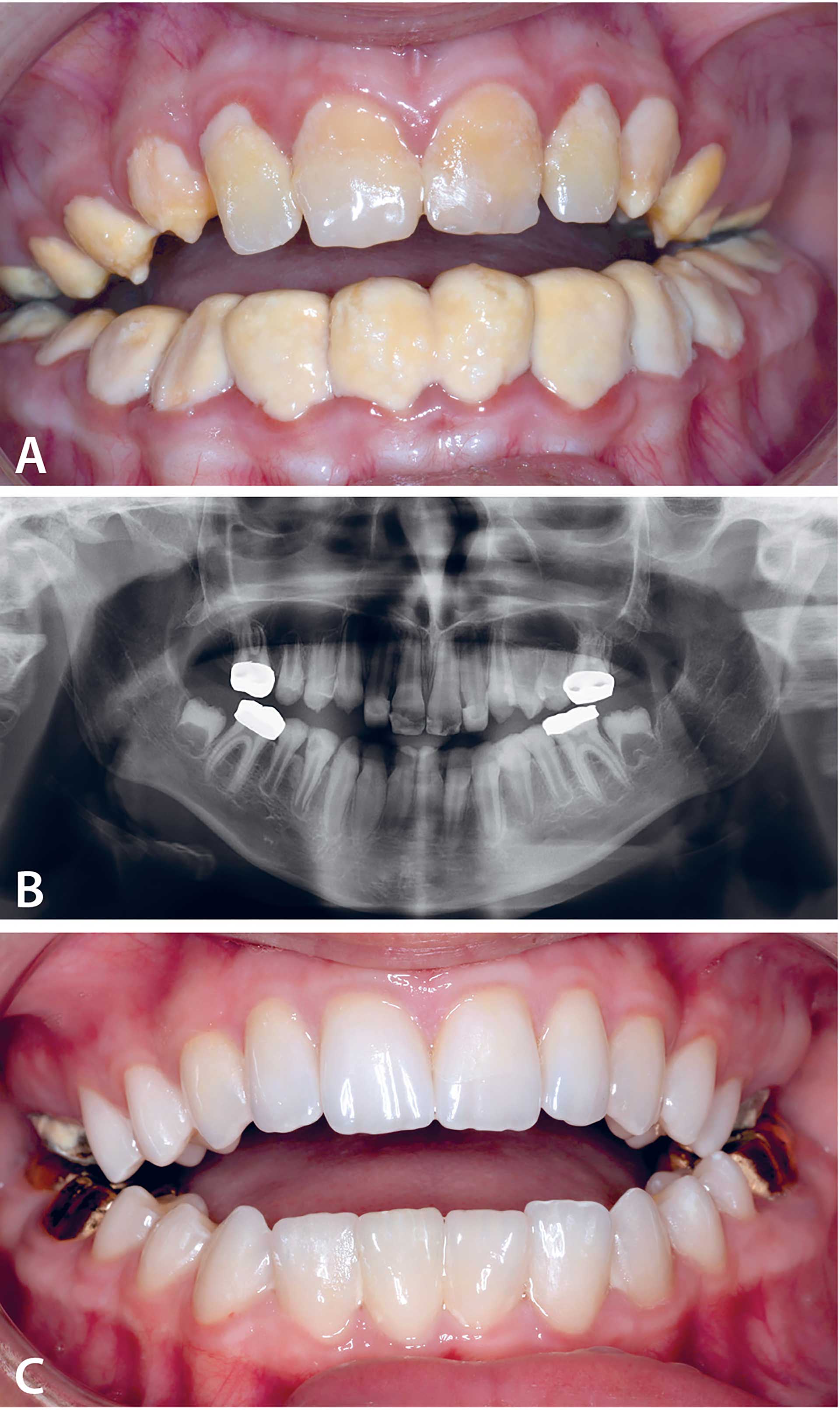
Figur 3 A–C. A: En 9 år gammel jente med AI hypokalsifikasjonstypen. Gingivitt og misfarget, ru, porøs, gulbrun emalje. Posteruptiv emaljebrekkasje på fortenner som var restaurert med kompositt. Tenner dekket av tannstein. B: Orthopantomogram viste agenesi av 17 og 27 og liten røntgenkontrast mellom emalje og dentin. C: Klinisk foto ved 14-års alder, 1 år etter utført kroneterapi med helkeramiske kroner på 15-25 samt 35 til 45 og gullkroner på 36, 37, 46 og 47
Diagnose:AI - hypokalsifikasjonstypen K00.5
Behandling:All behandling ble gjort i generell anestesi fordelt på tre behandlingsseanser. Ved første behandlingsseanse, mai 2019, ble det preparert for helkeramiske kroner på 15-25. Aluminiumskronene på seksårsmolarer i overkjeven fungerte fint, og det ble besluttet å la de stå inntil videre. Det ble fjernet tannstein og tatt alginatavtrykk av underkjeven. Det ble fremstilt en skinne som pasienten brukte daglig med FluxProKlorhexidin gel for å redusere gingivitt før preparering i underkjeven. Ved andre behandlingsseanse, rundt to uker etterpå, ble det sementert helkeramiske kroner fra 15 til 25. Samtidig ble det preparert for helkeramiske kroner fra 35 til 45 og for gullkroner på 36, 37, 46 og 47. Ved tredje behandlingsseanse, juni 2019, ble det sementert helkeramiske kroner fra 35 til 45 og gull-kroner på molarene i underkjeven. Alle helkeramiske kroner var av typen IPS e.max (Ivoclar Vivadent). Samtlige kroner ble sementert med GC Fuji Plus sement.
Kontroller: Pasienten ble fulgt opp med jevnlige kontroller. Munnhygienen etter kroneterapi var meget god, en vesentlig bedring sammenliknet med før behandling. Det var ubetydelige mengder tannstein, og pasienten framsto mer avslappet og mindre engstelig i møte med tannhelsetjenesten. Pasienten hadde ingen plager etter kroneterapi (Figur 3 C).
Etter protetisk behandling sa jenta at hun fremdeles var forhindret i å bite i hardt godteri fordi hun hadde blitt redd for kronene sine og av den grunn blitt forsiktig med dette. Ellers opplevde hun ikke noe som nå var vanskelig å gjøre. Hun valgte ikke bort noe som hun hadde lyst til å gjøre på grunn av tennene. Faren som selv hadde mange kroner i sin munn, hadde rådet datteren til å unngå karamellspising. Han mente at nå var det ingenting datteren var forhindret i å gjøre eller som var vanskelig å gjøre på grunn av tennene. Alt det hun hadde lyst til å gjøre som før ble valgt bort, gjør hun nå.
Diskusjon
Denne kasusrapporten har vist at kroneterapi allerede fra tretten års alder er et svært godt behandlingsalternativ når ungdommer er rammet av alvorlig AI. Selv om oppfølgingstiden for disse pasientene ennå er relativ kort, den lengste på 5,5 år, så tydeliggjør kasusrapporten hva en slik behandling har betydd for ungdommene i form av økt munnhelserelatert livskvalitet.
Dagens samfunn fokuserer i veldig høy grad på kropp og utseende, også barn helt ned i 5-års alder kan kjenne på det [14] [15]. Aldri før har vel sosiale medier hatt en så dominerende rolle som nå. Medietilsynets undersøkelse fra 2020 viser at 90 prosent av 9-18-åringer er på ett eller flere sosiale medier. Mer enn en fjerdedel av ungdommer har i 2020 opplevd mobbing på nett, mobil eller spill. Majoriteten av ungdommene (60 %) som bruker sosiale medier, trykker «liker» på noe hver dag [16].
Samtlige av de pasientene som her er presentert, kjente på skam og opplevelse av utenforskap på grunn av tennenes utseende, og da spesielt ved fotografering («selfies») og deltakelse i sosiale medier. Det å kunne smile uten å være flau og kunne delta i alle sosiale sammenhenger, er spesielt viktig i unge formative år. Ungdommer flest ønsker ikke å skille seg ut. Dette er i overensstemmelse med det en tidligere svensk studie har rapportert [5]. I løpet av de 5 årene som har gått etter denne studien, har bruk av «selfies» som ble opplevd som spesielt belastende, blitt enda mer vanlig. Ungdommer rammet av alvorlig grad av AI faller langt utenfor dagens ideal av det estetisk akseptable smil, og AI kan gi grunnlag for opplevelse av utenforskap. AI kan med det ha en negativ påvirkning på psykososial helse, spesielt hos unge mennesker [6]. Fyllingsterapi med kompositt og stålkroner på molarer er tradisjonell behandling. Ved at komposittfyllinger hos pasienter med alvorlig AI har kortere levetid enn tilsvarende fyllinger hos friske individer [11], er det ikke uvanlig at hyppige tannlegebesøk på grunn av fyllingsrevisjoner, blir resultatet. Dette medfører økt risiko for utvikling av behandlingstretthet [11] og utvikling av tannlegeangst/fobi [18].
Ungdommene og deres foresatte i denne kasusrapporten hadde blitt orientert om at vanlig praksis innebar utsettelse av permanent kroneterapi fram til voksen alder. Samtlige av ungdommene opplevde det som frustrerende at de måtte vente ungdomstiden ut på permanent kroneterapi. De ønsket seg penere tenner så raskt som råd var, og foreldrene støttet de i det.
IPS e.max (Ivoclar Vivadent) er et kronemateriale som består av lithium disilicat. Materialet har høy styrke (530 MPa), gode estetiske egenskaper og god holdbarhet. Materialet egner seg til kroner i front der kravet til estetikk er høyt. Det er også vist at helkeramiske kroner er et bedre behandlingsalternativ hos pasienter med alvorlig AI enn både direkte og prefabrikerte komposittrestaureringer [17]. Når det gjelder gullkroner, så er de sterkere enn helkeramiske kroner, mer holdbare og krever meget lite avvirkning av tannsubstans, men egner seg av kosmetiske grunner ikke i estetisk sone. Ved AI – hypoplasitypen (Kasus B) der man har diastemata mellom tennene, er det gunstig at kronebehandling starter tidlig slik at man får benyttet plassoverskuddet før mesialvandring av tennene.
Kronebehandling i ung alder medfører få odontologiske komplikasjoner. En svensk langtidsstudie viste til 3% endodontiske komplikasjoner ved 5 års kontrollen på kronebehandlede tenner hos unge AI-pasienter [12]. Dette utgjorde seks tenner hvorav alle unntatt to, hadde tidligere traumehistorie. I det pasientmaterialet har det ikke vært behov for kroneomgjøringer. Heller ikke for pasientene i denne kasusbeskrivelsen har det vært behov for omgjøring og det har ikke oppstått endodontiske komplikasjoner i løpet av observasjonstiden som varierte mellom 2,5 og 5,5 år. Store pulpakammer i unge permanente tenner gir god blodgjennomstrømning og redusert risiko for pulpakomplikasjoner ved kroneterapi [18]. En bedret munnhygiene, mindre tannsteinsakkumulering og mindre uttalt tannbehandlingsangst ble observert hos ungdommene som deltok. De var alle fornøyde med det estetiske resultatet, de kunne smile uten å være flaue og glede seg over å ha samvær med andre. De kunne nå spise og drikke uten problemer med ising i tennene.
Tannbehandling med sedasjon (for eksempel midazolam eller lystgass) eller generell anestesi bør vurderes hos pasienter med symptomgivende AI i tillegg til lokalanestesi, da disse pasientene har opplevd mye tannsmerter og derav ofte er behandlingstrøtte og engstelige for tannbehandling [9].
FNs Barnekonvensjon artikkel 3 slår fast at ved handlinger som berører barn, skal barnets beste være et grunnleggende hensyn. I likhet med andre kroniske sykdommer bør behandling av AI følge dette prinsippet. Videre sies at man skal sikre barnet den beskyttelse og omsorg som er nødvendig for barnets trivsel.
I artikkel 24 står det: «Partene anerkjenner barnets/ungdommens rett til å nyte godt av den høyest oppnåelige helsestandard og av tilbudene om behandling av sykdom og rehabilitering. Partene skal bestrebe seg på å sikre at de det gjelder ikke blir berøvet sin rett til adgang til slike helse- og omsorgstjenester».
Med referanse til barnekonvensjonens artikkel 3 og 24, bør tannleger bidra til at ungdommer med alvorlig grad AI, tilbys rehabilitering med tidlig kroneterapi så snart tennene er helt frembrutte. Dette vil forbedre livsutfoldelsen og føre til økt trivsel samt gi ungdommene tilgang til høyest oppnåelige helsestandard. Pasientmedvirkning og hensyn til pasient og foresattes ønsker og mål, bør også tas i betraktning.
Konklusjon
Ungdommer rammet av alvorlig AI bør tilbys kroneterapi tidlig i ungdomsperioden, dette for å kunne leve ungdomsårene på lik linje med jevnaldrende.
Referanser
Aldred MJ, Savarirayan R, Crawford PJM. Amelogenesis imperfecta: a classification and catalogue for the 21st century: Amelogenesis imperfecta, classification. Oral diseases. 2003;9(1):19-23.
Bäckman B, Holm AK. Amelogenesis imperfecta: prevalence and incidence in a northern Swedish county. Community Dent Oral Epidemiol. 1986;14(1):43-7.
Sundell S, Koch G. Hereditary amelogenesis imperfecta. I. Epidemiology and clinical classification in a Swedish child population. Swed Dent J. 1985;9(4):157-69.
Hu JC, Chun YH, Al Hazzazzi T, Simmer JP. Enamel formation and amelogenesis imperfecta. Cells Tissues Organs. 2007;186(1):78-85.
Pousette Lundgren G, Wickström A, Hasselblad T, Dahllöf G. Amelogenesis Imperfecta and Early Restorative Crown Therapy: An Interview Study with Adolescents and Young Adults on Their Experiences. PLoS One. 2016;11(6):e0156879.
Coffield KD, Phillips C, Brady M, Roberts MW, Strauss RP, Wright JT. The psychosocial impact of developmental dental defects in people with hereditary amelogenesis imperfecta. J Am Dent Assoc. 2005;136(5):620-30.
Crawford PJ, Aldred M, Bloch-Zupan A. Amelogenesis imperfecta. Orphanet J Rare Dis. 2007; 2: 17.
Parekh S, Almehateb M, CunnIngham SJ. How do children with amelogenesis imperfecta feel about their teeth? Int J Paediatr Dent. 2014;24(5):326-35.
Pousette Lundgren G, Karsten A, Dahllöf G. Oral health-related quality of life before and after crown therapy in young patients with amelogenesis imperfecta. Health Qual Life Outcomes. 2015; 13: 197.
Rodd HD, Abdul-Karim A, Yesudian G, O’Mahony J, Marshman Z. Seeking children’s perspectives in the management of visible enamel defects. Int J Paediatr Dent. 2011;21(2):89-95.
Pousette Lundgren G, Dahllöf G. Outcome of restorative treatment in young patients with amelogenesis imperfecta. a cross-sectional, retrospective study. J Dent. 2014;42(11):1382-9.
Lundgren GP, Vestlund G-IM, Dahllöf G. Crown therapy in young individuals with amelogenesis imperfecta: Long term follow-up of a randomized controlled trial. J Dent. 2018; 76: 102-8.
Wright JT, Carrion IA, Morris C. The Molecular Basis of Hereditary Enamel Defects in Humans. J Dent Res. 2015;94(1):52-61.
Lowes J, Tiggemann M. Body dissatisfaction, dieting awareness and the impact of parental influence in young children. Br J Health Psychol. 2003;8(Pt 2):135-47.
Tatangelo G, McCabe M, Mellor D, Mealey A. A systematic review of body dissatisfaction and sociocultural messages related to the body among preschool children. Body Image. 2016; 18: 86-95.
Ohrvik HG, Hjortsjö C. Retrospective study of patients with amelogenesis imperfecta treated with different bonded restoration techniques. Clin Exp Dent Res. 2020;6(1):16-23.
Diangelis AJ, Andreasen JO, Ebeleseder KA, Kenny DJ, Trope M, Sigurdsson A, et al. International Association of Dental Traumatology guidelines for the management of traumatic dental injuries: 1. Fractures and luxations of permanent teeth. Dent Traumatol. 2012;28(1):2-12.
English summary
Early crown therapy in adolescents with severe forms of amelogenesis imperfecta improves well-being
Amelogenesis Imperfecta (AI) is a rare inherited disease characterised by incomplete enamel formation where patients with severe forms suffer extensively.
Common practice has been to postpone permanent treatment until patients reach adulthood.
The waiting time can be traumatic, frustrating and a source of prolonged suffering due to societal focus on visual appearance and body image. This case report shows early crown therapy performed on three adolescents with severe forms of AI. After the crown therapy all three adolescents and their parents answered three questions on how AI affected their well-being, prior to and after treatment.
The treatment consisted of extensive crown therapy using full ceramic crowns. Prior to treatment the adolescents reported being embarrassed and ashamed because of poor appearance, especially when photographed (e.g. «selfies») and exposed in social media. After treatment they reported being able to eat, smile and socialise without impediments. They no longer suffered functional and aesthetic issues from their teeth and experienced an overall normalisation of daily life and enhanced well-being.
No adverse effects such as endodontic complications or porcelain fractures have been recorded after crown therapy.
The findings in this case report suggests that crown therapy on adolescent patients with severe forms of AI can be recommended.
Das R, Børstad E, Jullumstrø Feuerheim A, Lundgren GP, Dahlöf G, Skeie MS. Tidlig kroneterapi utført hos ungdommer med alvorlig amelogenesis imperfecta forbedrer livsutfoldelsen. Nor Tannlegeforen Tid. 2022;132:336-42. doi:10.56373/2022-4-5
Korresponderende forfatter: Runa Das, e-post: runa.das@tkmidt.no
Akseptert for publisering 02.03.2022.
Artikkelen er fagfellevurdert.
Das R, Børstad E, Feuerherm AJ, Lundgren GP, Dahllöf G, Skeie MS. Tidlig kroneterapi utført hos ungdommer med alvorlig amelogenesis imperfecta forbedrer livsutfoldelsen – tre kasuistikker. Nor Tannlegeforen Tid. 2022; 132: 336-42.
Norsk MeSH: Amelogenesis Imperfecta; Tannrestaurering, permanent; Ungdom; Kasusrapporter
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Das R, Børstad E, Jullumstrø Feuerheim A, Lundgren GP, Dahlöf G, Skeie MS. Tidlig kroneterapi utført hos ungdommer med alvorlig amelogenesis imperfecta forbedrer livsutfoldelsen. Nor Tannlegeforen Tid. 2022;132:336-42. doi:10.56373/2022-4-5
