Fra nekrotisk tann til tap av halve ansiktet
Et kasus med dramatisk forløp beskrives. En 62 år gammel mann oppsøkte tannlege med tannverk og utviklet etter hvert en meget aggressiv bløtvevsinfeksjon i ansiktet. Behandlingen var radikal og store deler av ansiktet måtte fjernes. Kasuset viser at odontogene infeksjoner i sjeldne tilfeller kan være livstruende og kreve avansert behandling på sykehus.
En 62 år gammel mann (figur 1) med diabetes type 1 oppsøkte en fredag tannlege på grunn av smerter i tann 37. Dette hadde vart noen dager. Tannlegen renset ut nekrotisk pulpa og la tett toppfylling med en temporær sement (IRM®) etter at det hadde tatt 35 minutter å «tømme» tannen for puss. Det ble ikke ordinert noen form for antibiotika.

Figur 1. 62 år gammel mann.
Pasienten reiste i helgen til sitt landsted, men dro til lokal legevakt tidlig mandag morgen på grunn av smerter. Han fikk kun utlevert to smertestillende tabletter og ble henvist videre til den lokale tannlegevakta som også delte ut analgetika uten andre tiltak.
Tirsdag morgen oppsøkte han tannlege på ny og ble da henvist til Ullevål universitetssykehus på grunn av abscess i ansiktet. Vakthavende lege fant uttalt hevelse og rubor i venstre ansiktshalvdel med ødem i nedre øyelokk samme side (figur 2). Han hadde også trismus, lett dysfagi og var slapp og medtatt. Blodtrykket var 160/80, pulsen 72 og temperaturen var 37,8°C.
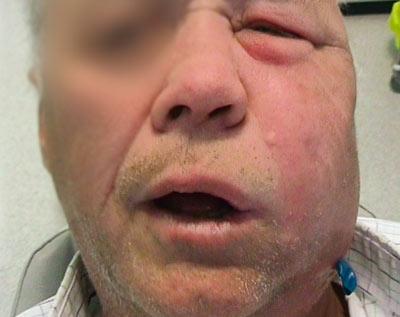
Figur 2. Hevelse og rubor i halve ansiktet.
Det ble ved innkomst incidert ekstraoralt i lokalanestesi, og pusset ble beskrevet som svært illeluktende. Det ble samtidig tatt bakterieprøve av pusset. Pasienten ble lagt på sengepost og det ble ordinert bencylpenicillin 10 mill x 3 intravenøst (i.v.) og metronidazol 500 mg x1 iv. Blodprøvene viste forhøyede infeksjonsparametere med C-reaktivt protein (CRP) på 490 og antall hvite blodceller på 13 000/ml. Tilstanden forverret seg med økt hevelse i ansiktet og svekket allmenntilstand. I generell anestesi 12 timer senere ble det derfor utført utvidet incisjon med evakuering av puss både intraoralt og ekstraoralt. Pusset ble beskrevet som brungrønt og ekstremt illeluktende. Pasienten ble nå en intensivpasient med utvikling av sepsis og akutt nyresvikt. Han ble liggende på respirator og var avhengig av pressorstøtte i form av noradrenalin for å opprettholde adekvat blodtrykk. I samråd med infeksjonsmedisiner ble det lagt til klindamycin 600 mg x 4 i.v. og bencylpenicillin redusert til 2 mill i.v. x4 pga. nyresvikten. Computertomografi (CT) av ansiktet viste luftdannelse subkutant (figur 3). Pasienten ble da øyeblikkelig tatt inn på operasjonsstuen med mistanke om nekrotiserende bløtvevsinfeksjon. Det ble gjort trakeostomi og aggressiv eksisjon av nekrotisk fascie, muskulatur og hud. Under den superfisielle temporalisfascien tømte det seg store mengder gulbrun væske. Nekrosen utviklet seg eksplosivt i løpet av operasjonen, og til slutt hadde man fjernet nesten alt bløtvev i venstre ansikt inn til ben (figur 4). Samme dag ble pasienten sendt i trykktank for hyperbar oksygenbehandling.
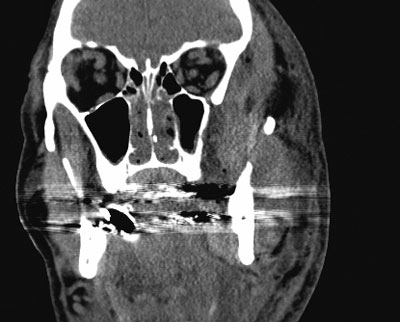
Figur 3. CT viste luft rundt tyggemuskler og fascier.
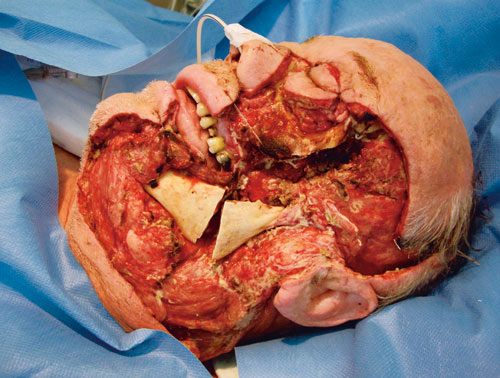
Figur 4. Etter fjerning av alt nekrotisk vev. Mandibula er delt i angulus for å komme til på medialsiden. Processus coronoideus er fjernet.
Det ble gjort ytterligere tre revisjoner, og femte dagen på sykehuset var situasjonen i ansiktet under kontroll uten tegn til infeksjon. Svar på dyrkningen viste rikelig vekst av Streptococcus anginosus, en gruppe F-streptokokk som kan ha ekspresjon av A-antigener. I tillegg var det moderat vekst av anaerobe bakterier. Pasienten ble gradvis mer stabil, og infeksjonsparametrene var synkende. Den åttende dagen ble det utført mikrokirurgisk rekonstruksjon med en fri TRAM/DIEP lapp (Transverse Rectus Abdominis Muscel/Deep Inferior Epigastric Perforator) som er et myo-adipo-kutant transplantat fra buken (figur 5).
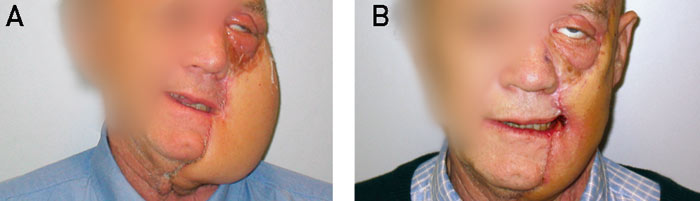
Figur 5. A: Fire måneder etter rekonstruksjon med fri lapp fra buken. B: Etter ytterligere 4 måneder er det foretatt fettsuging av lappen.
Pasienten ble etter hvert ekstubert og mobilisert på sengeposten. Han ble utskrevet etter syv uker til Cato-senteret for videre rehabilitering. Han har vært innlagt senere for rekonstruktivt inngrep med reduksjon av lappen og vil trenge flere slike inngrep. Alt i alt går det bra med pasienten, men han er naturlig svært preget av sitt kosmetiske og funksjonelle sekvele i ansiktet. Han har forsøkt å gå tilbake til sitt ordinære arbeid, men han synes dette har vært problematisk.
Diskusjon
Nekrotiserende fasciitt ble første gang beskrevet i 1871 av en amerikansk militærkirurg med erfaring fra den amerikanske borgerkrigen (1). Tilstanden er sjelden, og i hode/ansikt er prevalensen angitt å være 1 – 2 pasienter per million innbygger per år i Danmark (2). Immunsuppresjon, underernæring, arteriosklerose, nyresvikt, diabetes og annen småkarsykdom er predisponerende faktorer. Gruppe A-streptokokker, som omtales som den kjøttetende bakterien, er en vanlig mikrobiell årsak, men den behøver ikke å være tilstede. Oftest er det oppvekst av både aerobe- og anaerobe bakterier, og man mener de sammen har en synergistisk virkning (3). Tilstanden karakteriseres av raskt progredierende nekrose av fascie, men også muskel, fett og hud kan nekrotisere. Mortaliteten angis å være fra 8 % til 73 % og er vanligvis forårsaket av mediastinitt og/eller sepsis med multiorgansvikt (4).
Diagnostikk
Ved nekrotiserende bløtdelsinfeksjoner i hode og hals er infeksjonsfokus ofte ikke i hud, men i dypere strukturer som tenner, tonsiller, spyttkjertler eller bihuler. Det klassiske tegnet med tydelig og raskt ekspanderende rubor i hud er derfor ofte fraværende eller kommer svært sent i forløpet. Dette krever årvåkenhet hos klinikeren. Et illeluktende puss som ligner på skittent oppvaskvann skal gi mistanke om at dette er noe annet enn en ordinær abscess. Krepitasjon i hud indikerer luftdannelse subkutant og er et tegn på nekrotiserende fasciitt, ofte i en sen fase. I vårt tilfelle ble gassdannelse bekreftet ved CT-undersøkelse.
Blodprøver hører med i utredningen, og ved nekrotiserende fasciitt er CRP vanligvis over 200 og hvite blodceller over 10 000/ml. Kasuspasienten hadde CRP på 490 som indikerte bakteriell infeksjon med kraftig inflammasjon og systemisk påvirkning. Økt kreatin-kinase (CK) kan tyde på myositt eller muskelnekrose.
Pasientens allmenntilstand må følges nøye, og basale parametere som temperatur, blodtrykk og puls gir nyttig informasjon. Ved progresjon av sykdommen inntrer sepsis med hypotensjon og multiorgansvikt.
Behandling
Rask diagnose og behandling er viktig ved nekrotiserende fasciitt for å øke overlevelsen og redusere morbiditeten. Det er nødvendig med aggressiv kirurgisk utrensing, og terskelen for eksplorasjon må være lav ved mistanke om sykdommen. Bildeundersøkelse, f.eks CT-undersøkelse, kan være til hjelp i diagnostiseringen, men må ikke forsinke behandlingen. Det kreves ofte gjentatte revisjoner for å få kontroll over infeksjonen. Alt nekrotisk vev må fjernes til vevet er synlig vitalt. Blødningen i såret er ofte liten pga. mikrotromboseringer.
Antibiotikabehandling bør startes så tidlig som mulig. Ved nekrotiserende fasciitt anbefaler man penicillin, klindamycin og metronidazol. I tillegg kan man supplere med et aminoglykosid for å dekke de gram negative bakteriene (6).
Hyperbar oksygenbehandling er omdiskutert og mangler overbevisende dokumentasjon, men blir ofte brukt dersom ressursen er tilgjengelig (5).
Progresjon av nekrotiserende fasciitt med massiv eksotoksinfrigjøring gir hyppig sepsis, multiorgansvikt og eventuelt død. Dette krever avansert overvåkning og behandling på intensivavdeling,
Hva kan vi lære av denne kasuistikken?
I ettertid er det lett å si at diagnosen kunne vært stilt raskere, men et slikt tilfelle er så sjeldent og ekstraordinært at ingen kan kritiseres. Man skal imidlertid huske på at dentoalveolære infeksjoner kan være alvorlige og potensielt livstruende. Enkelte ganger må klinikeren være ekstra på vakt. Pasienter med diabetes mellitus er disponert for alvorlige infeksjoner og må følges nøye. En bør være liberal med å gi antibiotika til disse pasientene. Penicillin, eller klindamycin som har bedre penetrasjon i vev og abscesser, er adekvat ved de fleste infeksjoner i kjeve og ansikt. En kan eventuelt supplere med metronidazol. Vi setter også spørsmålstegn ved å tette en tann med massiv pussevakuering, selv om vi vet at dette forfektes av endodontister. Noen tenner bør ekstraheres i tidlig fase, uansett bør ikke pusset stenges inne.
Også på egen avdeling har vi lært av denne sykehistorien. Når infeksjon og abscesser ikke blir bedre med tradisjonell behandling og det kliniske bildet er uvanlig, bør man tenke på nekrotiserende fascitt.
Hovedbudskap | |
|---|---|
• |
Odontogene infeksjoner kan få alvorlige komplikasjoner |
• |
For å redusere mortalitet og sekvele ved nekrotiserende fasciitt er det viktig med rask diagnostisering og behandling. Primærmålet er å redde liv |
• |
Den viktigste behandlingen er radikal kirurgisk utrensing med fjerning av alt nekrotisk vev |
• |
Antibiotika bør innsettes så tidlig som mulig ved den minste mistanke om nekrotiserende fasciitt |
• |
I stabil fase kan man erstatte tapt vev med f.eks mikrokirurgiske inngrep og bruk av frie transplantater |
Referanser
1. Jones J. Investigation upon the nature, cause and treatment of hospital gangrene as it prevailed in the Confederate armies 1861 – 1865. New York: NY, U.S. Sanitary Comission, Surgical Memoirs of the War of Rebellion; 1871.
2. Krenk L, Nielsen HU, Christensen ME. Necrotizing fasciitis in the head and neck region: an analysis of standard treatment effectiveness. Eur Arch Otorhinolaryngol 2007; 264: 917 – 22.
3. Giuliano A, Lewis F, Hadley K, Blaisdell FW. Bacteriolology of necrotizing fasciitis. Am J Surg 134; 1996: 52.
4. Reed JM, Anand VK. Odontogenic cervical necrotizing fasciitis with intrathoracic extension. Otolaryngol Head Neck Surg 1992; 107: 596 – 600.
5. Jallali N, Withey S, Butler PE. Hyperbaric oxygen as an adjuvant therapy in the managment of necrotizing fasciitis. Am J Surg 2005; 189: 462 – 66.
6. Chelsom J, Halstensen A. Infeksjoner med gruppe A-streptokokker i hud, bløtdeler og blod. Tidsskr Nor Lægeforen 2001; 121: 3310.
Pasienten har gitt tillatelse til at bildene blir publisert.
Adresse: Pål Galteland, Nevrokirurgisk avdeling, Rikshospitalet, 0027 Oslo. E-post: pgalteland@yahoo.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Galteland P, Moen O, Mesic H, Skjelbred P. Fra nekrotisk tann til tap av halve ansiktet. Nor Tannlegeforen Tid. 2009;119:222–4. doi:10.56373/2009-4-4