Fokalinfeksjon – gamle synspunkter og nye teorier
Forfatter
professor emeritus, dr. odont. Nordisk institutt for odontologiske materialer (NIOM)
Oppfatningen om at orale infeksjoner kan føre til sykdom i andre kroppsdeler, såkalt fokal infeksjon, skjøt fart i begynnelsen av 1900-tallet. William Hunter, en anerkjent London-lege og patolog hadde lagt merke til at mange pasienter hadde omfattende betennelser i bløtvevet rundt tennene eller i tilknytning til plateproteser som var plassert over gjenstående tannrøtter. Han satte mage-tarm-plager, anemier, febertilstander, blodforgiftninger, nyresykdommer, revmatisme og flere andre sykdommer i sammenheng med slike infeksjonsfokus. Dyreeksperimentell forskning i USA syntes å bekrefte teorien om fokal infeksjon, som fikk mange tilhengere også i Norge. Tannekstraksjon ble derfor den anbefalte behandling og profylakse ved en rekke sykdommer. Tilhengerne ville ikke engang rotbehandle tenner av frykt for spredning av gjenværende bakterier. Selv psykiatriske sykdommer ble forklart på denne måten, og flere norske asyler tilsatte tannleger for å ekstrahere tenner.
Etter 2. verdenskrig ble fokalinfeksjonsteorien avdempet, for senere å få en renessanse i tilknytning til andre sykdommer enn tidligere. I dag mener forskerne at oral infeksjon kan ha sammenheng med hjerte- og karsykdommer, diabetes og lav fødselsvekt. En omfattende litteratur knytter slike tilstander til periodontitt, mens frykten for endodontiske fokus er avdempet, men ikke borte. De etiologiske mekanismene forklares ved at den induserte inflammasjonen som følger den bakterielle infeksjonen, har virkning på prosesser som aterosklerose, placentas funksjon og cellenes glukoseopptak. Forskerne advarer imidlertid mot å ta for gitt at en positiv korrelasjon er ensbetydende med en kausal relasjon.
En fokalinfeksjon er en lokal eller generell infeksjon som skyldes spredning av mikroorganismer eller toksiske produkter fra et infeksjonsfokus. Slike fokus inneholder patogene mikroorganismer og kan i prinsippet oppstå hvor som helst. Munnhule og tenner ble utpekt som viktige utgangssteder, noe som gjorde teorien om fokalinfeksjon av spesiell interesse for odontologien. I det følgende blir de opprinnelige oppfatningene beskrevet slik de gjorde seg gjeldende i forrige århundre. Deretter blir dagens teorier om fokalinfeksjon presentert (Figur 1).
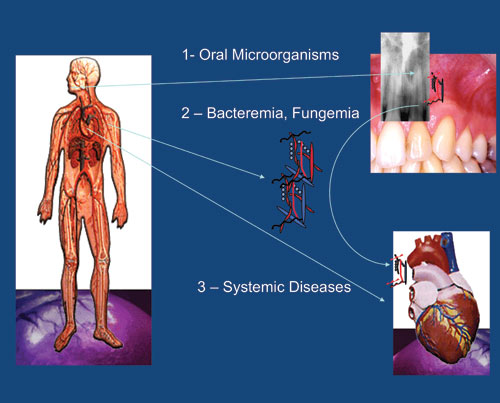
Figur 1. Antyder spredning av mikroorganismer eller deres produkter fra oralt fokus via blodbanen (Ill. G. Debelian).
Historisk bakgrunn
Fokalteorien i Storbritannia
Oppdagelsen av at mikrobene på slutten av det 19. århundre gav forklaring på mange vanlige sykdommer og gav støtet til antiseptiske forholdregler ved kirurgiske inngrep. En anerkjent patolog fra London, William Hunter, holdt i 1910 en åpningsforlesning ved McGill Universitetet i Canada under tittelen: «The role of sepsis and antisepsis in medicine» (1). Etter å ha filosofert litt over de hygieniske forholdsregler som skal til for å forhindre smittespredning fra kirurgens hender og instrumenter, introduserte Hunter begrepet «antiseptisk medisin», som han mente kom til å bli like viktig for indremedisineren som antiseptisk kirurgi for kirurgen. Man måtte forhindre at infeksiøst materiale ble brakt rundt i kroppen fra en lokal infeksjon og forårsaket sykdommer andre steder.
En meget viktig kilde til denne bakterielle spredningen som de fleste overser, er «oral sepsis», sa Hunter. Det han hadde observert i munnhulen, særlig hos ubemidlede pasienter, var nedråtnede tenner, grovt infisert tannkjøtt og tannrøtter med påsatte plater, som pasientene ikke skulle ta ut. Og røttene skulle stå, for å bevare kjevekammen. Men også pasienter som hadde råd til tannbehandling, kunne være ille ute: gullkroner og broer kunne danne et «veritabelt mausoleum av gull over et fundament av sepsis som det ikke finnes parallell til i medisin eller kirurgi». Slike «gullfeller» burde heller kalles «septisk tannbehandling» enn «konserverende tannbehandling».
I følge Hunter ble infisert materiale svelget eller tatt opp i lymfe- og blodsystemet og ført rundt i kroppen. Det var ikke få sykdommer som kunne oppstå på denne måten: mage-tarmplager, kolitt, blindtarmbetennelser, anemier, febertilstander, blodforgiftninger, nyresykdommer, revmatisme, tonsilitter, endokarditter og en rekke andre. Det var streptokokker og stafylokokker som skapte vanskelighetene, men Hunter var mest redd for den nære kontakten mellom infisert periodontalt vev og ben.
Behandlingen var, foruten en innledende desinfeksjon med karbolsyre, å fjerne infiserte tannrøtter. Dette hadde en umiddelbar helbredende effekt, men Hunter var like opptatt av de skjulte, septiske fokus, som fulgte tannlegenes konserverende arbeid og som kunne forklare mange obskure sykdomstilfeller. Beklageligvis ville pasientene nødig bli av med sine dyre gullarbeider. Ideen om oral sepsis ble raskt adoptert av britiske tannleger, som nå bl.a. så en mulighet for bredere medisinsk anerkjennelse av sykdommer i munnhulen (2).
Fokalteorien i USA
Tannbevarende behandling var nok mer avansert i USA enn i Storbritannia på denne tiden, men også her festet ideen om fokalinfeksjon seg. En professor i medisin i Chicago, Frank Billings, pekte på andre utgangssteder for fokal infeksjon enn tenner, f.eks. tonsiller, maksillærsinus eller lymfeknuter. Han la vekt på at kroniske lidelser som artritt, nyresykdom, revmatisk feber og degenerativ sykdom i arteriene kunne være forårsaket av disseminerte bakterier (3). En nær kollega av Billings, E. C. Rosenow, utførte en rekke dyreeksperimentelle studier for å klargjøre bakterieteoriene: Han sprøytet inn infisert materiale fra pasienter på kaniner og hunder og mente å kunne fremkalle en lignende reaksjon på den aktuelle kroppsdel. At de mistenkte streptokokkene ikke alltid var til å kjenne igjen, og at eksperimentene ikke lett lot seg bekrefte av andre, forklarte han ved det han kalte «transmutagenese», dvs. at mikrobene forandret seg under forskjellige betingelser.
Legene var bare moderat interessert i fokalteoriene, ofte fordi de ikke var vant til å ta med tannsettet i sine resonnementer, men mange tannleger adopterte raskt ideene og utførte utallige ekstraksjoner på denne bakgrunn. Nedkarierte tenner ble sanert, men det kunne også gå hardt ut over rotbehandlede tenner med mistanke om restinfeksjon. Også andre kirurgiske inngrep ble foretatt, og det ble en «boom» for inngrep som tonsillektomier og sinusskyllinger. Enhver uforklart lidelse ble etter hvert tilskrevet fokal infeksjon. Selv president Theodore Roosevelts noe tidlige død i 1919 ble forklart ved en dårlig tann, som tidligere var rotbehandlet (4).
Psykiatri og fokalinfeksjon
På denne tiden hadde ikke psykiatrien mye å tilby sine pasienter ut over oppbevaring i overfylte institusjoner, mens medisinen kunne forklare mange sykdommer ved hjelp av ny kunnskap innen mikrobiologi. En ung lege, Henry A. Cotton, som ble leder for et delstatshospital for sinnssyke i 1907, ville applisere moderne medisinske prinsipper også innen psykiatrien. Han mente at slike lidelser var hjernesykdommer og søkte etter biologiske forklaringsmodeller til erstatning for teoriene om miljøets, og særlig arvens betydning (5). Cotton ble fascinert av de rådende teorier om fokalinfeksjon og fikk satt opp en kirurgisk avdeling som tok seg av tannekstraksjoner og tonsillektomier ved sykehuset. I løpet av et par år ble det fjernet 10 000 tenner, og 90 % av pasientene ble av med tonsillene. Når resultatet ikke alltid sto i forhold til forventningene, så måtte forklaringen være at infeksjonen allerede hadde spredd seg. Ofte måtte det ytterligere kirurgi til: tykktarm, livmor, livmorhals, eggstokker, galleblære, deler av magesekken, tynntarm, blindtarm og sædledere var i faresonen for «kirurgisk bakteriologi», som man kalte det. Og hjalp ikke dette heller, så måtte det være fordi hjernen allerede hadde tatt uopprettelig skade.
Dødsraten ved inngrepene kunne være oppe i 36 %. Likevel ble metodene omtalt som en stor nyvinning innen psykiatri inntil enkelte innen fagområdet begynte å sette spørsmålstegn ved validiteten av helbredelsespåstandene. Noen fant på å dele inn pasientene i én behandlingsgruppe og én kontrollgruppe. Resultat: ingen forskjell! Det ble nedsatt en granskingskommisjon, men resultatene ble dysset ned.
Cotton ble selv nervevrak på grunn av disse urimelige påstandene og måtte fjerne tre dårlige tenner. Men så døde han plutselig.
En kuriositet i denne sammenheng var en teori om at trykksmerter fra retinerte tenner kunne føre til tilstander som hodepine, uro, epilepsi, søvnløshet, melankoli og dementia praecox, eller ungdomssløvsinn, som schizofreni het på den tiden. Andre tilfeller ble beskrevet slik: «I mange tilfeller har jeg sett utviklingen av en alveolarabcess og den samtidige utviklingen av en akutt psykose, som til slutt ble helbredet ved ekstraksjon av den angjeldende tann«(6). I følge forfatteren kunne slike følgetilstander forekomme uten at pasienten selv følte smerter.
Åpning til blindtarmen
En kirurg fra Chicago, Baynard Taylor Holmes, videreutviklet ideen om «autointoksikasjon» ved psykiatrisk sykdom, særlig ved såkalt dementia praecox. Han festet seg særlig ved blindtarm og tykktarm som sete for infeksiøst materiale. Slike foci måtte fjernes, men med sin bakgrunn som kirurg så han det naturlig å utarbeide en operasjonsmetode der man kunne slippe å fjerne så mye vev. Ved å lage en åpning til blindtarmen fikk han en mulighet for å spyle og desinfisere både blindtarm og tykktarm regelmessig, f. eks. med en magnesiumsulfat oppløst i vann. Holmes interesse for saken var stimulert av en syk sønn, som han selv opererte. Sønnen døde etter noen dager, noe som ikke hindret Holmes i å sette sine ideer ut i livet. Men han nevnte aldri sin sønn mer (7 – 9).
Norsk odontologi og fokalinfeksjon
Oversikter og foredrag
Så langt det kan bedømmes etter NTFs Tidende, ble fokalinfeksjonsteorien første gang omtalt i norsk odontologi i form av et referat fra et foredrag som den norske professor Immanuel Ottesen holdt i Gøteborg i 1918 (10). Tema var infeksjonsfaren ved kroner og broer. Det gjaldt både følger av slett tilpassing og «mishandling» av pulpa. Ottesens egne kasus gikk ut på direkte spredning av alvorlig infeksjon fra tannrøtter til antrum og øyet, altså ikke egentlig noen fokal infeksjon. Men han foredro om hvilke generelle sykdommer som kunne oppstå, og viste til hva amerikanerne hadde funnet ut. Ottesen var nok reservert overfor de mest outrerte budskap fra USA, men hevdet at gingivitter, tonsillitter og faryngitter ofte kom fra dårlig tilpassede kroner, som gav grobunn for bakterievekst. I tillegg uttalte han: «Ved sygdomme som appendicitis, neuritis, gastritis, colitis og anæmier burde lægen ved samarbeide med tandlægen få bragt på det rene – at enhver tanke på oral infeksjon er utelukket».
Et par år etterpå holdt den senere nestor i norsk mikrobiologi, Th. Thjøtta, foredrag for tannlegene i Oslo der han gjennomgikk de gjeldende teorier på området og listet opp en lang rekke tidligere uforklarte sykdommer som kunne være av infeksiøs art som følge av spredning fra munnhulen. Thjøtta var nok påvirket av Rosenows tilsynelatende troverdige dyreforsøk og drøftet bl.a. vanskelighetene med å bli kvitt restmikrober i dentinkanalene, dersom man våget seg på en rotfylling. De mest radikale amerikanerne ville jo ekstrahere alle «døde» tenner. Han konkluderte med at fokalinfeksjonsteorien antakelig hadde vært noe overdreven, men at både leger og tannleger burde være mer oppmerksom på infeksjonsfokus i tilknytning til tenner (11).
Interessen for fokalinfeksjon holdt seg i 1920 og -30 årene. I 1926 fikk Guttorm Toverud dette tema som oppgitt emne ved prøveforlesning for den filosofiske doktorgrad. Han gav en inngående oversikt over de medisinske og mikrobiologiske teorier som lå til grunn, og gjengav en rekke kasus fra litteraturen der det var oralt utspring for bestemte sykdomsbilder. Så forsøkte han å sette et kritisk blikk på de ekstreme utslag av teorien, og endte med at det nok kan være en «aetiologisk forbindelse mellem et primært infeksjonsfokus omkring tænderne og en almenlidelse» (12). I Tidende fra denne perioden finner man også referat etter foredrag av danske og svenske medisinske autoriteter (13,14). Fra tannlegehold (O. Grythe) kom det en redegjørelse om fokalinfeksjonens betydning for rotbehandling. Nå var det altså ikke lenger snakk om å ekstrahere, men å sørge for desinfiserte rotkanaler (15), for så vidt på linje med dagens problemstillinger. Samme forfatter anvendte senere fokalteoriene, sammen med vitaminenes betydning, som selvvalgt emne for den filosofiske doktorgraden (16).
Etter hvert kom det imidlertid inn en viss nøkternhet i resonnementene når det gjaldt fokalinfeksjon og en viss kritikk av de mest løsslupne påstandene. Man ville imidlertid nødig gi slipp på selve grunnteorien om at munnhule og tenner kunne være inngangsport for allmenne sykdommer. Særlig la man nå vekt på artritter (17).
Kasusrapporter og klinisk forskning
Norske kasusrapporter forekom sjelden. Et unntak var et tilfelle av hodepine, slapphet, tretthet og lignende, som ifølge forfatteren skyldtes en apikal infeksjon på en bropilar – og som forsvant ved adekvat oral kirurgi (18). Forskningsrapporter innen området var også sjelden vare. Artritter var imidlertid tema ved undersøkelser som to øre-nese-halsleger utførte, med henblikk på infiserte tonsillers rolle ved utvikling av polyartritter. Sykdombildet i pasientmaterialet ble beskrevet slik: En snikende, ubestemt sykdomsfølelse med påfallende tretthet og nedsatt arbeidsevne ledsaget av nervøse fenomener, uro og en labilitet som de tidligere ikke hadde, søvnforstyrrelser og depresjonsanfall. Ofte klaget pasientene over revmatisme og hodepine. Disse forskerne reflekterte over at det ikke nødvendigvis er en kausal sammenheng mellom observerte sykdomfenomener og tilstedeværende infeksjonsfoci, og advarte mot en ukritisk sanering av tenner, som kunne gi atskillig besvær uten garantert bedring. De mente likevel at resultatet ofte var godt etter at tonsillene var fjernet (17,19).
Et annet forsøk på klinisk forskning ble utført ved Lungegaarden sykehus, der en lege og en tannlege søkte å klargjøre hvilken rolle dentale infeksjonsfokus hadde å si for helbredelse av lungetuberkulose, og man så for seg en forbindelse mellom sepsis i munnhulen i form av grov karies og «pyorrhea», og forløpet av tuberkulose. Man mente å finne en sammenheng mellom sanering av munnhule og tilheling av tuberkulose. Visse pasienter fikk ekstrahert nedkarierte tenner og tenner med abcesser eller rotfyllinger. Etter slik behandling kunne man konstatere en klinisk bedring av helsetilstanden hos mange av pasientene. Samtidig så man en forhøyet senkningsreaksjon og såkalt «venstreforskyvning» av blodbildet, som var uttrykk for en øket mengde av nydannede leukocytter (20, 21).
Fokalteorien og norsk psykiatri
Også norsk psykiatri var påvirket av disse ideene, og mange asyler ansatte tannleger for å utføre ekstraksjoner. Ved Sannerud sykehus ble det således trukket 1000 tenner i en viss periode (22). Så sent som i 1939 holdt overlege Gjessing ved Dikemark sykehus foredrag ved Den norske tannlegeforenings årsmøte om fokalinfeksjonens betydning ved psykoser, særlig ved «ungdomssløvsinn», manisk depressive tilstander (bipolare lidelser) og epilepsi (23). Gjessing hadde selv vært i USA for å sette seg inn i problematikken. I Norge ble han eksponent for den retning innen psykiatrien som søkte biokjemiske forklaringer på sinnssykdom. Og her hadde man en kronisk infeksjon, som sammen med konstitusjonelle faktorer kunne gi psykiatrisk sykdom. Også ved Dikemark ansatte man tannlege for å sanere mistenkelige dentale infeksjonsfokus med hjelp av ekstraksjon.
Fokalteorien i dag
Mot nåtiden
På slutten av trettåra ble de mest fantasifulle forestillingene om fokalinfeksjon avdempet. Retrospektive undersøkelser viste bl.a. at effekten av å fjerne suspekte tenner ved artritt var minimal (24). Dette signaliserte slutten på den opprinnelige fokalteorien, selv om sammenhengen mellom allmennsykdom og oral sykdom fortsatt fanget oppmerksomheten. Mot vår tid har forbedrede dyrknings- og identifiseringsteknikker gjort det lettere å påvise orale bakterier på avveie (25). Det er påvist at mange orale inngrep fører til bakteriemi, men denne tilstanden blir raskt eliminert av det retikuloendoteliale system. Bare unntaksvis anvendes antibiotikaprofylakse for bestemte pasientgrupper, f.eks. for pasienter med hjerteklaffproblemer, som kan risikere nedslag av streptokokker og utvikling av bakteriell endokarditt. Både kasusrapporter, dyreeksperimentell forskning og epidemiologiske data peker i retning av en sammenheng mellom orale inngrep og endokarditt (26), selv om majoriteten av bakterielle endokarditter regnes å ha andre årsaker (27).
Det er imidlertid ikke etablering av nye infeksjonsfokus som har vekket størst interesse i vår tid, men den systemiske effekten av kroniske, orale infeksjonsfokus, som periodontitt. Endodontiske problemstillinger synes å være noe avdempet i denne sammenheng (24), selv om nyere forskning har satt søkelys på en mulig sammenheng mellom apikale lesjoner av endodontisk opphav og hjerte- og karsykdom, særlig hos unge mennesker (28). Både eksotoksiner og endotoksiner (lipopolysakkarid) som stammer fra det ytre membran av gram-negative bakterier, kan bidra til perifere patologiske prosesser. Søkelyset er i særlig grad blitt satt på sammenhengen mellom periodontitt og hjerte- og karsykdommer, prematur fødsel og diabetes (26).
Periodontitt og hjerte- og karsykdommer
Hvordan kan man så forklare en sammenheng mellom periodontitt og hjerte- og karsykdommer? I utgangspunktet antas aterosklerose å ha sammenheng med at opptaket av kolesterol, som er nødvendig for normal cellefunksjon, reduseres i cellene slik at kolesterolmengden i blodet øker og kolesterol avsettes på åreveggene (Figur 2) (29). Nyere forskning har påvist inflammasjonens rolle i denne prosessen (30). Enkelte bakterier i det subgingivale tannbelegget kan indusere perifer aggregering av blodplater i karveggene, og endotoksin fra gram-negative bakterier kan føre til en overdrevet vevsrespons i form av proinflammatoriske cytokiner med effekt på karendotel og glatt muskulatur. I tillegg kan immunkomplekser initiert av sirkulerende bakterielle antigener forårsake inflammasjonsreaksjoner der de slår seg ned (31). Inflammasjonstrykket ved periodontitt og påvirkning av lipidmetabolismen er faktorer som går igjen hos mange forskere (32). Disse prosessene bidrar til blodplateaggregering, lipidansamling og nedfelling av kolesterol i celleveggen med intravaskulær koagulasjon og koronarsykdom eller infarkt som følge.
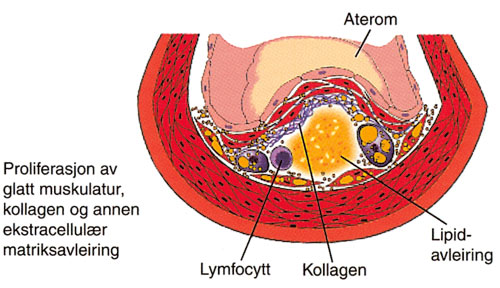
Figur 2. Siste fase i den gradvise utviklingen av et aterom (29).
Det advares imidlertid mot for bastante konklusjoner vedrørende sammenhengen mellom periodontitt og hjerte- og karsykdommer i det mange etiologiske faktorer som f. eks. alder og røyking er felles (33). Overveielsene på dette området summeres opp omtrent slik i Den amerikanske tannlegeforeningens tidsskrift (JADA) i 2006: «De fleste studier på dette området viser en positiv sammenheng mellom periodontitt og hjerte- og karsykdom etter at man har korrigert for kjente risikofaktorer som alder, kjønn, diabetes, kolesterol, blodtrykk, fedme, røyking etc. Spørsmålet om hvorvidt periodontal sykdom står i en kausal sammenheng med hjerte- og karsykdommer må likevel anses som ubesvart inntil videre» (34). Man våger derfor ikke å anbefale periodontal behandling utelukkende av allmennmedisinske grunner.
Periodontitt og lav fødselsvekt
En viss andel av svangerskap ender med for tidlig fødsel og for lav fødselsvekt. I andre tilfeller kan lav fødselsvekt forekomme også ved fullgått termin. Slike komplikasjoner representerer en risiko for uønskede følgetilstander hos de barna som overlever. Man kjenner mange risikofaktorer, som for eksempel røyking, alkohol, stress, forhøyet blodtrykk/proteinuri og sosioøkonomiske forhold, men også infeksjoner i genital- og urinveiene. Slike lokale infeksjoner frigjør tilsvarende inflammatoriske mediatorer som kan bidra til utvikling av hjerte- og karsykdommer, men som for den gravide kan gi øket risiko for prematur membranbrist eller uteruskontraksjon (35).
På denne bakgrunn er det blitt utført en rekke undersøkelser som tar sikte å klarlegge om inflammasjonsmediatorer fra periodontale bakterier kan bidra til uønskede effekter ved svangerskap. Dyreeksperimentelle undersøkelser, retrospektive og prospektive kliniske studier, samt mikrobielle undersøkelser tyder på det (35). Forskerne mener imidlertid at den påviste korrelasjonen mellom periodontitt og svangerskapskomplikasjoner ennå ikke er tilstrekkelig til å påstå en sikker kausal relasjon. Man avventer resultater fra randomiserte intervensjonsstudier på multisenterbasis. Inntil videre er det rimelig å mene at opprettholdelse av periodontal helse bør være en del av det profylaktiske regimet ved gravititet.
Diabetes og periodontitt
Det har lenge vært kjent at diabetes både av type 1 og 2 påvirker og forverrer gingivitt og periodontitt. Det finnes også en økende mengde informasjon som tyder på at påvirkningen kan skje andre veien, dvs. at kontrollen av blodsukkeret bedres når eksisterende orale infeksjoner saneres. Enkelte undersøkelser som sammenlikner glykemisk kontroll hos friske og diabetiske pasientgrupper, har vist en gunstig effekt av periodontal behandling (36), mens andre undersøkelser har vært mer forbeholdne (37). Samlet tyder nyere forskning på at en infeksiøs prosess med betydelig systemisk inflammatorisk komponent som periodontitt, kan ha betydning for den metabolske kontroll av diabetes (38).
Andre følgetilstander
Nyere forskning tyder på at det også kan være en assosiasjon også mellom periodontitt og kronisk obstruktiv lungesykdom (KOLS) (39). Sammenhengen mellom kronisk oral infeksjon og de her nevnte systemiske sykdommer er i hovedsak basert på effekter forårsaket av inflammasjonsmediatorer. I tillegg innholder også nyere faglitteratur rapporter av gammelt godt merke om metastasering av akutte orale infeksjoner med abcessdannelse i områder som hjerne og lever eller infeksjoner i mediastinum (40 – 42).
En annen bekymring fra den opprinnelige fokalteorien var at patogene munnhulebakterier kunne følge luftstrømmen og forårsake livstruende lungebetennelse (2). Direkte aspirasjon av munnhulebakterier blir også i dag regnet som en reell årsak til bakteriell lungeinfeksjon hos svekkede pasienter, der forsvarsmekanismene ikke fungerer optimalt, som f.eks. hos pasienter med KOLS. Slike infeksjoner skyldes aspirasjon av vanlige orale bakterier som Streptococcus pneumoniae, Haemophilus influenzae eller Mycoplasma pneumoniae, som slår seg ned i de lavere luftveier. Men et større problem er likevel den såkalte nosokomiale lungeinfeksjonen som oftest rammer pasienter på sykehus og pleiehjem. Bevisstløse pasienter som intuberes, er særlig utsatt. I slike tilfeller er det orale bakterier som Staphylococcus aureus og Pseudomonas aeruginosa, eller visse tarmbakterier som er av betydning (30).
Sluttbemerkninger
Etter Hunters beskrivelser av den orale infeksjonsstatus hos mange mennesker i begynnelsen av det forrige århundre var det ikke så påfallende at medisinsk ekspertise mente at dette måtte ha generellmedisinske effekter. Nye kunnskaper innen mikrobiologi bidro til at mange tidligere uklare sykdomstilstander hadde fått sin forklaring. I ettertid er det lett å se at de ivrigste tilhengerne av teorien om fokalinfeksjon lot fantasien løpe av med seg og forvekslet sammenfall i tid med årsakssammenheng og overså en rekke andre faktorer. Dette problemet innen klinisk forskning har ikke forsvunnet med årene, men i dag finnes avanserte modeller for forskningsdesign og statistiske metoder som tar høyde for alle feilmuligheter i resonnementene. Til tross for dette kan det også i dag være vanskelig å bedømme i hvilken grad de enkelte forskningsresultater har allmenn gyldighet (43). Med dette som bakgrunn er det interessant å konstatere at en del av tankene som ble fremsatt tidlig på 1900-tallet, har funnet gjenklang i våre dager, med den forskjell at oppfatningen av en direkte spredning av mikrober og deres «toksiner» via blod og lymfe er erstattet med sofistikerte resonnementer innen inflammasjonsmekanismer og immunologi. Interessant er det også å konstatere at de snart 100 år gamle dyreeksperimentene, der man injiserte forsøksdyr med bakterier fra bestemte fokus for å fremkalle den samme infeksjon som moderinfeksjonen, nå blir gjentatt.
Fokalteorien møtte i begynnelsen større forståelse blant tannleger enn leger. Legene var ikke vant til å bry seg med forhold i munnhulen, mens tannlegene var villige til å ta til følge ny medisinsk informasjon med relevans til deres fag. Det lå nok også under at fokalteorien representerte en mulig statusøkning for tannlegene ved at deres arbeidsområde kunne bli anerkjent som en viktig del av medisinen. Dette er en gjenkjennbar holdning også i dag. Moderne studieplaner i odontologi er nøye med å understreke tannlegens rolle som lege for munnhulen.
Norsk odontologi støttet seg på utenlandsk ekspertise, bare unntaksvis var det tilløp til egen forskning, men fokalteorien fikk sine tilhengere og skeptikere likevel. Mange av de kasus som ble publisert eller referert i Norge, hadde trekk av diffuse, ubestemmelige symptomer, som også i dag blir tolket og mistolket ut fra ideologiske ståsteder, ofte med islett av alternativ medisin. Som kjent har odontologien også senere hatt sin del av dette problemkomplekset i den offentlige debatten.
Hvilke deler av teorien om fokalinfeksjon har gyldighet i dag? De mest ytterliggående forestillingene om den fokale infeksjonens rolle ved psykiatrisk sykdom og en rekke generelle medisinske lidelser, er for lengst historie. På den annen side har moderne forskningsmetoder bekreftet at orale bakterier kan føre til lokale infeksjoner i perifere organer, uten at dette er noen hovedsak i den moderne fokalteorien. I dag ser vi hypoteser om periodontittens rolle ved utvikling av hjerte- og karsykdommer, svangerskapskomplikasjoner og diabetes, som i stor grad skyldes inflammasjonstrykket, og ikke en direkte mikrobiell spredning. Til forskjell fra de tidligste studier av fokalinfeksjon er også norsk odontologi med i forskningsfronten på dette feltet i dag (25, 26, 39). En doktorgrad om emnet ble forsvart ved Universitetet i Oslo i 2006 (44), og i inneværende år fikk en ung forsker en betydningsfull forskningspris for sitt arbeide om KOLS og periodontitt (39), begge utgått fra Institutt for oral biologi. Moderne forskningsverktøy som kan belyse mekanismene bak sykdommene, og strenge krav til vitenskapelige analysemetoder vil kanskje forhindre at man går i den samme «korrelasjonsfella» som i forrige århundre. Det er all grunn til å tro at mange uklare spørsmål vil bli avklart i tiden som følger. I mellomtiden finner aktive forskere på området grunn til å understreke at god munnhelse kan være en god forsikring i vår bestrebelse på å forlenge livet og øke livskvaliteten (45).
En sidebemerkning til slutt: Forfatterne av de gamle publikasjonene kunne anvende sin språklige begavelse i langt større grad enn nåtidens stringente forskningsrapporter tillater. Kanskje lå noe av overbevisningskraften nettopp der.
English summary
Jacobsen N.
Focal infection, old views and new theories
640 – 6.
In the beginning of the 19th century, a London medical doctor and pathologist, W. Hunter, noticed that many patients had «pyorrhea», abcesses and multiple oral infections associated with removable prostheses placed upon gums with remaining tooth radices. Diseases such as enteric ailments, anaemia, fever, blood poisoning, renal diseases, rheumatism, and later on psychiatric diseases were suggested being the result of dissemination of oral bacteria from these foci, causing infections at distant places. Experimental research in the US apparently confirmed the concept of focal infection, stirring considerable upheaval, particularly in the dental community. The adherents advised against endodontic treatment, recommending tooth extraction as the best alternative for many diseases, even schizophrenia.
After World War II the focal infection theory faded, but reappeared in the 1980’s, now focusing other medical conditions. At present, there is a vast amount of information associating periodontal disease to cardiovascular diseases, diabetes, and low birth weight. The disease induction is no longer based on direct dissemination of bacteria, but on the impact of inflammatory mediators on processes such as atherosclerosis, placental function, and on cellular glucose metabolism. However, authoritative research scientists advise against regarding the correlation of periodontitis and these diseases as a proven cause/effect relationship. The modernised focal infection theory is currently the subject of research activities along many avenues.
Hovedbudskap | |
|---|---|
• |
Tidlig i forrige århundre førte ny kunnskap innen bakteriologi til teorier om at mange systemiske sykdommer skyldtes spredning av bakterier fra orale infeksjoner. Den anbefalte profylakse og behandling ble ukritisk ekstraksjon av tenner med suspekt endodontisk eller periodontal problematikk |
• |
Etter hvert forsto man at det observerte sammenfall i tid mellom munnhuleinfeksjon og systemisk sykdom ikke uten videre kunne tolkes som en årsakssammenheng |
• |
Omfattende moderne forskning tyder imidlertid på at det kan være en slik sammenheng mellom orale infeksjoner og bestemte systemiske sykdommer. Det forklares i hovedsak ved inflammasjonstrykket, ikke ved en direkte spredning av den bakterielle infeksjonen |
Referanser
1. Hunter, W. The role of sepsis and antisepsis in medicine. Lancet 1911; Jan 14: 79 – 86.
2. Dussault G, Sheiham A. Medical theories and professional development. The theory of focal sepesis and dentistry in early twentieth century Britain. Soc Sci Med 1982; 16: 1405 – 12.
3. Gibbons RV. Germs, Dr. Billings, and the theory of focal infection. Clin Infect Dis 1998; 27: 627 – 33.
4. Christen AG, Christen JA. Theodore Roosevelt’s «presidential smile» and questionable dental health. J Hist Dent 2007; 55: 85 – 90.
5. Scull A. Desperate remedies: a Gothic tale of madness and modern medicine. Psychol Med 1987; 17: 561 – 77.
6. Upson HS. Dementia praecox caused by dental impaction. Monthly Cyclopedia and Medical Bulletin 1909; Nov: 648 – 51.
7. Noll R. Historical Review: Autointoxication and focal infection theories of dementia praecox. World J Biol Psychiatry 2004; 5: 66 – 72.
8. Noll R. Infectious insanities, surgical solutions: Baynard Taylor Holmes, dementia praecox and laboratory science in early 20th-century America. Part 1. Hist Psychiatry 2006; 17: 183 – 204.
9. Noll R. Infectious insanities, surgical solutions: Baynard Taylor Holmes, dementia praecox and laboratory science in early 20th-century America. Part 2. Hist Psychiatry 2006; 17: 299 – 311.
10. Ottesen I. Infeksjonsfaren fra krone og broproteser. Nor Tandlægeforen Tid 1919; 29: 147 – 63.
11. Thjøtta TH. Om fokal infeksjon med særlig hensyntagen til tandsygdommenes betydning for denne. Nor Tandlægeforen Tid 1922; 32: 335 – 52.
12. Toverud G. Gi en utredning av spørsmaalet om den fokale infeksjon utgaaende fra kroniske paradentale betændelser. Nor Tandlægeforen Tid 1927; 37: 425 – 41.
13. Melchior M. Om oral infektion fra mundhulen. Nor Tandlægeforen Tid 1928; 38: 269 – 300.
14. Edström G. Dental fokalinfektions betydelse för uppkomsten av reumatiska sjukdomsbilder. Nor Tannlægeforen Tid 1935; 45: 376 – 92.
15. Grythe O. Den fokale infeksjon – de prinsipper denne teori trekker op for vår behandling av patologiske tilstander i pulpa. Nor Tannlægeforen Tid 1930: 40: 335 – 52.
16. Grythe O. Odontologiens betydning for medisinen med særlig henblikk på vitaminlære og fokalinfeksjon. Nor Tannlægeforen Tid 1938; 48: 682 – 94.
17. Gording R. Fokalinfeksiøse almenfenomener av tonsillær og dental oprinnelse. Nor Tannlægeforen Tid 1934; 44: 39 – 50.
18. Nygaard Østby B. Et tilfelle av fokalinfeksjon av dental oprinnelse. Nor Tannlægeforen Tid 1939; 49: 354 – 9.
19. Bjørn-Hansen H. Fokalinfeksjon. Nor Tannlægeforen Tid 1934; 44: 50 – 9.
20. Jonsgar JE. Hvilken rolle spiller dentale infeksjonsfoci for helbredelsen av lungetuberkulose? Nor Tannlægeforen Tid 1933; 43: 380 – 6.
21. Hertzberg G. Den kliniske reaksjon på radikal tannbehandling hos 20 phtisikere. Nor Tannlægeforen Tid 1933; 43. 387 – 91.
22. Kringlen E. Norsk psykiatri gjennom tidene. Kapittel 6: Mellomkrigstiden. Oslo: N.W. Damm & Sønn; 2007.
23. Gjessing R. Fokal infeksjons betydning ved psykosen. Nor Tannlægeforen Tid 1940; 50: 103 – 5.
24. Goymerac B, Woollard G. Focal infection: a new perspective on an old theory. Gen Dent 2004; 52: 356 – 61.
25. Debelian GJ, Olsen I, Tronstad L. Systemic diseases caused by oral microorganisms. Endod Dent Traumatol 1994; 10: 57 – 65.
26. Li X, Kolltveit KM, Tronstad L, Olsen I. Systemic diseases caused by oral infection. Clin Microbiol Re 2000; 13: 447 – 58.
27. Pallasch JT, Wahl JW. The focal infection theory: Appraisal and reappraisal. J Calif Dent Assoc 2000; 28: 194 – 200.
28. Caplan DJ, Chasen JB, Krall EA, Cal J, Kang S, Garcia RI, & al. Lesions of endodontic origin and risk of coronary heart disease. J Dent Res 2006; 85: 996 – 1000.
29. Olsen I. Hvorledes kan marginal periodontitt tenkes å bidra til utvikling av kardiovaskulære sykdommer? Nor Tannlegeforen Tid 2002; 112: 416–20.
30. Scannapieco FA. Systemic effects of periodontal diseases. Dent Clin North Am 2005; 49: 533 – 50.
31. Mattila KJ, Pussinen PJ, Paju S. Dental infections and cardiovascular diseases: a review. J Periodontol 2005; 78: 2085 – 8.
32. Ford PJ, Yamazaki K, Seymour GJ. Cardiovascular and oral disease interactions: what is the evidence? Prim Dent Care 2007; 14: 59 – 66.
33. Gordon SC, Barasch A, Foong WC, Elgeneidy AK, Safford MM. Does dental disease hurt your heart? J Can Dent Assoc 2005; 71: 93 – 5.
34. Demmer RT, Desvarieux M. Periodontal infections and cardiovascular disease. The heart of the matter. J Am Dent Assoc 2006; 137: 14s–9s.
35. Bobetsis YA, Barros SP, Offenbacher S. Exploring the relationship between periodontal disease and pregnancy complications. J Am Dent Assoc 2006; 137: 7s–13s.
36. Stewart JE, Wager KA, Friedlander AH, Zadeh HH. The effect of periodontal treatment on glycemic control in patients with type 2 diabetes mellitus. J Clin Periodontol 2001; 28: 306 – 10.
37. Jones JA, Miller DR, Wehler CJ, Rich SE, Krall-Kaye EA, Christiansen CL, & al. Does periodontal care improve glycemic control? The department of veterans affairs dental diabetes study. J Clin Periodontol 2007; 34: 46 – 52.
38. Mealy BL. Periodontal disease and diabetes. A two-way street. J Am Dent Assoc 2006; 137: 26s–31s.
39. Leuckfeld I, Oregon-Whittle MV, Lund MB, Geiran O, Bjørtuft Ø, Olsen I. Severe chronic obstructive pulmonary disease: association with marginal bone loss in periodontitis. Resp Med 2008; 102: 488 – 94.
40. Mylonas AI, Tzerbos FH, Mihalaki M, Rologis D, Boutsikakis I. Cerebral abcess of odontogenic origin. J Craniomaxilofac Surg 2007; 35: 63 – 7.
41. Wagner KW, Schön R, Schumacher M, Schmelzeisen R, Schulze D. Case report: brain and liver abcess caused by oral infection with Streptococcus intermedius. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 21 – 3.
42. Pappa H, Jones DC. Mediastinitis from odontogenic infection. A case report. Br Dent J 2005; 14: 547 – 8.
43. Barnett ML, Hyman JJ. Challenges in interpreting study results. The conflict between appearance and reality. J Am Dent Assoc 2006; 137: 32s–36s.
44. Marques da Silva: Identification and characterization of bacteria from systemic diseases with emphasis on oral bacteria. [PhD thesis] Oslo: Faculty of Dentistry, University of Oslo; 2006.
45. Olsen I. Orale infeksjoner som årsak til systemiske lidelser. Matvett. Tidsskrift for Landsforeningen for kosthold og helse 2000, nr. 2: 3 – 6.
Adresse: NIOM, Postboks 70, 1305 Haslum. E-post: njj@niom.no