Hälsorisker vid obehandlade malocklusioner
Författare
professor, odont.dr. Odontologiska institutionen, avdelningen för ortodonti, Sahlgrenska akademin vid Göteborgs universitet, Göteborg, Sverige.
specialtandläkare, ordförande FSO, Fredericia, Danmark.
docent, odont.dr. Odontologiska institutionen, avdelningen för ortodonti, Sahlgrenska akademin vid Göteborgs universitet, Göteborg, Sverige.
professor emeritus, odont.dr. Odontologiska institutionen, avdelningen för ortodonti, Sahlgrenska akademin vid Göteborgs universitet, Göteborg, Sverige.
övertandläkare, odont. dr. Hälsovårdsverket, Björneborg stad, Finland.
Hur väljer man ut patienter som ska få ortodontisk behandling i de olika nordiska länderna? Hur skiljer sig synen på oral och allmän hälsa? Använder de nordiska kollegorna traditionella behovsindex eller kanske inget index alls? Här redogörs bland annat för resultaten från olika studier av bettavvikelsers påverkan på allmänhälsan samt för var, när och hur man sätter in ortodontisk behandling i Sverige, Norge, Danmark respektive Finland.
En resumé över hälsomässig påverkan på grund av obehandlade bettavvikelser styrs naturligtvis i hög grad av de definitioner vi knyter till begreppet hälsa. Mer eller mindre underförstått är idealbettet den norm som används när vi beskriver bettavvikelser. Normalbettet anger också i hög grad målen för ortodontisk behandling.
En av de svåraste frågorna är att värdera betydelsen av estetiskt missnöje. Ingen djupgående psykologisk påverkan av bettavvikelser eller ortodontisk behandling har kunnat påvisas i studier. Betydelsen för en individs livskvalitet av att inte ha ett alltför avvikande bett är fortfarande inte fullständigt utredd. Det finns också ett starkt behov av att diskutera hur utseendefixering hos tonåringar bör bemötas. Bettavvikelsers betydelse för utvecklingen av parodontit, tuggförmåga, tal och temporomandibulär dysfunktion är generellt sett lite eller ofullständigt utredda.
Förutom missnöje med bettets estetik tycks risker för tandskador i samband med stora överbett eller ektopisk eruption av hörntänder höra till de viktigaste indikationerna för ortodontisk behandling. Vinster med interceptiv ortodontisk behandling är fortfarande ofullständigt kartlagda.
Sätten att välja ut patienter varierar en del mellan de nordiska länderna. I Danmark finns ett screeningförfarande samt allmänna riktlinjer för vad som ger ett ortodontiskt behandlingsbehov. I Finland finns såväl allmänna riktlinjer som en ganska stor lokal frihet. Ett äldre amerikanskt index har omarbetats och tycks ha fått relativt stor acceptans. I Norge finns också ett behovsindex som dessutom är knutet till patientkostnaden. I Sverige finns inget officiellt urvalsinstrument men alla landsting utom ett säger sig använda prioriteringsindex, vanligast är Socialstyrelsens från 1967. Den genomsnittliga andelen barn och ungdomar som får ortodonti varierar mellan 11 och 35 procent i de olika nordiska länderna. Inom länderna finns stora variationer mellan olika områden.
Begreppet oral hälsa
Såväl den allmänna hälsan som den orala hälsan kan betraktas från en mängd olika perspektiv. Vi kan fokusera på biologiska förändringar, till exempel ett kariesangrepp eller en parodontal fästeförlust. Den biologiska jämvikten har rubbats. Ett viktigt perspektiv är i vilken grad skadan ger upphov till beteendemässiga förändringar. Individens sociala funktion rubbas på grund av smärta eller synliga tecken på sjukdomsprocessen. Graden av påverkan styrs bland annat av kulturella skillnader i synen på sjukdom och dess konsekvenser. Individer reagerar olika på grund av skiftande sociala eller arbetsmässiga förhållanden. Förändringar i reaktionsmönster kan ske på sikt på grund av attitydförändringar i samhället, andra arbetsuppgifter och liknande. Hur ska man relatera smärta, funktionsinskränkningar och psykosociala störningar till varandra? Hur påverkas en individs omgivning vid ohälsa? En studie av hur tandlöshet och att sedan återfå tänder påverkade individer, fokuserade på den förlorade och därefter återvunna självkänslan. I en annan studie undersöktes anhöriga till funktionshindrade. Skuldkänslor och önskemål om stöd och kompetent hjälp framkom tydligt. Hos tonåringar med bettavvikelser handlade behandlingsönskemålen i hög grad om självkänsla kopplad till de utseendeideal som de bland annat får genom media (1).
Definitionen på oral hälsa från Helsetilsynet i Norge lyder: «Acceptable oral health is an oral status which implies that the individual is without pain and discomfort, has an acceptable chewing comfort, is able to communicate without dentally related problems, can be socially active without having any inconvenience, is without life-threatening disease and that this condition will exist throughout life and contribute to the individual’s well-being and quality of life»
Bettets utseende och funktion bedöms i ortodontiska sammanhang ofta vid en jämförelse med ett så kallat ideal- eller normalbett som tenderar att betraktas som norm (figur 1). Till detta läggs ibland jämförelser med populationsmedelvärden som vid en kefalometrisk analys. Det är lätt hänt att normavvikelser betraktas som fel trots att det egentligen bara handlar om en formmässig variation. Därför bör begrepp som «bettfel» undvikas.
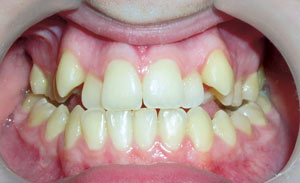
Figur 1. Tonårsflicka med prenormalt och öppet bett. Vad betyder mest för beslutet om ortodontisk behandling? Att hon är missnöjd med sitt utseende? Att hon kanske har svårt att tugga eller bita av? Är talet avvikande? Riskerar hon att snabbare utveckla en parodontit? Löper hon ökad risk att få problem med sina tuggmuskler och käkleder? Hur informeras patienten om effekter och bieffekter av behandling? Hur fattas beslutet om behandling?
Vad är ett ideal- eller normalbett?
Det är svårt att analysera uppkomsten av normen för det ideala bettet. Dorland’s Medical Dictionary beskriver konceptet som: «perfect interdigitation of the upper and lower teeth». Den utveckling av ocklusionsbegreppet som skedde under senare delen av 1800- och början av 1900-talet var förmodligen kopplad till konstruktionen av tandersättningar. Tänkandet hade en stark matematisk-mekanisk inriktning (2,3).
Inom ortodontin bidrog Edward Angle under tidigt 1900-tal till beskrivningen av bettet från en sagittal norm som överensstämde med ett idealbett som definierades med utgångspunkt från enstaka skallar, till exempel den välkända «Old Glory». Angles beskrivning hade en statisk prägel (4).
År 1926 bildades ett gnatologiskt sällskap i Kalifornien. Tankegångarna byggde på en bild av ett idealförhållande mellan kondyl och fossa som i sin tur var ansvarigt för att styra mandibeln till korrekt relation mot maxillan. Gnatologernas uppgift och självuppfattning uttrycktes på följande sätt: «heredity will for many years leave the greatest majority of humanity the victims of unsound tendencies» (5). Varje naturligt bett som inte uppfyller förutbestämda kriterier innefattar en viss grad av funktionell patologi. Ocklusala kontakter skulle fördelas på så många tänder som möjligt för att minska belastningen på enskilda tänder i tron att man därmed bland annat skulle minska risken för parodontal nedbrytning. Begreppet balanserad ocklusion för det naturliga bettet började ifrågasättas och istället framhöll man vikten av «incisal guidance» och «cuspid guidance».
Ytterligare inflytande på synen på ocklusion har kommit från antropologiska studier på 1950-talet (6, 7). Kraftig attrition, gruppfunktion och frånvaro av kontakter på balanssidan kunde ofta observeras. Detta kom att betraktas som naturligt och eftersträvansvärt.
Kan vi skilja mellan ett ideal- och ett normalbett? Ramfjord och Ash byggde begreppet idealbett på elektromyografiska studier (8). Utifrån det perspektivet är kriterier för idealbettet 1) stabila och harmoniska kontakter i «centric relation» (CR) och i området mellan CR och «centric ocklusion» (CO), 2) lika möjligheter för bilaterala och protrusiva rörelser samt 3) optimal riktning av ocklusala krafter för att bibehålla bettets stabilitet. Ramfjord och Ash framhöll att konceptet främst har ett värde för patienter som är speciellt känsliga för ocklusala avvikelser. Idealocklusion behöver med andra ord inte eftersträvas för alla individer.
Ortodontisten Andrews (9) beskrev i början på 1970-talet «The six keys to normal ocklusion» som utgick från idealocklusioner som författaren valt ut och definierat. Detta var en del i utvecklingen av fast ortodontisk apparatur till så kallad straight wire teknik. Utgångspunkten var studier av ocklusionen i 120 icke ortodontiska fall som dokumenterades med studiemodeller. Studierna ledde till prövande slutsatser som studerades vidare på 1 150 behandlade fall från välrenommerade ortodontister. Sex kvalitetsnycklar fastställdes. Andrews anger att frånvaro av en enda av dessa betyder en defekt som pekar på ett ofullständigt slutresultat. De sex nycklarna beskriver 1) molarrelation, 2) kronangulering (mesiodistalt), 3) kronans lutning (buckolingualt), 4) rotationer, 5) utrymme och 6) ocklusalplanet. Detta synsätt som ibland även inkluderar gnatologiska tankar tycks i dag dominera bilden av hur ett bett bör se ut. Utformningen av straight wire teknik bygger på en lång men sällan kritiskt utvärderad utveckling av synen på det ideala bettet.
Kan vi styra bettutvecklingen?
Interceptiv ortodonti har definierats på en rad olika sätt. Ibland har det varit liktydigt med «minor tooth movements» eller enklare ortodonti. Ibland tycks det ha setts som synonymt med behandling i låg ålder. Ibland har behandlingar vid flera tillfällen under bettutvecklingen kopplats till möjligheter att åstadkomma basala förändringar, i regel utan att den eventuella nyttan har preciserats. En rimlig tolkning bör vara en behandling som tidigt bryter ett ogynnsamt förlopp, till exempel tvångsförda korsbett eller anteriora tvångsbett. I det första fallet kan en breddskillnad mellan över- och underkäken ha uppkommit på grund av en sugvana. När funktionsavvikelsen etablerats kan den tänkas påverka överkäkens utveckling i bredd och bidra till ett reducerat utrymme för tänderna. En ökad temporalisaktivitet på korsbettssidan som konstaterats i några studier kan tolkas som en sidoförskjutning av mandibeln även i vila. Detta skulle i sin tur kunna bidra till en asymmetrisk käkutveckling. Tyvärr är än så länge stödet för interceptiva behandlingar begränsat eftersom det saknas kontrollerade studier av hur väl intentionerna med behandlingen uppnås (10,11).
Kan bettavvikelser öka risken för tandskador?
I en svensk studie av 3 000 15-åringar hade knappt 3 procent ektopiskt erupterande hörntänder i överkäken. 12,5 procent av hörntänderna gav upphov till resorptionen på granntänderna. I ett remissklientel på 9 – 15-åringar uppvisade nästan hälften av patienterna resorberade incisiver. Det var ungefär fyra gånger vanligare med resorptioner på laterala än på centrala incisiver. En vidgad follikel tycktes inte i sig orsaka resorption. Rutinmässig kartläggning av hörntandseruptionen senast i 10 årsåldern är viktig (10,11).
En signifikant korrelation existerar enligt flera studier mellan traumatiska tandskador och stort överbett (från cirka 5 mm) och bristande läppskydd. Graden av överbett tycks ha ett inflytande på hur allvarliga skadorna blir. Vi saknar fortfarande bekräftelse på att tidig överbettskorrigering verkligen minskar frekvensen traumaskador. Innan dess kan inte kostnadseffektiviteten bedömas helt korrekt. Trots detta pekar informationen på vikten av tidig behandling (primärt bett eller tidigt växelbett) av stora överbett för att man ska kunna reducera traumarisken. Många skador har visat sig inträffa före 10 års ålder (10,11).
Bettavvikelsers betydelse för förekomst av karies och parodontit
Studier där kariesutvecklingen relaterats till obehandlade bettavvikelser har inte kunnat ge stöd för några väsentliga samband.
I några studier som jämfört obehandlade bettavvikelser med behandlade har den grupp som behandlats visat något lägre plack- och gingivalindex. Om den personliga munhygienen lades in som en variabel vägde den mycket tyngre än en reduktion av trångställning. Signifikanta samband har påvisats mellan stora överbett och displacering av tänder å ena sidan samt plack och gingivit. Det har också undersökts om högerhänta borstar bättre på vänster sida respektive vänsterhänta på höger sida. Det visade sig då att en dominant hand påverkade bettet mer än om tänderna stod displacerade eller jämnt. Skillnaderna i gingival hälsa var större både mellan kön och mellan socialgrupper än skillnaderna mellan malocklusions- och kontrollgrupper. Flertalet studier har i huvudsak undersökt samband mellan gingivit och bettavvikelser. Bara enstaka studier har belyst samband mellan bettavvikelser och parodontit och resultaten är motsägande (10,11).
Bettavvikelsers betydelse för funktionsavvikelser
Flertalet studier har inte kunnat fastslå några väsentliga samband mellan bettmorfologi/ortodontisk behandling och TMD (temporomandibular disorders) (10,11). I några arbeten fanns signifikanta korrelationer mellan några bettavvikelser och TMD; till exempel postnormala, prenormala, öppna bett, korsbett och platsbrist. Resultaten i undersökningarna var dock motsägande eftersom flera olika typer av bettavvikelser fanns med i de olika studierna. Risken för utveckling av TMD kan därför inte säkert korreleras till en specifik typ av bettavvikelse. Speciella kontaktmönster, exempelvis hörntandsskyddad ocklusion eller balansinterferenser, tycks ha liten betydelse.
I många TMD-studier analyseras tecken och symtom separat. Flera resultatmått, till exempel fynd vid muskelpalpation, är först och främst indirekta tecken på patologi. Det är inte säkert att de visar på väsentliga problem hos patienten utan är närmast att betrakta som så kallade surrogatmått. Psykologiska faktorer och låg muskulär uthållighet har uppvisat minst lika starka samband med TMD som bettvariationer. Låg uthållighet innebär att individen bara kan bita ihop kraftigt under en kort tid innan besvär uppstår. Svårigheten att etablera samband förstärktes ytterligare av den variation på tecken och symtom på TMD som kunde konstateras på individnivå i några prospektiva longitudinella studier (12,13). Dessutom har det nyligen påvisats en påtaglig reduktion av tecken och symtom på TMD i longitudinella studier när man tittat på tiden från de sena tonåren till ung vuxen ålder (12,13).
Samband har konstaterats mellan vissa bettavvikelser och talet (konsonantuttal). Underlaget är dock allt för begränsat för att kunna dra säkra slutsatser. Sambanden tycks bara gälla små till måttliga talavvikelser. Talets anpassning till olika oral morfologi visar sig oftast fungera bra (10,11). Ett särfall är öppen nasalering vid läpp-, käk- och gomspalter.
När det gäller tuggförmågan har det visats ett samband mellan tändernas kontaktytor och förmågan att sönderdela födan. Det vetenskapliga underlaget för att kunna dra säkra slutsatser om påverkan på allmänhälsan av att ha problem med att sönderdela födan är fortfarande otillräckligt. Den subjektiva upplevelsen av tuggförmågan kan naturligtvis vara viktig och tas ofta upp som en positiv förväntan på effekter av ortodontisk behandling (10,11).
Psykosociala problem på grund av bettavvikelser
I några studier som använt psykologiska test har man velat studera de djupgående effekterna av bettavvikelser eller ortodontisk behandling på den psykiska hälsan men inte funnit några samband. Det finns inte något stöd för att bettavvikelser generellt skulle ge upphov till psykiskt lidande. Att ortodontisk behandling skulle kunna påverka människors sociala kompetens eller självuppfattning har inte heller kunnat fastställas. Ett fåtal studier som försökt mäta påverkan på livskvalitet i relation till bettavvikelser har fått mer positiva svar hos individer som fått ortodonti.
Flera av de studier som ställt frågor om estetisk uppfattning har bekräftat bilden av att synliga (frontala) avvikelser har störst betydelse. Vilken betydelsen missnöje med det estetiska har för en individ är naturligtvis svårt att tolka. Den estetiska upplevelsen och behandlingsefterfrågan kan bland annat påverkas av möjligheten att kunna få ortodontisk behandling. Man har dock i några studier kunnat se en liten tendens till starkare behandlingsmotivation hos flickor än hos pojkar. Av resultatet i några studier framgår att man inte bör inleda diskussioner om estetik för tidigt, i regel inte före det permanenta bettet. Under växelbettet är det i regel olämpligt att prata om estetik både på grund av bristande psykologisk mognad och av det enkla skälet att bettet inte är färdigutvecklat. I enlighet med barnkonventioner och Nordisk standard för barn och ungdomar inom hälso- och sjukvård är det patienten själv (inte föräldrar eller tandläkare) som ska ha det avgörande inflytandet på behandlingsbeslutet.
Barn blir retade på grund av sitt avvikande bett. Uppfattningarna går dock isär om i vilken grad det påverkat barnen negativt. Den enda kvalitativa studien om motiv för ortodontisk behandling som finns tillgänglig tog upp frågan om uttalad utseendefixering bland framför allt tonårsflickor. I den, liksom i i tidigare studier, framgick att det i hög grad är tandläkaren som initierar ortodontisk behandling. Andra viktiga faktorer bakom behandlingsmotivation var påverkan från media och kompisar, ekonomiska överväganden och en ibland överdrivet negativ bild av hur bettet kan komma att utvecklas.
Hos vuxna med synliga obehandlade bettavvikelser har man i uppföljningsstudier kunnat konstatera att det finns kvarstående negativa effekter på kroppsuppfattningen. Studier av ortodontiskt behandlingsbehov hos vuxna har också konstaterat att behandlingsefterfrågan ofta är större hos de som fått ortodontisk behandling som barn eller tonåringar (14). För att få en korrekt bild av hur angelägen en ortodontisk behandling är för en individ krävs det att allmäntandläkaren utvecklar en god kommunikation med sin patient. Ortodontiska behandlingsbehovsindex tycks inte vara till någon större hjälp. Det saknas vetenskapligt underlag för att fastslå validiteten av sådana index (10,11).
Hur selekteras patienter till ortodonti i de nordiska länderna?
Danmark
Målet för den kommunala tandvårdens ortodontiservice i Danmark är att förebygga och behandla de tandställningsavvikelser som innebär förutsägbara eller existerande risker för fysiska skador och/eller psykosocial belastning. De förebyggande insatserna består i första hand av tidigt ingripande för att kunna förhindra en utveckling som kan medföra allvarliga tandställningsavvikelser. Den ortodontiska servicen kan verka förebyggande genom att den ersätter dyrare och biologiskt mindre lämpliga behandlingar; till exempel luckslutning vid aplasier istället för dyrbar protetik.
En obligatorisk ortodontisk undersökning som utförs av en specialisttandläkare syftar till att diagnostisera tandställningsavvikelser som medför risker, att upplysa barn och föräldrar och att ta ställning till om det finns indikation för behandling. Finns det indikation är behandlingen kostnadsfri. Indikationerna är individuellt riskbaserade och tar inte enbart hänsyn till morfologisk avvikelse. Ett problem med det nuvarande danska systemet anses vara att reglerna tolkas strikt kvantitativt istället för kvalitativt. Den genomsnittliga behandlingsandelen är 29 procent och spridningen mellan olika regioner är 12,0 – 51,6 procent (1999). Andelen har i stort sett varit oförändrad mellan åren 1999 och 2002.
Ortodontisk undersökning och behandling är en integrerad del i den kommunala tandvården under barnets hela uppväxt. I Danmark ska följande övergripande risker som indikation för ortodonti beaktas:
1) Risker för skador på tänder och omgivande vävnad.
2) Risker för funktionsstörningar.
3) Risker för psykosocial belastning.
4) Risker för senare uppkomna skador.
Reglerna är under omarbetning och det nya regelverket beräknas träda i kraft senast i januari 2007 (15 – 20).
Finland
De flesta finska barn får sin ortodontivård vid kommunala hälsovårdscentraler. Allmäntandläkaren väljer i regel ut de barn som ska visas för en specialist. 2001 fick 11,4 procent av alla barn och ungdomar i åldrarna 0 – 18 år tandreglering. Andelen varierade mellan de olika hälsovårdscentralerna från 2,4 – 43 procent. Drygt hälften av klinikerna använde ett 10-gradigt behandlingsbehovsindex utvecklat av Heikinheimo (1989) och som är baserat på Graingers så kallade TPI-index från 1960-talet. Fjorton procent av hälsocentralerna använde andra skriftliga kriterier och 7 procent någon annan gemensam grov gradering. De övriga centralerna använde inga gemensamma kriterier.
Våren 2001 gjorde den finländska riksdagens biträdande justitieombudsman en framställning om att man borde skapa nationella vårdrekommendationer för tandreglering i syfte att minska den stora variationen mellan hälsocentralerna. En arbetsgrupp med tre specialister i ortodonti deltog i arbetet. Social- och hälsovårdsministeriet bearbetade en nyare version av Heikinheimos 10-gradiga skala. Man strävade speciellt efter att även få fram funktionella avvikelser och bettets prognos. Rekommendationen blev att poängen 8 – 10 samt grad 7 med ogynnsam prognos skulle berättiga till ortodontivård. Social- och hälsovårdsministeriet ansåg att den nya skalan borde användas efter den 1 mars 2005. I princip har dock finska kommuner rätt att själva bestämma vilken hälsovårdsservice som ska erbjudas och även dess omfattning.
Finska tandläkare är vana att använda den 10-gradiga skalan. Den tycks vara allmänt accepterad och upplevs i regel som lätt att använda. Det kan naturligtvis riktas kritik mot användningen av morfologiska och funktionella avvikelser i behovsprioriteringen snarare än de konsekvenser de medför. En vanlig åsikt bland myndigheter och tandläkare i Finland är att estetiska korrigeringar inte bör bekostas med allmänna medel. I större städer i södra Finland och i Uleåborgstrakten finns privata ortodontister som även erbjuder estetisk vård. I mindre kommuner finns det dock sällan andra möjligheter än att söka vård vid hälsocentralen (21 – 23).
Norge
I Norge görs ingen populationsscreening utan urvalet till ortodontisk behandling görs av allmäntandläkare främst på grundval av intresset hos patient och föräldrar. Bedömningen görs i regel i samband med rutinundersökningar. Nyligen har norska tannpleiere fått rätt att hänvisa patienter för värdering. Hos specialisten presenteras möjligheter och beslut om behandling tas på grundval av informerat samtycke. Förutom en värdering av själva avvikelsen och hälsorisker ingår också en bedömning av behandlingsinsats och prognos på kort och lång sikt i beslutsunderlaget. De flesta ortodontister i Norge arbetar i privatpraxis. Fördelningen av kliniker och tillgängligheten över landet är relativt jämn.
Den norska Folketrygden har ett system där kostnaderna för ortodontisk behandling i grupp A täcks till 100 procent, i grupp B till 75 procent och i grupp C till 40 procent. I den sista gruppen, grupp D, ges ingen kostnadstäckning. Om ett barn i en familj fått behandling ökar kostnadstäckningen för ett tillkommande barn till 90 respektive 60 procent i grupp B respektive C.
I dag får cirka 35 procent av barnen i Norge ortodontisk behandling. Tjugo procent tillhör grupp A eller B och cirka 15 procent tillhör grupp C. Endast 1 – 2 procent, det vill säga barn med mycket stora morfologiska avvikelser, får ersättning enligt grupp A. Bedömningarna görs främst på grundval av graden av morfologisk avvikelse som bestäms med hjälp av ett index över avvikelser. Systemet bedöms som välfungerande och stabilt (24).
Sverige
I Sverige saknas enhetliga riktlinjer för patienturval. Specialisttandvården inom folktandvården står för nästan 80 procent av de cirka 600 miljoner kronor som ortodontivården i Sverige kostar. Enligt uppgifter från de olika landstingen står ortodonti inom allmäntandvård för cirka 10 procent av den totala ortodontikostnaden. I de landsting som har störst andel ortodonti inom allmäntandvård kan den delen av kostnaden per barn omfatta cirka 35 procent av totalkostnaden. En stor andel ortodonti inom allmäntandvård rapporteras från glest befolkade områden i norra Sverige. Det finns dock ett flertal undantag från detta.
Andelen påbörjade behandlingar per 10 000 barn i åldrarna 3 – 19 år varierade från 20 till omkring 40 procent år 2003. Genomsnittet var 27 procent men ett landsting rapporterade en så hög andel som 86 procent. Ortodontikostnaden per barn varierade. Det «billigaste» landstinget rapporterade en kostnad på 243 kronor jämfört med 456 kronor för det «dyraste».
Urvalet av ortodontipatienter sker oftast genom att allmäntandläkarna sätter upp patienter med bettavvikelser på en lista för ortodontikonsultationer. Enligt gällande bestämmelser har bara tandläkare rätt att diagnostisera bettavvikelser men i praktiken medverkar även annan personal i bettövervakningar. I de flesta landsting besöker ortodontister regelbundet folktandvårdsklinikerna och bedömer i regel 10 – 15 patienter i timmen. I några landsting finns särskilda urvalstandläkare som bedömer om en patient har rätt till kostnadsfri behandling eller inte.
20 av 21 landsting angav att de använder någon typ av behovsprioriteringsindex. Elva landsting använder Socialstyrelsens behovsindex från 1967 som var officiellt urvalsinstrument fram till 1986. Fem landsting använder det engelska IOTN-indexet. Tre landsting har egna index (troligen utvecklingar av tidigare existerande index) medan 4 anger att de använder index utan att precisera vilken typ av index det handlar om.
Det brukar framhållas att ett syfte med index är att skapa likvärdiga, rättvisa bedömningar. Med tanke på de stora variationer som redovisats tycks inte det syftet ha uppnåtts. En omfattande litteraturgenomgång har visat att det saknas vetenskapligt stöd för slutsatser om indexens validitet. Flertalet index mäter inte på ett seriöst sätt de problem som obehandlade bettavvikelser skulle kunna ge individen utan fokuserar på en övervägande morfologisk bedömning (10).
English summary
Mohlin B, Dømgaard P, Egermark I, Kurol J, Pietilä T.
Health hazards caused by malocclusions
24 – 9.
The term health can be given a wide range of meaning from psychosocial satisfaction to absence of any pathological conditions. The description of malocclusions usually emanates from a constructed norm of the ideal occlusion. Profound negative psychological impact of malocclusions has not been found so far. On the other hand, there appears today to be a great focus on aesthetics not least in teenagers. The influence of dissatisfaction with the occlusion on quality of life deserves further investigations. The influence of malocclusions on caries, periodontitis, chewing ability, speech and temporomandibular disorders seems in general to be fairly minor. The scientific base for conclusions is often insufficient or contradictory. The principles of selection of patients for orthodontic treatment differs somewhat between the Nordic countries. Denmark has a screening procedure. In the other countries, various treatment priority indices are commonly used. I Norway differentiated national funding for treatment is related to a kind of index. The selected children/teenagers in Denmark and Sweden have their orthodontic treatment free of charge up to the age of 19 years, and in Finland up to the age of 18 years. The proportion of children/teenagers who receive orthodontic treatment shows a range between the four Nordic countries from 11 to 35 %. There is also a considerable variation between different areas within the countries.
Litteraturlista
1. Trulsson U. A grounded theory of dental treatments and oral health related quality of life (thesis). Nordic School of Public Health; 2003.
2. Monson GS. Some important factors which influence occlusion. J Am Dent Assoc 1922; 9: 498 – 503.
3. Spee FG. The condylar path of the mandible along the skull. J Am Dent Assoc 1890; 100: 670 – 5.
4. Angle EH. Treatment of malocclusion of teeth and fractures of the maxilae: Angle´s system. 6th ed. Philadelphia: SS White Manufacturing Co, 1900.
5. McCollum BB. Fundamentals involved in prescribing restorative dental remedies. Dent Items Interest 1939; 61: 522.
6. Begg PR. Stone age man’s dentition. Am J Orthod 1954; 40: 298 – 312.
7. Beyron H L. Occlusal relations and mastication in Australian aborigines. Acta Odontol Scand 1964; 22: 597 – 678.
8. Ramfjord P, Ash MM. Occlusion. London: Saunders; 1966.
9. Andrews LF. The six keys to normal occlusion. Am J Orthod 1972; 62: 296 – 309.
10. Bettavvikelser och tandreglering i ett hälsoperspektiv. En systematisk litteraturöversikt. SBU – Statens beredning för medicinsk utvärdering; 2005.
11. Mohlin B, Kurol J. To what extent do deviations from an ideal occlusion constitute a health risk? Swed Dent J 2003; 27: 1 – 10.
12. Egermark I, Magnusson T, Carlsson GE. A 20 year follow-up of signs and symptoms of temporomandibular disorders and malocclusions in subjects with and without orthodontic treatment in childhood. Angle Orthod 2003; 73: 109 – 15.
13. Mohlin B, Derweduwen K, Pilley R, Kingdon A, Shaw WC, Kenealy P. Malocclusion and temporomandibular disorder: a comparison of adolescents with moderate to severe dysfunction to those without signs and symptoms of temporomandibular disorders and their further development to 30 years of age. Angle Orthod 2004; 74: 319 – 27.
14. Salonen L, Mohlin B, Gotzlinger B, Hellden L. Need and demand for orthodontic treatment in an adult Swedish population. Eur J Orthod 1992; 14: 359 – 68.
15. Regler for ortodontivisitation og ortodontiindikationer. 21 maj 1990, nr 338, Sundhedsstyrelsen, Köpenhamn.
16. Sundhedsstyrelsens retningslinier for omfanget af og kravene til den kommunale og amtskommunale tandpleje. VEJ nr 11855 af 29/03/2001.
17. Bekendtgørelse om tandpleje. BEK nr 1073 af 11/12/2003.
18. Ændring af Sundhedsstyrelsens retningslinier for omfanget af og kravene til den kommunale og amtskommunale tandpleje (Børne- og ungdomstandpleje). VEJ nr 9278 af 10/05/2004.
19. Tandpleje i henhold til lov om tandpleje- (Børne- og ungdomstandpleje, amtsspecialtandpleje, landsdels- og videncentrene samt overgangsbestemmelsen). Faglige og administrative fortolkningsbidrag og anbefalinger. Sundhedsstyrelsen 23 – 08 – 2005.
20. Tandplejens struktur og organisation 2004. Se vidare FSO’s hemsida: www.fsonet.dk
21. Heikinheimo K. Need for orthodontic treatment and prevalence of craniomandibular dysfunction in Finnish children (thesis). Åbo universitet; 1989.
22. Pietilä T, Alanen P, Nordblad A, Kotilainen J, Pietilä I, Pirttiniemi P, et al. Hampaiden oikomishoito terveyskeskuksissa. STAKES, Rapportti 279, 2004.
23. Social- och hälsovårdsministeriet. Enhetliga grunder för icke-brådskande vård. Handböcker 2005: 6.
24. «Tenner for livet. Helsefremmende og forebygggende arbeid»; IS-2659.
Korrespondansadress: Bengt Mohlin, Odontologiska Institutionen, Sahlgrenska akademin vid Göteborgs Universitet, Box 450, 405 30 Göteborg, Sverige E-mail: mohlin@odontologi.gu.se
Artikkelen har gjennomgått ekstern faglig vurdering