Tidig ortodontisk behandling i Finland – varför, när och hur?
Författare
övertandläkare, odont.dr. Hälsovårdsverket i Björneborg, Finland
professor, odont.dr. Avdelningen för tandutveckling och ortodonti, Odontologiska Institutionen, Uleåborgs universitet, Finland
professor, odont. dr. Avdelningen för tandutveckling och ortodonti, Odontologiska Institutionen, Åbo universitet, Finland
I Finland är tidig ortodontisk behandling vanligt. Syftet är att minska framtida behandlingsbehov samt att reducera omfattningen av behandling som trots allt måste ske senare. Här ges en översikt över de vanligaste behandlingsalternativen.
Både ortodontiska behandlingsrutiner och tidsschemat för behandling varierar i de nordiska länderna. I Finland är tidigt ortodontisk behandling vanligt. Anledningen kan vara att forskningens tyngdpunkt traditionellt relaterats till tillväxt och utveckling. Bristen på specialisttandläkare har också medfört ett behov av att utveckla enkla behandlingsmodeller som tandläkare med baskunskaper i ortodonti kan utföra under handledning av en specialist.
Artikeln beskriver de vanligaste behandlingsalternativen som används inom den tidiga behandlingen i Finland; extraoralt drag (eod), nackdrag, quad helix och bitningsgejd. Korsbett samt bett med Angle klass II (postnormalt bett) kan behandlas med dessa typer av apparatur. Facemask, som används för behandling av prenormala bett (Angle klass III), används mer sällan.
Syftet med tidig behandling är att minska behovet av framtida ortodontisk behandling helt, eller reducera omfattningen av senare ortodontisk behandling.
Övervakning av bettutvecklingen
Normal bettutveckling – primära bettet
Bettets utveckling till permanent dentition är en kontinuerlig process. Profylaktiska eller interceptiva ingrepp bygger på att man kan identifiera avvikelser, vilket baseras på kunskap om normal bettutveckling. När man undersöker mjölktandsbettet utgår man från det retruderade läget (centric relation) eftersom det ger den mest pålitliga informationen om relationen mellan käkarna.
I ett normalbett i det primära bettet finns ett sagitellt mesialt step alternativt avsaknad av step mellan överkäkens och underkäkens andra primära molarer. Relationen mellan hörntänderna är densamma som i ett normalbett (Angle klass I-bett). Transversellt är den övre och den nedre tandbågen i balans. Sax- eller korsbett/bitning saknas. Frontalt är vertikal överbitning högst 3 mm och framtänderna är i kontakt. Ett normalt mjölktandsbett har diastemata i framtandsområdet.
Det primära bettet är inte statiskt utan förändras under tillväxten (1, 2) vilket är betydelsefullt för bettets utveckling. När underkäken växer förbättras det sagittella förhållandet mellan käkarna. Käkarna växer även transversellt vilket betyder att diastemata mellan framtänderna blir större. Eventuellt platsöverskott i sidoregionerna sluts däremot innan tandväxlingen börjar.
Bettavvikelser i det primära bettet
Det är viktigt att följa bettutvecklingen i det primära bettet för att tidigt kunna identifiera avvikelser från normal utveckling. Bettfel i mjölktandsbettet bör registreras och man ska försöka utreda orsaken och bedöma vilka följderna kan bli. Ett typiskt exempel är öppet frontalt bett som beror på sugvanor (3, 4). Här kan man tidigt korrigera bettfelet genom att avlägsna orsaken. Man ska alltid bedöma bettet som helhet, vilket även gäller tidig korrektiv behandlng. Om man fokuserar på enskilda symtom kan resultatet bli flera behandlingar efter varandra och följaktligen blir den totala behandlingstiden längre.
Ett sagitellt distalt step mellan andra primära molarerna anses vara indikator på att ett postnormalt bett är under utveckling. Undersökningar visar att distalt sagitellt step oftast även innebär ett postnormalt bett i det permanenta bettet (6, 7). Vid avsaknad av step, så kallat rakt postlaktealt plan utvecklas i 40 procent av fallen ett postnormalt bett. Det så kallade «Leeway space» mellan den övre och den undre tandbågen korrelerar däremot dåligt med förändringar i första permanenta molarernas sagitella relation (7).
I det permanenta bettet anses i allmänhet gränsen för stor horisontell och vertikal överbiting vara 6 mm. Eftersom överbettet i allmänhet ökar 1 – 2 mm under bettväxlingen (1, 8 – 10), kan man räkna med att ett värde som överstiger 4 mm i mjölktandsbettet tyder på ett kommande vårdbehov. Avsaknaden av tandkontakt i incisivregionen är tecken på en störning i bettutvecklingen. Ett öppet bett sluter sig i allmänhet senare under bettväxlingen om man har eliminerat orsaken. Om incisiverna biter i gingivan palatinalt, det vill säga ett djupt bett sker sällan en spontan korrektion under bettväxlingen utan bettet fördjupas. Frontal korsbitning är alltid en funktionsstörning som obehandlad i allmänhet leder till att situationen försämras.
Om man har ett «gummy smile» i det primära bettet beror det i allmänhet på extrusion av överkäkens incisiver. En bidragande orsak kan vara otillräcklig läppslutning. Läppslutningen korrigerar sig ofta spontant. Vid behov kan man förbättra situationen med läppgymnastik.
Käkarnas breddtillväxt har stor betydelse för bettutvecklingen. I normalfallen ökar utrymmet så att de permanenta incisiverna får plats. En trångställning i framtandsområdet i mjölktandsbettet leder oftast till trångställning i det permanenta bettet. Ett mjölktandsbett utan direkt trångställning, men utan diastemata, innebär en sämre prognos. Först när de sammanlagda tandmellanrummen i det primära bettet överstiger 6 mm kan risken för trångställning i det permanenta bettet anses vara liten (8).
Under tillväxten ska över- och underkäken transversellt behålla ett harmoniskt inbördes förhållande. Om den övre tandbågen är smal i förhållande till den nedre kan det leda till antingen korsbett eller distalbett (2, 11).
Tillväxten påverkas av många faktorer i anslutning till ansiktsmuskulaturens funktion; speciellt amning, sugvanor, läppfunktion, läppslutning samt munandning. Förändringar i muskelaktivitet och balans inverkar inte bara på den transversella tillväxten utan även på de sagittella och vertikala relationerna.
Uppföljning av bettet och tidig screening
Inom den organiserade barn- och ungdomstandvården kan man följa bettutvecklingen under barnets uppväxt. Vid några tillfällen undersöks barnen av tandhygienister eller tandsköterskor. Det är då utomordentligt viktigt att alla grupper vet och kan tillräckligt om normal bettutveckling. Eftersom kariesförekomsten har minskat har intervallen mellan besöken ökat för många barn. Speciellt när det gäller kariesfria barn måste man vara alert avseende bettutvecklingskontroller eftersom de kommer mera sällan på kontroll eller behandling.
Orsaken till medicinsk screening är att finna sjukdomar innan symtom har gett sig till känna. Vid screening av bettanomalier diagnosticeras tecken på bettavvikelser, framför allt sådana som antingen förhindrar eller förändrar den normala utvecklingen i bett och käkar.
Om man upptäcker försenad eller förhindrad tanderuption under det tidiga växelbettet underlättas behandlingen. Den vanligaste eruptionsstörningen är ektopisk eruption av första permanenta molaren i överkäken orsakad av platsbrist i området. I ungefär hälften av fallen sker spontankorrektion medan det i cirka 2 procent kvarstår ektopisk eruption som inte korrigerat sig självt (12).
De vanligaste orsakerna till försenad eller förhindrad eruption av framtänder är trauma mot primära incisiver, odontom eller övertaliga tänder. Dessa eruptionshinder upptäcker man i allmänhet av en händelse. Det är viktigt att vara observant på att eruptionen sker symmetriskt.
Väkiparta et al (13) konstaterade att en systematiskt planerad tidig behandling av malocklusioner i det primära bettet klart minskade behovet av ortodontisk vård i åldrarna 8 – 12 år. I många fall kan man inte, beroende på bettanomalins art, slutföra behandlingen under det tidiga växelbettet men även i sådana fall underlättas senare behandling (14).
Indikationer och behandlingsmöjligheter
Tidig behandling med bitningsgejd
Användningen av bitningsgejd inom den tidiga behandlingen har ökat kraftigt i Finland (15). Den påminner till sin funktion om en aktivator men är tillverkad av ett elastiskt material (Figur 1). Den kliniska erfarenhet man har hittills visar att bitningsgejd fungerar speciellt bra inom den tidiga ortodontiska behandlingen. Idén är att styra tänderna till rätt ställning och läge i tandbågarna vid eruptionen (16). Samtidigt kan man korrigera den sagitella relationen mellan tandbågarna, utvidga och utjämna bågarna och korrigera bristande symmetri (17). En bitningsgejd lämpar sig väl för att behandla trångställning, stort horisontellt överbett, djupt bett och distalbett. Idealtandbågarna och de intermaxillära relationerna finns inbyggda i apparaten, som styr bettet i rätt riktning oberoende av vilket bettfel det är frågan om.
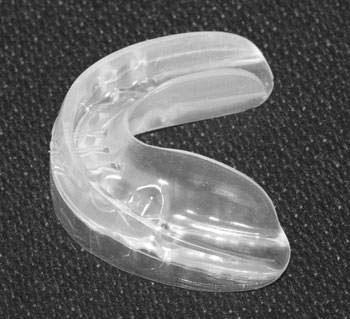
Figur 1. Bitningsgejd, med vilken man kan styra tänder i rätt läge och rätt ställning under eruptionen.
När man påbörjar behandling med bitningsgejd i den tidiga bettväxlingen får man en kombination av interceptiv och korrigerande behandling.
Bitningsgejd är effektivast vid behandling av lindriga eller medelsvåra bettfel (17). Erfarenheten har visat att det vid tidig behandling räcker att använda apparaten på natten för att få önskat resultat. När gejd används vid tidig behandling kräver den få åtgärder. I allmänhet är det tillräckligt att byta till större storlek en gång. Kontrollbesöken kan ske med 12 veckors mellanrum och bara i undantagsfall tar besöket mer än 5 – 10 minuter. Systematisk användning av gejd har därför gjort det möjligt att öka antalet patienter som behandlas och att frigöra behandlingskapacitet för övrig tandvård. Apparaten har dessutom den fördelen att den passar bra för situationer där det är en tandläkare utan specialistkompetens som utför behandlingen, handledd av en specialist i ortodonti.
Den bitningsgejd som använts vid behandlingen kan sedan användas för retention, helt enkelt så att man minskar användningen till två nätter per vecka. Samtidigt kan man öka tiden mellan kontrollbesöken till 6 – 12 månader. Retentionsskedet måste vara tillräckligt långt. De är ofta motiverat att fortsätta fram till slutet av den sena bettväxlingen.
En bitningsgejd korrigerar saxbett effektivt, men kraften räcker i allmänhet inte till att bredda en mycket smal överkäkstandbåge. Därför är det bättre att i fall med korsbett först korrigera det med till exempel quad helix. Användningen av gejd, liksom av alla andra avtagbara apparater, är beroende av barnets och familjens förmåga till samverkan. Speciellt yngre barn behöver stöd, men om patienten är samarbetsvillig är behandlingen effektiv.
Korsbett
Risker med obehandlade korsbett: Riskerna med korsbett i sidoregionerna är både funktionella och estetiska. Korsbett kan leda till att man tuggar ensidigt, och det är en av de största orsakerna till funktionella problem (18). Korsbett leder till osymmetriska tuggrörelser. Tuggningen blir långsammare och mindre regelbunden. Vid unilateralt korsbett ligger käklederna ofta osymmetriskt vid centralocklusion vilket kan leda till osymmetriska glidytor i lederna.
Korsbett i kombination med transversellt kontraherad maxilla kan försvåra normal näsandning. Avsaknad av normal näsandning kan vara en riskfaktor för sömnproblem (19).
Ett obehandlat korsbett ökar ansiktsasymmetrin, som kan ta sig uttryck i form av asymmetriskt bettplan eller asymmetri i hela underkäken. Man har konstaterat att lekmän kan identifiera ansiktsasymmetrier nästan lika bra som ortodontister. Om man ska korrigera asymmetrier i ansiktet i vuxen ålder fordras omfattande ortognat kirurgi.
Behandlingsindikationer: I de flesta klassificeringar av vårdbehov placeras unilaterala korsbett i kategorin stort eller relativt stort vårdbehov. En del lindrigare unilaterala korsbett kan korrigeras spontant. Det är därfor viktigt att man vid korsbett i mjölktandsbettet normaliserar de funktionella faktorerna, exempelvis försöker få stopp på eventuella sugvanor. I Finland rekommenderar man att barnet slutar suga på tumme eller napp vid 1 – 2 års ålder. Eventuella näsandningshinder bör även elimineras.
Om man bedömer att behandling är nödvändig ska unilaterala korsbett behandlas tidigt – antingen under mjölktandsskedet eller under det tidiga växelbettet. Om man lämnar korrigeringen till ett senare skede har en stor del av tillväxten och käkarnas adaptation redan hunnit ske. Senare behandling medför svårigheter att nå god balans eftersom käklederna har hunnit anpassa sig till den felaktiga funktionen (20).
Korsbett med quad helix: Det finns flera ingående litteraturöversikter som behandlar korrigering av laterala korsbett (21). Avtagbar och fast apparatur fungerar nästan lika bra. I praktiken är en tidig korrigering av korsbett i sidoområdet med en quad helix effektivare eftersom den är fastsittande och inte kräver någon större samverkan av barnet eller familjen. Även om korrigering av korsbett med quad helix främst påverkar dentoalveolarområdet har man i det primära bettet och det tidiga växelbettet visat effekt på mittsuturen i gommen (22).
Förutom vid korrigering av korsbett kan quad helix användas för att hindra överkäkslateralerna att erumpera i inverterat läge och att rotera tillbaka mesiopalatinalt ställda första permanenta molarer. Det är då viktigt att banden på molarerna har tillräcklig torque, så att kronorna får buckal lutning (Figur 2 A–C).
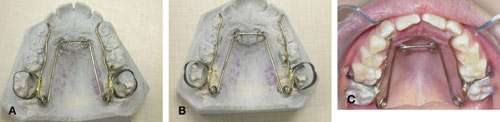
Figur 2. A: Quad helix före aktiveringen, på arbetsmodellen. B: Quad helix aktiverad på modellen, så att man kan kontrollera lämplig aktivering. C: Quad helix cementerad på plats i munnen.
Bettanomalier, Angle klass III (prenormalt bett)
I vuxen ålder ses prenormalt bett ofta med avvikelser i käkarnas inbördes relation och kan lätt identifieras på basis av yttre ansiktsdrag: en kraftig underkäke, retrognat maxilla eller bådadera.
Tidig behandling av prenormala bett kan leda till ett funktionellt och estetiskt gott resultat i vuxen ålder. Baccetti et al (23) visade att upp till 75 procent av prenormala bett kunde behandlas ortodontiskt. Långtidsuppföljning visade att behandlingen lyckades om den påbörjades i god tid före pubertetsspurten. Risken med att inte behandla det prenormala bettet tidigt är att det kan ge barn och unga allvarliga utseendemässiga problem.
Vid pseudoprogeni biter incisiverna kant-i-kant vid retrusion (centric relation) och härifrån sker en glidning till frontal invertering. Käklederna befinner sig i ett ständigt sträckt läge och ledhuvudena ligger kraftigt anteriort om ledskålen. Vid pseudoprogeni är de kraniofaciala strukturerna i allmänhet mer normala än vid äkta progeni vilket gör det lättare att korrigera bettfelet på ortodontisk väg. Behandlingsresultatet är ofta mer bestående.
Vårdindikationer: Under det primära bettet och det tidiga växelbettet borde man alltid sträva efter att behandla ett tvångsfört korsbett i framtandsområdet. Om överkäken dessutom är kontraherad kan behandlingen kombineras med transversell vidgning av maxilla, och en följande långtidsstabilisering.
När man analyserar profilröntgen av en patient med Angle klass III är en hög underkäksramus, förhållandevis brant skallbasvinkel och en liten palatomandibularvinkel faktorer som försämrar prognosen för tidig behandling (23).
Behandling med facemask: Trots många forskningsrapporter om behandling med facemask saknas klara och entydiga resultat. Man slår fast att det är möjligt att föra överkäken eller tänderna i överkäken framåt och att det är möjligt att få en skelettal korrigering under tillväxtperioden. Yoshida och medarbetare (24) använde en stel palatinalbåge i kombination med facemask i sin undersökning medan Hägg et al (25) samt Baccetti et al (23) använde en facemask med draget kopplat till en apparat för snabb transversell vidgning av överkäken (Figur 3 A,B). Om överkäken är smal rekommenderas att kombinera draget med apparater som vidgar käken.
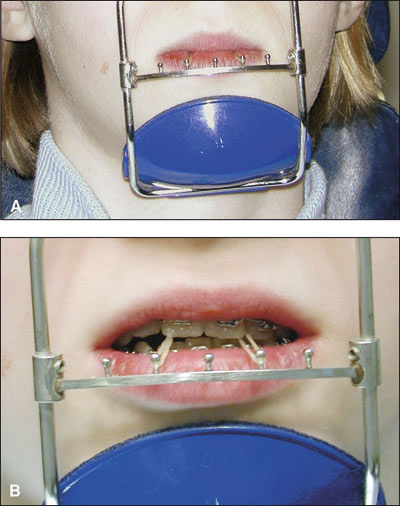
Figur 3. A,B: Draget från facemasken riktas framåt och snett nedåt. Då kan man undvika att bettet öppnas för mycket.
Största delen av de prenormala betten kan behandlas under tillväxtperioden. Resultatet är i allmänhet stabilt. Yoshida och medarbetare rekommenderar fortsatt behandling till slutet av tillväxtperioden (24). Hägg et al visade i en långtidsuppföljning att behandlingen lyckades i cirka 65 procent av fallen (25). Övriga patienter ansågs behöva ortognat kirurgi.
Bettfel, Angle klass II (postnormalt bett)
Det har publicerats en mängd forskningsresultat kring hur och när man ska behandla postnormala bett (26) men man har inte nått enighet om när det är bästa att sätta in behandlingen. Tull et al (27) konstaterade att trots att det var möjligt att reducera svårighetsgraden hos de skelettala avvikelserna om man påbörjade behandlingen i 9-årsåldern kunde man inte identifiera de faktorer som skulle kunna urskilja de barn som borde ha mest nytta av tidig behandling.
Behandlingsindikationer: Ett ökat horisontellt överbett, 5 mm eller mera, anses öka risken för trauma (28). Tandtrauma drabbar nästan vart tredje barn och svårighetsgraden varierar från små emaljfrakturer till tänder som slås ut.
Det är ofta lättare att förebygga tandtrauma än att behandla dem. Huvuddelen av tandolycks-fallen inträffar mellan 8 och 11 års ålder (29).
Utstående framtänder är den vanligaste av de synliga avvikelser som leder till mobbning (30). Barnen anser det värre att bli retade för tänderna än för annat (31). Tändernas utseende anses också inverka på hur vänlig, populär eller intelligent någon anses vara (32).
Behandling med nackdrag: Under 2001 var nackdrag den vanligaste ortodontiska behandlingsapparaturen för 7 – 9-åriga barn i Finland (15). Effekten har studerats i ett flertal finska undersökningar (33 – 6). Avsikten är att reducera maxillans framåtriktade tillväxt, stimulera underkäkens tillväxt, korrigera en eventuell trångställning samt uppnå normal ocklusion mellan första permanenta molarerna.
Uppfattningen om långtidseffekten av nackdrag varierar. De flesta resultat baseras på relativt kort uppföljning. Man har ofta konstaterat att nackdraget hämmar maxillans anteriora tillväxt. Wieslander jämförde nackdragsbehandlingar som hade påbörjats tidigt respektive sent i bettväxlingen och konstaterade att tidig behandling medförde större skelettala förändringar (37). Effekterna följdes inte upp på längre sikt därmed saknas data om till exempel eventuella recidiv. Melsen visade med hjälp av implantat att man med nackdrag kan få överkäken att flytta sig bakåt och anteriort neråt (38). Under uppföljning återgick de skelettala förändringarna, vilket visar att behandlingsresultatet främst baserade sig på dentoalveolära förändringar.
Mäntysaaris et al (35) samt Pirttiniemis et al (36) resultat bekräftar att de skelettala förändringar som man får med nackdrag i huvudsak är reversibla. Breddning av överkäken var däremot nästan alltid stabil.
Även om de sagittella skelettförändringarna är små kan behandling med nackdrag ge fördelar. Med hjälp av nackdrag kan man korrigera en postnormal bettrelation. Om nackdragets yttre båge vinklas 10 – 15 grader uppåt, eller om man använder långa yttre bågar, kan man parallellförskjuta första permanenta molarerna och undvika att deras lutning påverkas (Figur 4 A,B). Effektivast är den här typen av eod-behandling om den påbörjas i god tid innan andra överkäksmolaren erumperar.
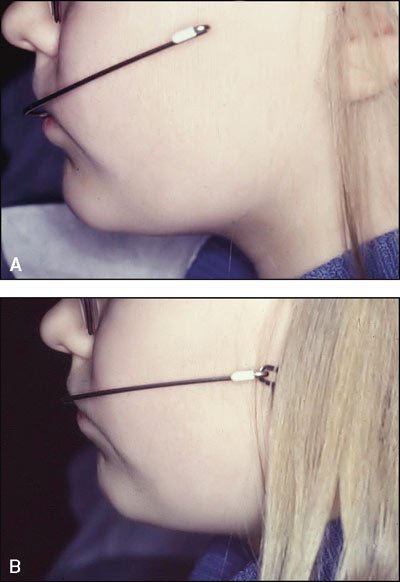
Figur 4. A,B: När nackdragets yttre båge vinklas uppåt innan man fäster den till cervicalt nackdrag, kan man parallellförskjuta sexorna, och undvika att deras lutning påverkas.
Om kefalometrisk analys visar att det finns tecken på utveckling av öppet bett rekommenderas occipitaldrag eller kombidrag eftersom man då kan rikta kraften så att man eliminerar den komponent som öppnar bettet.
När det gäller barn med disposition eller svårighet att andas med näsan som munandning eller snarkning, bör man vara restriktiv med att använda nackdrag. Nackdraget kan öka sömnapnésymtomen hos barn som har en sådan benägenhet (39). Nackdraget påverkar huvudets ställning under sömnen vilket kan utlösa apnésymtom.
Nackdrag vid behandling av trångställning: Nackdrag är effektivt för att behandla lindriga eller medelsvåra trångställningar i överkäken (Figur 5 A–C samt 6 A–C). Vidgande nackdrag rekommenderas eftersom man då inte bara får mer plats; även den övre tandbågen blir bredare vilket inverkar positivt på underkäken. Utrymmesökningen i underkäken är ungefär hälften av den man får i överkäken. Om det finns risk för extraktioner i underkäken bör man inte använda denna behandlingsform.
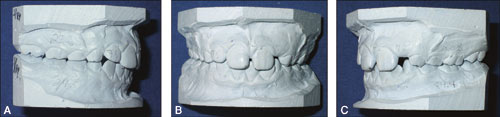
Figur 5. A–C: En pojke, 7 år, 2 månader före behandling: en tendens för Angle klass II molarposition, trångställning i överkäksfronten. Efter sex månaders behandling med vidgande nackdrag är molarposition super Angle I. Efter det användes nackdrag som retentionapparatur var annan natt under sex månader.
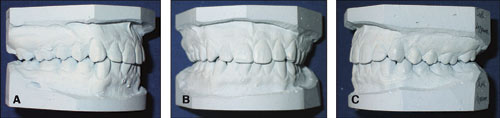
Figur 6. A–C: Bettet i 16 års ålder: Klinisk resultat är funktionellt tillfredställande, en lindrig trångställning i underkäksfronten.
Finska ortodontister och tandläkare har samlat en mängd praktisk erfarenhet som gör det lättare att använda apparatur som är lämpade för mjölktands- och växelbettet. Även om dessa apparaturer är ganska enkla att konstruera och kontrollera behövs det alltid specialistkunskap vid diagnos, behandlingsplan samt handledning. I de flesta fall kan allmäntandläkarna, som övervakar bettutvecklingen, också samarbeta med ortodontisten. Gemensamma kriterier för uppföljning av bettet gör det lättare att påbörja behandlingen i den ålder som är lämpligast.
English summary
Pietilä T, Pirttiniemi P, Varrela J.
Early orthodontic treatment in Finland – why, when and how?
10 – 6.
Orthodontic treatment methods and appliances vary to some degree in the Nordic countries. Orthodontists in Finland favour early treatment and frequently use appliances that work well in the deciduous and early mixed dentition. This seems to be related to the orthodontic research tradition in Finland which places emphasis on the growth and development of the craniofacial complex. A need for simple orthodontic treatment techniques, manageable by dentists who have a central role in the delivery of treatment, also direct the focus on interception and early treatment. In early treatment, the diagnosis of unfavourable occlusal or skeletal development is largely based on the deciduous occlusion. It is therefore crucial that not only orthodontists but also the dentists and auxiliary personnel have a proper knowledge of normal occlusion and are able to detect signs of abnormal development.
The orthodontic appliances that are most frequently used in the deciduous and early mixed dentition, include head gear, quad helix and eruption guidance appliance. Finnish studies have shown that head gear is an effective tool in Class II correction. In transversal problems, the quad helix gives good treatment results if used early. The eruption guidance appliance works efficiently both as an interceptive and a corrective tool in the early treatment of Class II malocclusion, excess overjet, deep bite and crowding. Furthermore, the anterior face mask has been found to be effective in the early treatment of Class III patients. Finnish orthodontists and dentists have obtained good results with early orthodontic treatment. Clinical experience shows that it has been possible to reduce further need for treatment, simplify later treatment phases, and to expand the coverage of treatment.
Litteratur
1. Moorrees CFS. The dentition of the growing child. Cambridge, Massachusetts: Harvard University Press; 1959.
2. Varrela J. Early developmental traits in class II malocclusion. Acta Odontol Scand 1998; 56: 375 – 7.
3. Larsson E. The effect of dummy-sucking on the occlusion: a review. Eur J Orthod 1986; 8: 127 – 30.
4. Lindner A, Modeer T. Relation between sucking habits and dental characteristics in preschoolchildren with unilateral cross-bite. Scand J Dent Res 1989; 97: 278 – 83.
5. Keski-Nisula K, Lehto R, Lusa V, Keski-Nisula L, Varrela J. Occurrence of malocclusion and need of orthodontic treatment in early mixed dentition. Am J Orthod Dentofac Orthop 2003; 124: 631 – 8.
6. Arya BS, Savara BS, Thomas DR. Prediction of first molar occlusion. Am J Orthod 1973; 63: 610 – 22.
7. Bishara SE, Hoppens BJ, Jacobsen JR, Kohout FJ. Changes in the molar relationship between the deciduous and permanent dentitions: A longitudinal study. Am J Orthod Dentofac Orthop 1988; 93: 19 – 28.
8. Leighton BC. The early signs of malocclusion. Trans Eur Orthod Soc 1969; 45: 353 – 68.
9. Leighton BC. The early development of normal occlusion. Trans Eur Orthod Soc 1975; 47: 67 – 77.
10. Bergersen EO. A longitudinal study of anterior vertical overbite from eight to twenty years of age. Angle Orthod 1988; 58: 237 – 56.
11. Baccetti T, Franchi L, McNamara JA Jr, Tollaro I. Early dentofacial features of Class II malocclusion: a longitudinal study from the deciduous through the mixed dentition. Am J Orthod Dentofac Orthop 2000; 111: 502 – 9.
12. Bjerklin K, Gleerup A, Kurol J. Long-term treatment effects in children with ectopic eruption of the maxillary first permanent molars. Eur J Orthod 1995; 17: 293 – 304.
13. Vakiparta MK, Kerosuo HM, Nyström ME, Heikinheimo KA. Orthodontic treatment need from eight to 12 years of age in an early treatment oriented public health care system: a prospective study. Angle Orthod 2005; 75: 344 – 9.
14. King GJ, Wheeler TT, McGorray SP, Aiosa LS, Bloom RM, Taylor MG. Orthodontist’s perceptions of the impact of phase 1 treatment for Class I malocclusion on Phase 2 needs. J Dent Res 1999; 78: 1745 – 53.
15. Pietilä T, Alanen P, Nordblad A, Kotilainen J, Pietilä I, Pirttiniemi P,et al. Hampaiden oikomishoito terveyskeskuksissa. STAKES, Raportti 279, 2004.
16. Keski-Nisula K, Hernesniemi R, Heiskanen M, Keski-Nisula L, Varrela J. Orthodontic intervention in the early mixed dentition: a prospective controlled study on the effects of eruption guidance appliance. Am J Orthod Dentofacial Orthop, in press.
17. Varrela J. Orthodontics in the early mixed dentition: Effectiveness and efficiency of eruption guidance appliance. In: McNamara JA Jr and Kelly KA eds. Early orthodontic treatment: is the benefit worth of the burden? Craniofacial Growth Series, Vol. 44, Ann Arbor: Department of Orthodontics and Pediatric Dentistry and the Center for Human Growth and Development, University of Michigan, in press.
18. Thilader B, Rubio G, Pena L, de Mayorga C. Prevalence of temporomandibular dysfunction and its association with malocclusion in children and adolescents: an epidemiologic study related to specified stages of dental development. Angle Orthod 2002; 72: 146 – 54.
19. Kurol J, Modin H, Bjerkhoel A. Orthodontic maxillary expansion and its effect on nocturnal enuresis. Angle Orthod 1998; 68: 225 – 32.
20. Thilader B, Lennartsson B. A study of children with unilateral posterior crossbite, treated and untreated, in the deciduous dentition – occlusal and skeletal characteristics of significance in predicting the long-term outcome. J Orofac Orthop 2002; 63: 371 – 83.
21. Petren S, Bondemark L, Söderfeldt B. A systematic review concerning early orthodontic treatment of unilateral posterior crossbite. Angle Orthod 2003; 73: 588 – 96.
22. Bell RA, LeCompte EJ. The effects of maxillary expansion using a quad-helix appliance during the deciduous and mixed dentitions. Am J Orthod 1981; 79: 152 – 61.
23. Baccetti T, Franchi L, McNamara JA Jr. Cephalometric variables predicting the long-term success or failure of combined rapid maxillary expansion and facial mask therapy. Am J Orthod Dentofacial Orthop 2004; 126: 16 – 22.
24. Yoshida I, Ishii H, Yamaguchi N, Mizoguchi I. Maxillary protraction and chincap appliance treatment effects and long-term changes in skeletal class III patients. Angle Orthod 1999; 69: 543 – 52.
25. Hagg U, Tse A, Bendeus M, Rabie AB. Long-term follow-up of early treatment with reverse headgear. Eur J Orthod 2003; 25: 95 – 102.
26. Tulloch JFC, Antczak-Bouckoms AA, Tuncay OC. A review of clinical research in orthodontics. Am J Orthod Dentofacial Orthop 1989; 95: 499 – 504.
27. Tulloch JFC, Proffit WR, Phillips C. Influences on the outcome of early treatment for the Class II malocclusion. Am J Orthod Dentofacial Orthop 1997; 111: 533 – 42.
28. Forsberg CM, Tedestam G. Etiological and predisposing factors related to traumatic injuries to permanent teeth. Swed Dent J 1993; 17: 183 – 90.
29. Borssén E, Holm AK. Traumatic dental injuries in a cohort of 16-year-olds in northern Sweden. Endod Dent Traumatol 1997; 13: 276 – 80.
30. Shaw WC, Meek SC, Jones DC. Nicknames, teasing, harassment and the salience of dental features among school children. Br J Orthod 1980; 7: 75 – 80.
31. Shaw WC, Rees G, Dawe M, Charles CR. The influence of dentofacial appearance on the social attractiveness of young adults. Am J Orthod 1985; 87: 21 – 6.
32. Secord PF, Backman CW. Malocclusion and psychological factors. J Am Dent Assoc 1959; 59: 931 – 8.
33. Kirjavainen M, Kirjavainen T, Hurmerinta K, Haavikko K. Orthopedic cervical headgear with an expanded inner bow in class II correction. Angle Orthod 2000; 70: 317 – 25.
34. Kirjavainen M, Kirjavainen T. Maxillary expansion in Class II correction with orthopedic cervical headgear. A posteroanterior cephalometric study. Angle Orthod 2003; 73: 281 – 5.
35. Mantysaari R, Kantomaa T, Pirttiniemi P, Pykalainen A. The effects of early headgear treatment on dental arches and craniofacial morphology: a report of a 2 year randomized study. Eur J Orthod 2004; 26: 59 – 64.
36. Pirttiniemi P, Kantomaa T, Mantysaari R, Pykalainen A, Krusinskiene V, Laitala T, et al. The effects of early headgear treatment on dental arches and craniofacial morphology: an 8 year report of a randomized study. Eur J Orthod 2005; 27: 429 – 36.
37. Wieslander L. Early or late cervical traction therapy of Class II malocclusion in the mixed dentition. Am J Orthod 1975; 67: 432 – 9.
38. Melsen B. Effects of cervical anchorage during and after treatment: an implant study. Am J Orthod 1978; 73: 526 – 40.
39. Pirila-Parkkinen K, Pirttiniemi P, Nieminen P, Lopponen H, Tolonen U, Uotila R,et al. Cervical headgear therapy as a factor in obstructive sleep apnea syndrome. Pediatr Dent 1999; 21: 39 – 45.
Korrespondansadress: Övertandläkare Terttu Pietilä, Hälsovårdsverket i Björneborg, PB 33, 28601 Björneborg, Finland. E-mail: terttu.pietilä@pori.fi
Artikkelen har gjennomgått ekstern faglig vurdering.