Akutte smertetilstande i tandlægepraksis
Forfatter
afdelingsleder, lektor, specialtandlæge, MS. Afdeling for Kæbekirurgi og Oral Patologi, Odontologisk Institut, Det Sundhedsvidenskabelige Fakultet, Aarhus Universitet
En stor del af tandlægens arbejde består i at håndtere akutte smertesituationer i det daglige arbejde. Mange patienter henvender sig pga. tandpine og ønsker hjælp her og nu. Det forudsætter en korrekt diagnose, som igen er baseret på en god anamnese, en grundig klinisk undersøgelse, ofte suppleret med aktuelle røntgenoptagelser. Hertil kunne føjes begrebet «en ikke ringe diagnosefantasi», hvor usædvanlige smerteårsager må overvejes. Alligevel kan det mange gange være vanskeligt at hjælpe patienten i tilstrækkelig grad, specielt når det drejer sig om meddelte smerter, hvor smerter har en årsag ét sted i kroppen, men føles et andet sted. Det gælder ikke mindst muskelsmerter og symptomer udgående fra lukkede pulpitter.
I artiklen gennemgås akutte smertetilfælde fra tænder, marginale og apikale parodontium, kæbeknogle, spytkirtler, blodkar og nerver. I de tilfælde hvor de samme situationer omtales mere dybtgående i andre artikler i disse to temanumre, vil der i denne artikel blot blive refereret kort til tilstanden.
Smerte defineres som: «En ubehagelig sensorisk og/eller emotionel oplevelse forbundet med vævsskade eller truende vævsskade, eller beskrevet i termer af en sådan skade. Smerte er altid subjektiv og kan optræde i fravær af vævsskade» (1). Traditionelt inddeles smerter i akutte og kroniske. Den akutte smerte opfattes i dag primært som værende inflammatorisk i natur. Den tjener et formål, nemlig at advare organismen om truende eller opstået vævsskade, således at skaden kan begrænses (2). I Tabel 1 vises forskellene mellem akutte og kroniske smerter.
Akutte smerter |
Kroniske smerter |
|---|---|
Optræder her og nu |
Har ofte varet længere end tre mdr. |
Ofte inflammatoriske i natur |
Sjældent kendt ætiologi.Har kraftig psykogen overbygning |
Tjener et formål, nemlig at advare organismen om truende fare og vævsskade |
Tjener intet formål, men er ofte en sygdom i sig selv |
Lette at diagnosticere |
Vanskelige, i mange tilfælde umulige at diagnosticere |
Kan behandles ved at fjerneÅrsag |
Vanskelige at behandle |
Reagerer oftest godt på NSAIog glukokortikosteroider |
Reagerer dårligt eller ikke på NSAI eller andre analgetica |
Inflammation og analgesi
En inflammation (dansk: betændelse) defineres som organismens respons på ethvert irritament eller stimulus. Stimulus kan være mekanisk (traume, tryk eller træk), kemisk (syre eller base), termisk (kulde eller varme), aktinisk (infrarøde eller ultraviolette stråler), infektiøst (bakterier, virus eller svampeorganismer) eller biokemisk, dvs. en reaktion over for kroppens egne producerede kemiske stoffer (algogene substanser, fx histamin, bradykinin og ioner, fx K+).
En inflammation medfører de fem klassiske kardinalsymptomer: calor (varme), rubor (rødme), tumor (hævelse), dolor (smerte) og functio laesa (nedsat funktion). Varme, rødme og hævelse (ødem) skyldes en vasodilation, som har til formål at bringe mere blod til det beskadigede område, dvs. oxygen, leucocytter og antistoffer. Smerten skyldes en direkte stimulation af de perifere nociceptorer og en frisættelse af algogene substanser fra celler og karvægge. Den reducerede funktion tjener som formål at beskytte det beskadigede væv fra unødvendig belastning og yderligere traumatisering. Inflammationen har derfor et vigtigt mål, nemlig at reparere den skade som er opstået i vævet som følge af et noksisk stimulus. Man kan sige at inflammationen er første fase i helingsprocessen.
De typiske perifert virkende analgetica som acetylsalicylsyre og NSAI (non-steroide antiinflammatorica) (Fig. 1) virker analgetisk ved at hæmme inflammationsprocessen, idet dele af prostaglandinsyntesen blokeres (3). Det meget populære paracetamol (am. acetaminophene) har en dobbeltvirkning, idet det virker både perifert (hæmmer i nogen grad prostaglandinsyntesen) og centralt (3). Glukokortikosteroider (GK) er meget potente antiinflammatorica, hvis virkning er baseret på en hæmning af den kapillære vasodilation, migration af leucocytter, fagocytose og en hæmning af prostaglandinsyntesens første step ved at blokere et enzym i cellevæggen, phospholipase A2.
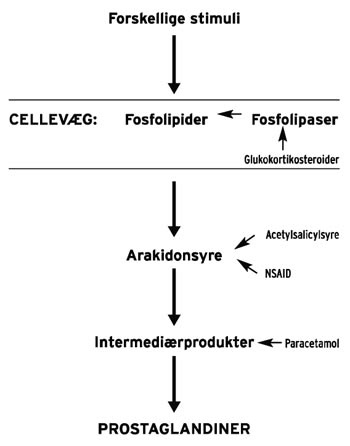
Fig. 1. Prostaglandinsyntesen med angivelse af hvor forskjellige læge-midler virker.
Akut smerte kan foruden ovennævnte lægemidler også lindres ved brug af lokalanalgetiske blokader og aktivering af endogene analgetiske mekanismer i CNS (3).
Smertediagnostik
Den vigtigste parameter ved smertediagnostik er anamnesen. Lad patienten selv fortælle om smerten, hvor den sidder (vis med fingeren), hvornår den begyndte og om der var nogen specifik årsag dertil, smertetypen (dunkende = inflammatorisk, murrende = muskulær, brændende = vaskulær, sympatisk, stikkende eller skærende = neuralgisk) samt provokerende og lindrende faktorer.
Efter grundig anamnese følger systematisk objektiv undersøgelse, suppleret med gode røntgenbilleder, hvor det er aktuelt. Husk at en elektrisk pulpatester kun registrerer om der er sensibilitet eller ej i tandpulpa – ikke om pulpa er vital. Man kan godt få et negativt resultat i en tand med vital pulpa, som har været udsat for traume eller ortognatisk kirurgi, ligesom man også kan få et positivt resultat i en tand med avital pulpa (gangrænøs nekrose). Tag fantasien til hjælp når der stilles diagnoser!
Smerter fra tænder
I en undersøgelse af næsten 46.000 amerikanske familier fandt Lipton et al. (4) at 22 % af den almindelige befolkning inden for en periode på seks mdr. havde haft smerter fra tyggeorganet, deraf havde de 12 % haft tandpine.
Tandpulpa er rigeligt forsynet med nociceptive nervefibre, og pulpaorganet er karakteriseret ved dets kar- og nerverigdom i en næsten lukket kavitet, som kun er åben ved foramen apicale. Johnson et al. (5) rapporterede i 1983 at hos voksne patienter passerer ca. 700 A-delta- og 1800 C-nervefibre gennem foramen apicale i præmolarerne. Disse nervefibre kan aktiveres ved en kombination af direkte stimulation i pulpa og en hydrodynamisk påvirkning af de Tomeske udløbere i dentinkanalerne.
Pulpa er også righoldigt forsynet med sympatiske nervetråde pga. de mange blodkar; disse menes at spille en rolle for smerteprocessen, specielt akutte smerter. Som følge af de snævre adgangsforhold ved foramen apicale vil en inflammation og deraf følgende trykstigning i cavitas pulpae ofte medføre at pulpa dør (strangulation).
Rodhinden har foruden nociceptive også proprioceptive receptorer, som aktiveres ved belastning af tanden og giver en sikker fornemmelse for den præcise lokalisation af stimulus. Det er derfor let for patienten at lokalisere en tand i traumatisk okklusion eller med en periapikal inflammation.
Akut pulpitis
Tilstanden er karakteriseret ved en intens, dunkende smerte, som kan være vanskelig for patienten at lokalisere. Den kan forværres af varme og lindres af kulde (6). Årsagen er oftest caries og cariesfølger, men også mikroskopiske revner i tanden (infraktioner), blottede tandhalse, traumer eller termiske påvirkninger kan spille en rolle.
Den bedste behandling er naturligvis altid at finde og fjerne årsagen (kausal terapi), fx ved endodontiske indgreb eller ekstraktion. Ellers må patienten tilbydes en symptomatisk behandling i form af analgetica. Alle opgivne doseringsforslag er til voksne. Barnedosis kan beregnes som dosis i procent af voksendosis = (4 x alderen i år) + 20.
Man kan tale om fire trin i en symptomatisk behandling:
Perifert-virkende analgetica som paracetamol (dosis 1 g x 4 dagl.) eller NSAI, fx ibuprofen (dosis 400 – 600 mg op til 4 x dagl.). Normalt anbefales acetylsalicylsyre ikke såfremt en tand snarest derefter skal ekstraheres pga. stoffets antitrombotiske virkning.
Perifert virkende analgetica med kodein, fx paracetamol 500 mg + kodein 30 mg per tablet (dosis: 1 – 2 tabl. op til 4 x dagl.) Kan give kvalme og døsighed.
Centralt virkende analgetica, fx tramadol (dosis: 50 – 100 mg 3 – 4 x dagl.) eller buprenorphin 0,2 – 0,4 mg sublingvalt som resoribletter op til 3 – 4 x dagl.)
Såfremt ingen af ovenstående muligheder kan afhjælpe patientens smerter, må egen læge ordinere morfica, fx pethidin eller ketobemidon.
Tandlæger skal være opmærksomme på at pludseligt forekommende pulpit-lignende symptomer i sunde tænder i venstre side af underkæben kan være udløst af akut angina pectoris eller akut myokardieinfarkt («cardiac toothache»)
Akut apikal parodontitis
Tilstanden opstår ved at en pulpanekrose breder sig til vævet uden for tandens apex, det være sig bakterier eller toksiner. Andre årsager kan være traumatisk overbelastning eller et direkte traume på tanden. Herved opstår der først en akut inflammation i det periapikale væv, som jo er rigt forsynet med nervevæv. Man taler ligefrem om et punctum nervosum sv.t. det apikale område. Sidenhen kan der omkring apex dannes et hulrum, der på røntgenbilledet viser sig som den karakteristiske periapikale radiolucens.
Symptomerne er en ofte voldsom, dunkende tandpine, som forværres ved liggende stilling, eller når hovedet bøjes forover. Patienten har intet problem med at lokalisere den smertevoldende tand pga. involvering af den proprioceptive innervation. Klinisk kan findes rødme og hævelse i omslagsfolden ud for den pågældende tand, og undertiden kan der optræde en absces med tydelig fluktuation. I sjældne tilfælde kan der forekomme ganske kraftig hævelse af ansigtet med tillukning af øjet; sidstnævnte skyldes en obstruktion af det normale lymfeafløb (lymfødem).
Ubehandlet vil en akut apikal proces have et karakteristisk forløb:
Den akutte fase med smerter og tiltagende hævelse, idet infektionen (pus) breder sig gennem knoglen til periost.
Voldsomme smerter når pusset presset på periost (subperiosteal absces).
Aftagende smerter men tiltagende hævelse, når pusset perforerer periost og breder sig i vævet i enten lingval eller facial retning afhængig af placering af apices i forhold til muskelinsertioner.
Smerter forsvinder stort set, når infektionen får afløb via fistel til mundhule eller hudoverflade. I de fleste tilfælde har patienten dog søgt hjælp forinden.
Behandlingen vil oftest bestå i en kausal terapi, som samtidig også er en symptomatisk terapi, idet symptomerne hurtigt vil aftage. Det gælder om «at få luft» (= oxygen) til infektionen, dvs. foretage et endodontisk indgreb og fjerne den nekrotiske pulpa, eller incidere og dræne eventuelle begyndende pusansamlinger, eller at ekstrahere tanden. Da infektionen overvejende er domineret af anaerobe bakterier, vil tilgangen af oxygen ved rodbehandlingen eller incisionen i sig selv være et godt supplement til behandlingen (7). Rodfile kan med fordel dyppes i en opløsning af 3 % H2O2 for at sikre tilgang af oxygen under udrensning af den snævre rodkanal.
I mange tilfælde vil det være indiceret at give antibiotica, fx ved diffus infektion i mundbund, en infektion på vej med spredning til regio infratemporalis eller orbita, samt ved feber, synkebesvær og trismus. Penicillin V er første valg, men det er vigtigt at give høje doser (fx 1,6 g 3 x dagl. i flere dage), da penicillinen vanskeligt kan nå den ofte indkapslede infektion i kæbebenet (8). Da der er tale om anaerobe infektioner, kan metronidazol også anvendes (0,5 g 3 x dagl. i flere dage). Det er vigtigt at forstå at antibiotica alene ikke kan kurere patienten; de skal opfattes som et supplement til en kirurgisk behandling, hvor årsagen opsøges og elimineres. Er der mange smerter, kan der gives analgetica som anført i forrige afsnit.
I forbindelse med rodbehandling, især revision af gamle rodfyldninger, opstår der undertiden en eksacerbation af smerterne. Det kaldes for en ostitis sicca dolorosa og er at opfatte som en neuritis i området omkring apex. Årsagen kan være en fil, som har penetreret apex (mekanisk neurit) eller kraftig skylning med bakteriedræbende opløsninger som chlorhexidin, natriumhypochlorit eller campherphenol, hvor lidt væske presses ud apikalt (kemisk neurit). Der er ikke tale om en infektion, men om en inflammation. Derfor reagerer tilstanden godt på administration af glukokortikosteroider, appliceret enten direkte i kanalen eller injiceret submukøst ud for apex af den pågældende tand. Man kan med fordel først lægge en lokalanalgesi med et langtidsvirkende lokalanalgeticum, fx 0,5 % bupivacain med adrenalin 5 mg/ml. Herved afbrydes smertebanen gennem længere tid, og det kan reducere smertehukommelsen, som aktiveres ved kraftige stimuli gennem kortere tid (6).
Akut marginal parodontitis
Der kan opstå akut infektion i en dyb lomme på en parodontalt involveret tand. Drænagen koronalt kompromitteres ved at afløbet lukker til pga. ødem. Klinisk ses typisk en hævelse midtrods. Tanden er løs og øm. Ved sondering i lommen kan der eksprimeres pus. En marginal absces kaldes også for en parulis.
Behandlingen vil være at skabe drænage ved en grundig kurettage langs rodoverfladen og evt. fulgt af parodontal kirurgi. Det er en fordel at dyppe kuretten i 3 % H2O2, idet den frigivne oxygen dels vil dræbe anaerobe bakterier, dels mekanisk hjælpe til med at rense lommen.
Antibiotica og analgetica kan komme på tale (9). Der er ikke tilstrækkelig dokumentation for at brug af lokale antibiotica skulle være bedre end lokal behandling med kurettage og hygiejniske tiltag (9).
Akut nekrotiserende ulcerativ gingivitis
Tilstanden er karakteriseret ved kraftige smerter fra gingiva, negative papiller og en tydelig foetor ex ore.
Behandlingen består i dels lokale tiltag som rensning af mundhule med en opløsning af 0,1 % chlorhexidin og pensling af gingiva med 3 % H2O2 på vatpinde, dels systemisk antibiotica-administration med metronidazol 250 mg x 3 i 5 – 20 dage (9).
Akut primær herpetisk gingivostomatitis
Tilstanden rammer hyppigst mindre børn, men også yngre voksne kan afficeres. Der kommer sår på alle slimhindeområder med forhornet epitel i mundhulen (tilhæftede gingiva, dorsum linguae og hårde gane). Tilstanden er meget ubehagelig og smertefuld og kan vanskeliggøre indtagelse af væske og mad. Årsagen er en infektion med Herpes simplex type 1, og behandlingen er snarest at iværksætte en systemisk terapi med aciclovirtabletter á 200 mg. Dosis til børn < 2 år er 1/2 tabl. x 5 dagl. i fem dage, og til personer > 2 år: 1 tabl x 5 dagl. i fem dage. Det er vigtigt at terapien institueres så hurtigt som muligt i sygdomsforløbet for at få en effekt.
Akut pericoronitis
Pericoronitis optræder hyppigst omkring den erupterende tredjemolar i underkæben, men kan principielt optræde omkring en hvilken som helst tand i frembrud. Det er en infektion af hulrummet under en tandkødslap som delvis dækker den frembrydende tand. Her samler der sig madrester, døde celler og bakterier; den følgende infektion medfører ødem af lappen, som derved yderligere kan traumatiseres af en påbidende antagonist.
Symptomerne er smerter, især ved sammenbid, hævelse, foetor ex ore, pusflåd, og i mere alvorlige tilfælde abscesdannelse, nedsat gabeevne, synkebesvær og feber.
Behandlingen af de lettere tilfælde vil oftest bestå i en skylning under lappen med 0,1 % chlorhexidin, evt. kirurgisk fjernelse af lappen; elektrokirurgi er meget velegnet hertil. I nogle tilfælde er den bedste behandling ekstraktion af antagonisten. I de mere alvorlige tilfælde kan man supplere behandlingen med varme, analgetica og antibiotica. Fjernes en tand med akut perikoronit, er der større risiko for alveolitis sicca dolorosa, hvorfor der i disse tilfælde altid bør gives antibiotica profylaktisk én time før operationen, fx som penicillin V 1,6 g eller metronidazol 0,5 g (8).
Hvis patienten har trismus, og det er vanskeligt at komme til, kan gabeevnen forbedres ved PNF-teknik (proprioceptiv neuromuskulær fascilitering = gabe mod modstand) eller ved at anlægge en ekstraoral foramen mandibulare-blokade.
Alveolitis sicca dolorosa
Alveolitis sicca dolorosa (ASD) kaldes også for dry socket, et udtryk der dækker et af de karakteristiske fund ved tilstanden, nemlig en tom alveole efter tandekstraktion. Årsagen er en opløsning af blodkoaglet pga. fibrinolyse (10). Fibrinolysen induceres af en blanding af mundhulebakterier (primært anaerobe) og spyt (indeholder fibrinolytiske faktorer) (10), hvorfor en naturlig profylakse mod ASD går ud på at holde spyt væk fra alveolen og begrænse antallet af bakterier.
Symptomerne på ASD er tiltagende smerter og ubehag fra en tandekstraktionsalveole, typisk distalt i underkæben, en dårlig smag og en rådden lugt. Ved skylning af alveolen udtømmes brokker af henfaldende koagel, madrester og bakterier (detritus), og der efterlades en tom alveole med meget følsomme knoglevægge. Typisk for en ASD udgået fra alveoler tilhørende tredjemolarer i underkæben er meddelte smerter til øret i samme side. Smerterne skyldes lokal frigørelse af bradykinin, en algogen substans (11).
Behandlingen vil logisk være rettet mod at skabe smertefrihed hurtigt samt at sikre betingelserne for heling for at undgå senkomplikationer. Første fase er derfor en grundig rengøring af den inficerede, smertevoldende alveole efter fjernelse af eventuelle suturer.
Alveolen kan skylles med fysiologisk saltvand, 0,1 % chlorhexidin eller en lunken opløsning af 1,5 % H2O2 (fremstilles af lige dele varmt vandhanevand og 3 % H2O2).
Smertefriheden kan sikres på forskellige måder, fx ved at pakke en mêche fugtet med lidt eugenol ned i alveolen. Eugenol er en phenolforbindelse og vil som sådan give en overfladisk ætsning af de blottede nerveender i alveolen. Det giver en hurtig lindring af symptomerne, men behandlingen vil også hæmme de normale helingsprocesser, især hvis den udstrækkes over mange dage. Det gælder derfor om at begrænse anvendelse af eugenol på mêche til nogle få dage. Efter seponering af mêchen sikres symptomfrihed ved at skylle den tomme alveole hyppigt med 1,5 % H2O2 og indtagelse af analgetica peroralt efter behov. Ved denne behandling sikres granulationsvævet langs alveolens vægge gode betingelser for fortsat heling (11). I stedet for eugenol anvendes i andre lande «Whitehead’s varnish», som består af benzoin 10 g, iodoform 10 g, storax 7,5 g, tolubalsam 5 og æter til 100 g (12)
I tilfælde af pus bør der ordineres antibiotica, og situationen observeres, så den ikke udvikler sig til en lokaliseret osteomyelitis.
Der findes forskellige tiltag, som kan reducere risikoen for en ASD (13), fx rensning af nabotænder for plak og tandsten inden ekstraktion, antibiotica præoperativt én time før indgrebet (1,6 g penicillin V eller 0,5 g metronidazol), præ- og postoperativ skylning med 0,1 % chlorhexidin 2 x dagl. i en uge, grundig skylning af alveolen og under periost umiddelbart postoperativt, samt at afværge tilblanding af saliva til blodkoaglet i alveolen før sutur.
Akut osteomyelitis i kæbeknoglen
Dette er heldigvis i dag en sjælden tilstand, men den kan være ganske voldsom når den optræder. Det skyldes en infektion af knoglemarven udgået fra tændernes apikale eller marginale parodontium (14). Klinisk er der meget kraftige smerter, løsnede tænder, pusflåd langs det marginale parodontium, høj feber og påvirket almen tilstand. Akut osteomyelitis optræder hyppigst hos mennesker med nedsat resistens, fx i forbindelse med immunsuppressiv behandling efter stråleterapi (osteoradionekrose) eller almene sygdomme som diabetes mellitus eller leukoser. Behandlingen, som i de fleste tilfælde vil foregå på en hospitalsafdeling, er i første omgang administration af store doser antibiotica; effektivt er en kombination af clindamycin og gentamycin. Sidenhen må fokus opsøges og elimineres. Behandling af osteoradionekrose suppleres med held med hyperbar oxygenterapi.
Akutte smerter udgående fra spytkirtler
Her er især tale om obstruktion af spytflådet, fx af en spytsten. Hver gang patienten secernerer spyt (måltider), øges trykket proksimalt for obstruktionen samtidig med at der kommer hævelse af den pågældende kirtel. I perioder mellem måltiderne siver spyttet langsomt forbi forhindringen, og symptomerne aftager. Det er især ductus submandibularis og gl. submandibularis, som rammes af dette problem, som også kaldes «spytstenskolik» (15).
Behandlingen vil være hurtigst muligt at få fjernet spytstenen. I kroniske tilfælde opstår der en obstruktiv sialoadenitis, som betyder at kirtlen i de fleste tilfælde må fjernes.
Akutte smerter udgående fra blodkar
Den hyppigste årsag til pludselige karsmerter er en spastisk kontraktion af de cirkulære glatte muskler omkring arterier og arterioler. Reaktionen viser sig som en pludseligt optrædende hvid plet i ansigtshuden, hyppigst infraorbitalt efter en tuberinjektion, sjældnere perioralt efter en mandibularblokade. Den iskæmiske reaktion optræder typisk under injektionen, og patienten føler en ganske voldsom brændende eller sviende smerte sv.t. den kutane reaktion. Årsagen er en irritation af karret og dets sympatiske innervation med påfølgende pludselig kontraktion fremkaldt af enten en intravaskulær injektion eller en sympatisk medieret refleks udløst af vasokonstriktorindholdet i lokalanalgesivæsken. Klinisk varer tilstanden 5 – 30 min., og den eneste behandling er at berolige patienten (16).
Akutte smerter udgående fra nerver
Traumatiseret nervevæv kan være årsag til kraftige smertejag, som ofte optræder i anfald (neuralgiforme smerter). Dette kan ses efter kæbefrakturer eller operationer som har medført nerveskader. I forbindelse med smerterne kan der også optræde føleforstyrrelser (anæstesi = uden følelse, paræstesi = snurrende fornemmelse og dysæstesi= fejlfølelse, smerter ved berøring). Akutte nervesmerter kan behandles med carbamazepin (Tegretol“) eller Gabapentin“. Hvis nervesmerterne skyldes en inflammatorisk proces (en neuritis), kan glukokortikosteroider appliceret lokalt eller administreret systemisk ofte hjælpe.
I forbindelse med anlæggelse af en foramen mandibulareblokade kan der optræde karakteristiske smertejag («lyn») i tungen eller i underlæben. Dette skyldes en fysisk berøring af n. lingualis, respektiv n. alveolaris inf. Smerten er kortvarig, men undertiden kan der efterfølgende optræde en temporær føleforstyrrelse, som skyldes en direkte læsion af nerven med kanylespidsen.
Konklusion
En hyppig årsag til tandlægebesøg er akutte smerter. Det er derfor vigtigt at tandlægen er i stand til at identificere, diagnosticere og behandle disse. I artiklen gennemgås akutte smerter fra tænder, marginale parodontium, kæbeknogle, spytkirtler, blodkar og nerver.
English summary
Kølsen Petersen J.
Acute painful situations in dental practice
6–10
A frequent cause of dental visits is acute pain. It is therefore important that the dentist is able to identify, diagnose, and treat the pain conditions. In the article, pain arising from teeth, the peridontal ligament, the jaw bone, salivary glands, blood vessels, and nerves are discussed.
Litteratur
1. Bonica J. Definitions and taxonomy of pain. In: Bonica J, editor. The management of pain. 2nd ed. Philadelphia: Lea & Febiger; 1990. p. 19.
2. Petersen JK. Psyke og atypiske ansigts- og kæbesmerter. Tandlægebladet 2001; 105: 380 – 9.
3. Dionne RA, Phero JC, Becker DE. Management of pain and anxiety in the dental office. Philadelphia: Saunders; 2002.
4. Lipton JA, Ship JA, Larach-Robinson D. Estimated prevalence and distribution of reported orofacial pain in the United States. J Am Dent Assoc 1993; 124: 115 – 21.
5. Johnson D, Harshbarger J, Rymer H. Quantitative assessment of neural development in human premolars. Anat Rec 1983; 205: 421 – 9.
6. Lund JP, Lavigne GJ, Dubner R, Sessle BJ. Orofacial pain. Chicago: Quintessence Publishing Co, Inc; 2001.
7. Olsen I. Klinisk-mikrobiologiske aspekter ved anaerobe infeksjoner i munnhulen. I: Hjørting-Hansen E, red. Odontologi 99. København: Munksgaard; 1999. p. 137 – 68.
8. Heimdahl A. Antibiotika i käkkirurgisk verksamhet. Tandlægebladet 2002; 106: 110 – 5.
9. Asikainen S, Dahlén G, Klinge B, Olsen I, Westergaard J. Antibiotika vid parodontala behandlingar. Tandlægebladet 2002; 106: 116 – 22.
10. Birn H. Etiology and pathogenesis of fibrinolytic alveolitis («dry socket»). Int J Oral Surg 1973; 2: 211 – 57.
11. Andreasen JO, Sindet-Pedersen S. Wound healing following tooth removal. I: Andreasen JO, Petersen JK, Laskin D, editors. Textbook and color atlas of tooth impactions. Copenhagen: Munksgaard; 1997. p. 439 – 68.
12. Kay LW. Drugs in dentistry. 2nd ed. Bristol: Wright; 1972. p. 157.
13. Alling CC, Helfrick JF, Alling RD. Impacted teeth. Philadelphia: Saunders; 1993. p. 370 – 87.
14. Hjørting-Hansen E. Knogle- og periostsmerter. Tandlægebladet 1987; 91: 225 – 6.
15. Okeson JP. Bell’s orofacial pains. 5th ed. Chicago: Quintessence; 1995. p. 259 – 94.
16. Howe GL, Whitehead FIH. Local anaesthesia in dentistry. 3rd ed. London: Wright; 1990.
17. Robinson PD, Ford TRP, McDonald F. Local anaesthesia in dentistry. Oxford: Wright; 2000.
Søkeord for nettversjon: www.tannlegetidende.no: Akuttbehandling; Diagnostikk; Smerte