Inger Kjær
Tanddannelses-forstyrrelser – fokus på årsager og behandlings-muligheder
Professor emeritus, dr.odont. et dr.med., Odontologisk Institut, Sundhedsvidenskabeligt Fakultet, Københavns Universitet, Danmark
Klinisk relevans
At kende årsagen til en afvigelse eller misdannelse i tænder er helt afgørende for igangsættelse af den rette behandling, hvis behandling overhovedet er muligt. En afvigelse i en tands udvikling kan være et svaghedstegn for hele tandsættet. En misdannet tand kan forekomme i tandsæt, hvor der er andre alvorlige afvigelser, såsom agenesi, eruptionsforstyrrelser og resorptionsmisdannelser. Når vi diagnosticerer, skal vi desuden være opmærksomme på, at afvigelser gradvist kan forværres. Det gælder fx resorptionsmisdannelser, der kan forværres, også hos patienter uden ortodontisk behandling. Er der afvigelser i tændernes udvikling, skal patient og børns forældre orienteres om, hvad dette betyder på lang sigt.
I denne oversigtsartikel indledes med en gennemgang af normal tanddannelse med de forskellige vævstyper, der er afgørende for normal udvikling og eruption. Derefter omtales tanddannelsesforstyrrelser ud fra årsager til de forskellige misdannelser i henhold til en international klassifikation. Følgende fire diagnosegrupper gennemgås:
MALFORMATION – Medfødt afvigelse (syndromer kendt på fødselstidspunktet omtales ikke).
DYSRUPTION – Tilstand, hvor udefrakommende påvirkning ødelægger tandanlægget (traumer omtales ikke).
DEFORMATION – Tilstand, hvor en tand har fået en abnorm form pga. pres eller tryk.
DYSPLASI – Medfødt tilstand, hvor cellernes indre metabolisme er forstyrret (amelogenesis imperfecta og dentinogenesis imperfecta generelt i tandsættet omtales ikke).
Indenfor hver gruppe vises kliniske eksempler, og hvor det er muligt, anvises behandlings-principper. Der skelnes mellem misdannelser på enkelte tænder, på tandgrupper (felter) og på hele dentitionen. Det påpeges, at tandsæt, der udvikler resorption under ortodontisk behandling, alle sammen er tandsæt med medfødte morfologiske tegn på resorptionsrisici. Disse tegn illustreres.
Når vi registrerer en tanddannelsesforstyrrelse, er det relevant at stille følgende tre spørgsmål:
Hvordan klassificeres tanddannelsesforstyrrelser?
Hvad kan årsagen være til tanddannelsesforstyrrelsen?
Hvordan påvirker tanddannelsesforstyrrelsen behandlingen?
I denne artikel redegøres der først for den normale tanddannelse, fordi kendskab til vævenes forskellige funktioner under tandudviklingen er grundlæggende for at forstå årsager til medfødte og erhvervede tanddannelsesforstyrrelser. Afslutningsvis fokuseres der på den betydning, en tanddannelsesforstyrrelse kan have for tandbehandling generelt og for ortodontisk behandling.
Normal tanddannelse og baggrund for tanddannelsesforstyrrelser
Den normale tanddannelse drejer sig både om kronedannelsen, som er meget grundigt undersøgt, og om roddannelsen, som igennem tiderne har været genstand for betydelig mindre opmærksomhed.
Endelig er eruptionsprocessen et vigtigt element i den normale tanddannelse.
Kronedannelsen
Kronedannelsen foregår i et samspil mellem slimhinden (overfladeektodermen), grundsubstansen (ektomesenkymet) og de perifere nerver (neuroektodermen) [1]. Dette samspil gælder både for udviklingen af de primære tænders kroner og for udviklingen af de permanente tænders kroner og for tændernes rodudvikling (Fig. 1). Det histologiske billede, der altid vises af et tandanlæg, viser anlægget til en primær tand [2]. Det er meget sjældent muligt i den sene del af prænatalperioden eller postnatalt at få adgang til permanente tandanlæg i humant væv. Fig. 1 demonstrerer, hvor de tre vævskomponenter, overfladeektoderm, neuroektoderm og grundsubstansen (ektomesenkym) findes i det meget tidlige primære tandanlæg. På tegningen vises også den overfladeektodermale udløber (dental lamina), der er starten på den senere udvikling af det permanente tandkim. I Fig. 1 demonstreres det, hvordan de tre omtalte vævstyper fordeler sig på et tandanlæg, hvor roddannelsen er påbegyndt og anlægget er ved at forberede sig til eruption [3]. Som illustreret på Fig. 1 er det karakteristisk, at den øverste del af kronefolliklen, markeret U, er porøs, således at follikelvæggen er gennemtrængelig for resorptive celler, der ved resorption af ovenliggende væv kan bane eruptionsvejen. Den lavere del af folliklen, markeret L, indgår senere i dannelsen af den cervikale gingiva.
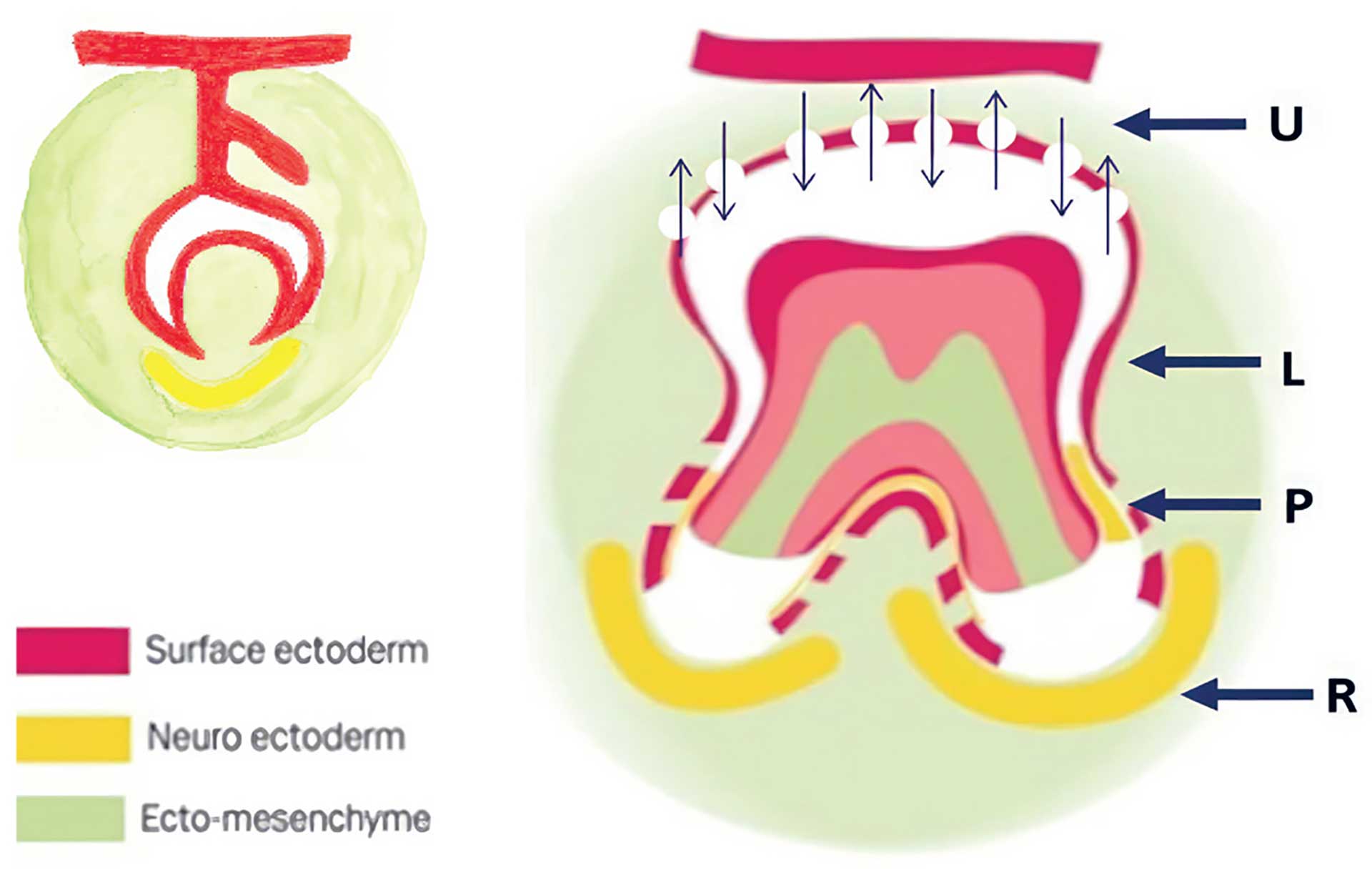
Fig. 1. Skematisk tegning med angivelse af de vævstyper, der indgår i den tidlige tanddannelse og i eruptionsprocessen. Vævene er overfladeektoderm, markeret rødt, neuroektoderm, markeret gult og ektomesenkym, markeret grønt. Venstre. Det primære tandanlæg med en udløber fra dental lamina til anlæg af den permanente tand. Højre. Tand med begyndende roddannelse. Perforeret kronefollikel, markeret U med pile, der viser transportveje for celler med resorptive egenskaber. Disse celler nedbryder ovenliggende hårdtvæv og baner således tandens eruptionsvej. I den nedre del af folliklen L ses ikke perforationer i follikelstrukturen. P viser den begyndende dannelse af parodontalmembranen, og R markerer den rigt innerverede rodmembran, der skaber tandens eruptive kraft.
Roddannelsen
Også roddannelsen foregår i et samspil mellem de tre vævstyper overfladeektodermen, grund-substansen, kaldet ektomesenkymet, og neuroektodermen (Fig 1). Den nyligt dannede paro-dontalmembran, markeret P på Fig. 1, består af alle tre vævstyper [4], medens rodmembranen i tandanlæggets apikale del, markeret R på Fig. 1, overvejende består af neuroektoderm, et rigt innerveret cellelag [3]. Hvordan parodontalmembranen dannes, og hvornår de sharpiske fibre dannes og igen går til grunde, er der ikke eksakt viden om. Selve dannelsen af roddentinen af-hænger især af ektomesenkymet [4]. Det er vigtigt at holde sig for øje, at alle tre vævstyper (Fig. 1) indgår både i kronedannelsen og i roddannelsen.
Eruptionsprocessen
Den eruptive drivkraft, der ligger bag tandanlæggets bevægelse, udgår fra neuroektodermen og den højt innerverede rodmembran [1][5]. Denne proces kan sammenlignes med det højt innerverede kirtelendestykke, der driver saliva ud af spytgangen. På samme måde kan man forestille sig, at tandens rodmembran driver tanden væk fra det sted, hvor den er dannet. Eruptionsvejen skabes af den perforerede kronefollikel, der muliggør, at resorptive celler fra folliklens indre kan vandre til folliklens ydre og skabe den eruptionsvej, tanden følger (Fig. 1) [1][3]. Parodontalmembranens opgave under eruptionen er at omstille sig løbende, så tandens eruptive bevægelser ikke hindres. Der er således mange faktorer i spil ved det normale eruptionsforløb før gennembrud af gingiva. Efter gennembruddet af gingiva er kronefolliklens rolle udspillet. Derfor er det oplagt at skelne mellem tandens normale udvikling før gennembrud af gingiva og efter gennembrud af gingiva.
Klassifikation af tanddannelsesforstyrrelser
Under henvisning til den internationalt godkendte klassifikation af udviklingsforstyrrelser foretaget af Spranger et al. I 1982 [6] kan udviklingsforstyrrelser opdeles efter årsagsbaseret diagnostik i følgende fire grupper:
Malformation
Dette er betegnelsen for en genetisk medfødt generel patologisk defekt af et organ; det betyder, at organet og – i den aktuelle sammenhæng – tanden er malformeret fra det tidlige prænatale liv, til det postnatale liv. Malformation kan imidlertid også være betegnelsen for en afgrænset defekt i et udviklingsfelt.
Dysruption
Dette er en morfologisk defekt i et organ, der er fremkommet efter en ydre ødelæggelse af organet (fx traume eller medicinpåvirkning).
Deformation
Dette er betegnelsen for et organ, der har en abnorm form pga. udefrakommende mekaniske kræfter (fx i tilfælde, hvor en ankyloseret tand eller ekstrem pladsmangel kan spærre for eruption af et normalt tandanlæg, som derfor deformeres).
Dysplasi
Dette er betegnelsen for genetiske afvigelser i cellernes interne metabolisme. Drejer det sig om de ektodermale ameloblastceller, udvikles amelogenesis imperfecta, og drejer det sig om de ektomesenkymale dentinoblastceller, udvikles dentinogenesis imperfecta.
Imidlertid kan dysplasitilstanden også ramme de ektomesenkymale osteoblastceller, og sker det, udvikles ossøs dysplasi. De ossøse dysplasiformer er ofte regionært forekommende indenfor afgrænsede felter, medens amelogenesis og dentinogenesis oftest forekommer generelt i tandsættet. De ossøse dysplasier er i enkelte tilfælde associerede med emalje-/dentindysplasier, hvilket bekræfter, at der er genotypiske forskelle indenfor dysplasitilstanden.
Tanddannelsesforstyrrelser, forskning, klinik og behandling
I odontologisk klinisk og teoretisk forskning af tanddannelsesforstyrrelser har der specielt været fokus på tandtraumer og amelogenesis imperfecta og dentinogenesis imperfecta. Disse tand-dannelsesforstyrrelser omtales ikke i denne artikel, men der henvises til artikler desangående i temaet. Ved registrering af tanddannelsesafvigelser henviser man normalt til kliniske internationale lærebøger i oral patologi [7]. I sådanne bøger er misdannelserne normalt ikke opdelt efter ætiologi, men oftest efter afvigelser i emalje, afvigelser i farve, kroneog rodformer samt resorptioner. I nærværende artikel er det den ætiologibaserede opdeling i malformationer, dysruptioner (dog ikke traumer), deformation og dysplasi (dog ikke amelogenesis imperfecta og dentinogenesis imperfecta), der belyses. Indenfor hver gruppe af tanddannelsesforstyrrelser vises relevante kliniske tilfælde, karakteristiske for de enkelte grupper. Der vil i den udstrækning, det er relevant, omtales forslag til almindelig tandbehandling og til ortodontisk behandling af de enkelte tilstande. Spranger et al.s klassifikation fra 1982 [6] vil blive fulgt ved gennemgangen.Årsagsbaseret diagnostik af en enkelt tand og af hele tandsættet er tvingende nødvendigt, før man går i gang med ortodontisk behandling eller anden form for tandforskydning. Alle muligheder for tandbehandlinger afhænger af tandtype, okklusionsforhold og pladsforhold.
Malformation
De tanddannelsesforstyrrelser, der rubriceres som malformationer, er arvelige og opstår før gennembrud af gingiva. De kan være opstået både i den tidlige kronedannelse, under hele kronedannelsen eller under den tidlige roddannelse. Ofte er det imidlertid sådan, at en malformation involverer både kronedannelsen og roddannelsen. Malformationer illustreres i dette afsnit i Fig. 3 og 4.
Når der opstår en malformation, kan årsagen være en fejl i en af de tre vævstyper, der spiller en rolle for tanddannelsen. Det kan dreje sig om en arvelig misdannelse af et enkelt tandanlæg, af flere anlæg indenfor et kæbesegment med samme perifere innervation eller af samtlige anlæg i dentitionen [1][2][5][7]. Kæbesegmenterne i overkæbe og underkæbe defineres af de forskellige nervebaners forløb [1][2] som vist i Fig. 2. På Fig. 2 markerer I incisivinnervation (incisivfeltet) med forskelligt nerveforløb i overkæbe og i underkæbe, og hvor C/P markerer hjørnetands-/ præmolarinnervation (hjørnetand/præmolarfeltet), og M markerer molarinnervation (molarfeltet). Forskellige typer af malformationer med forskellige genotypiske baggrunde kan, alt efter hvilke vævstyper der er involveret i malformationen, have forskellige årsager og være lokaliseret forskelligt i tandsættet.
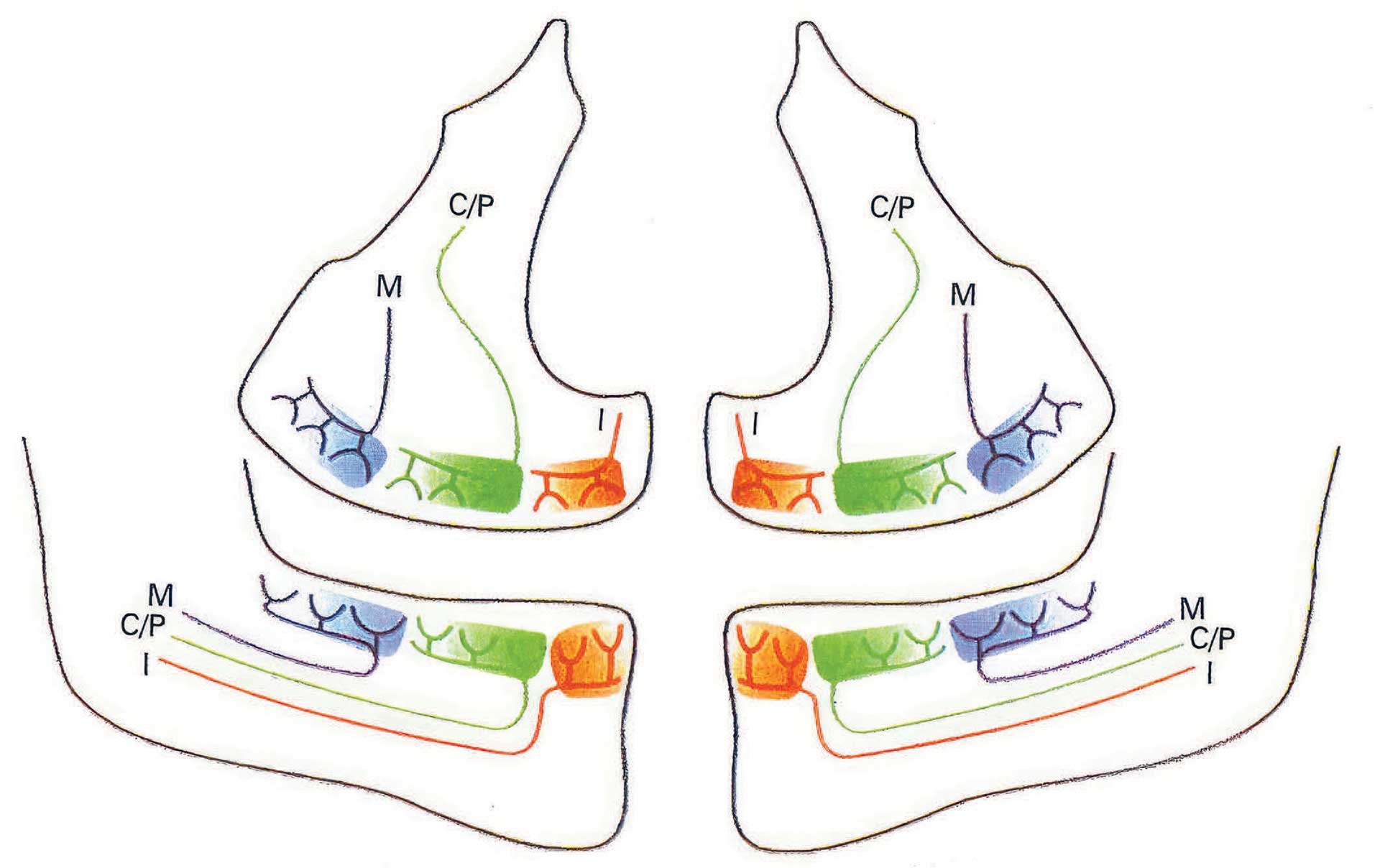
Fig. 2. Skematisk tegning af nerveforsyningen til et ortopantomogram. I markerer med rødt forsyningen til incisiver, C/P forsyningen markeret med grønt til hjørnetænder og præmolarer og M markerer med blåt forsyningen til molarer. Tandgrupperne lokaliseret i felter markeres med samme farver for at vise, at hvert felt ikke blot har feltspecifik innervation, men også feltspecifik ectomesenchyme.
De tanddannelsesforstyrrelser, der normalt registreres som værende medfødte malformationer, er fejl med en kendt genetisk afvigelse. Det kan fx dreje sig om mindre tandformer hos patienter med Downs syndrom eller om taurodonte rodformer hos patienter med Klinefelter syndrom. Hyppigst bruges dog betegnelsen malformation også om medfødte genetisk ukendte afvigelser, fordi afvigelserne er familiært forekommende. I Fig. 3 og 4 vises malformationer i permanente incisiver, hjørnetænder/præmolarer og molarer. Det drejer sig om følgende malformationstyper, der i de allerfleste tilfælde har kendt familiær forekomst:
Malformation af incisiver
Fig. 3 viser kroner, der afviger i form og størrelse. Kroner med emaljemalformationer såsom invaginationer, talon cuspides eller andre emaljemalformationer. Tandkroner, der er fusionerede, eller tandkroner/rødder med groteske ubeskrivelige former. Endelig er der meget korte rodformer.
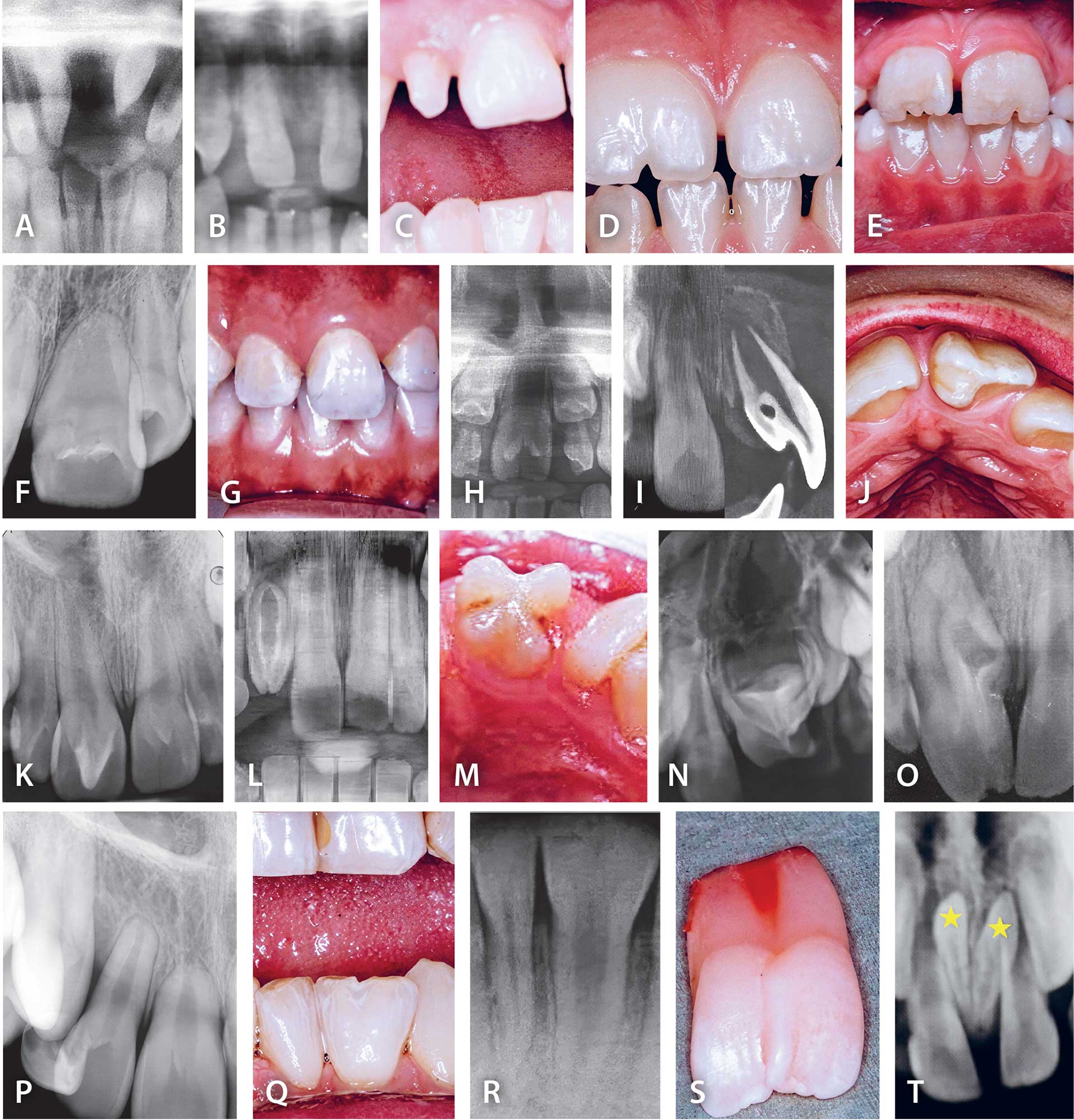
Fig. 3. A, B, C. Spidse og smalle incisiver samt taptand. D, E, F. Brede makroformer af unilateral og bilateral centrale maksillære incisiver samt røntgenillustration af makrodont incisivs rodform. G, H. Centrale maksillære incisiver fra to patienter med tilstanden SMMCI, (Single Median Maxillar Central Incisor), hvor den centrale tandkrone er symmetrisk omkring maksillens midterakse. Frenulum labii superior og papilla incisiva kan ikke registreres hos disse patienter. I. Røntgenbillede til venstre af en central maksillær incisiv med invagination og til højre samme incisivs invaginationsdefekt på CBCT-scanning. J, K. Talon kusp malformation på to forskellige centrale incisiver. L. Malformation af maksillær lateral incisiv. M, N, O, P. Groteske malformationer af maksillære incisivers kroner og rødder, inklusive kort rod. Q, R. Fusioneret mandibulær incisiv hos to patienter. S. Fusionerede maksillære incisiver fjernet operativt. T. Overtallige centrale malformerede incisiver, markeret med gule stjerner.
Incisiver, kronestørrelse
Kronestørrelse og kroneform er illustreret i Fig. 3. I de tilspidsede og smalle kroneformer vist i Fig. 3A, B og C er forskellige former for kompositte restaureringer og eventuelt påsættelse af krone muligt afhængigt af plads og okklusion. I tilfælde med brede makroformede incisiver som vist i Fig. 3D, E og F må der i det enkelte tilfælde tages stilling til behov for behandling [8]. I disse tilfælde vil patientens æstetiske behov veje tungt. Ethvert forsøg på at gøre tanden smallere vanskeliggøres af den meget brede rodform (Fig. 3F). Behandlinger vil i nogle tilfælde kræve ekstraktion af den brede tand og efterstående ortodontisk behandling eller indsættelse af implantat. Den symmetriske kroneform illustreret i Fig. 3G og Fig. 3H er fra to patienter med kun en enkelt central overkæbeincisiv. Tilstanden hedder SMMC1, Solitary Maxillary Median Central Incisor [9]. Også i dette tilfælde vil patientens æstetiske behov være afgørende for behandlingsvalg. Der er i hovedtræk to muligheder for komplicerede ortodontiske behandlinger med eller uden ekstraktion af den midtstillede incisiv. I de tilfælde, hvor den midtstillede incisiv ikke ekstraheres, bliver der behov for ekstraktion af en præmolar, hvis den totale dentitionsdiagnostik viser indikation for dette.
Invagination, talon cuspis, abnorm kronemorfologi og kort rod er illustreret i Fig. 3I, J, K og L [1]. Mindre dybe invaginationer kan lukkes med en fyldning oralt, medens større og dybere invaginationer kræver avancerede rodbehandlinger, og i tilfælde med misdannelser i roden kommer ekstraktion på tale. På incisiver med en oral talon cuspis er der kun behov for beslibning og eventuelt pulpabehandling, hvis talon kuspen forhindrer sammenbid i fronten. I nogle tilfælde vil der derfor opstå et behov for ortodontisk behandling. Endelig ses sjældne groteske morfologiske afvigelser af incisivers kroner og rødder, hvor stillingtagen til behandling er yderst vanskelig (Fig. 3M, N, O og P).
For tænder med invaginationer, der skyldes stedvist mangelfuld emaljepålejring under krone-dannelsen, kan det være svært at afgøre årsagsforholdet. I disse tilfælde er der ikke tale om en kanaldannelse, der skyldes indtrængning eller invagination i emaljen – men om en lokal mangelfuld pålejring af emalje cirkulært omkring en underudviklet ameloblastregion under den tidlige tanddannelse. Efterhånden som den cirkulære emaljedannelse forøges i tykkelse, dannes den kanallignende malformation. Invaginationer og taurodonti forekommer ofte i samme tandsæt, og årsagen synes at være afvigelser i den tidlige overfladeektoderm, som sandsynligvis har en genetisk forklaring.
Fusionerede incisiver i maksil og mandibel
For fusionerede kroner på mandibulære tænder, der bryder naturligt frem, er der sjældent behov for behandling (Fig. 3Q). I disse tilfælde er de fusionerede tænders fælles rod bredere end normalt (Fig. 3R). Fusionerede incisiver i maksillen er en uhyre sjælden malformation. På det tilfælde, der illustreres i Fig. 3S, er de fusionerede incisiver fjernet kirurgisk pga. Standset frembrud. Overtallige incisiver vil næsten altid være malforme og med indikation for kirurgisk fjernelse (Fig. 3T).
Malformation af hjørnetænder/præmolarer og molarer
Fig. 4 viser eksempler på afvigelser i kronestørrelse, emaljeforstyrrelser, fusionerede kroner og afvigende rodformer, herunder taurodonti. Desuden ses afvigelser i rodlængder.
For de misdannelser, der er opstået prænatalt, og som diagnosticeres postnatalt, kan det være svært at afgøre, hvornår og hvordan misdannelsen er opstået. Det kan også være svært at afgøre, hvilket væv der primært har været involveret i malformationen. Ligeledes kan det være svært at afgøre, om en registreret kort rod altid har været kort, eller om resorptionsprocesser har afkortet en ellers normal rodlængde.
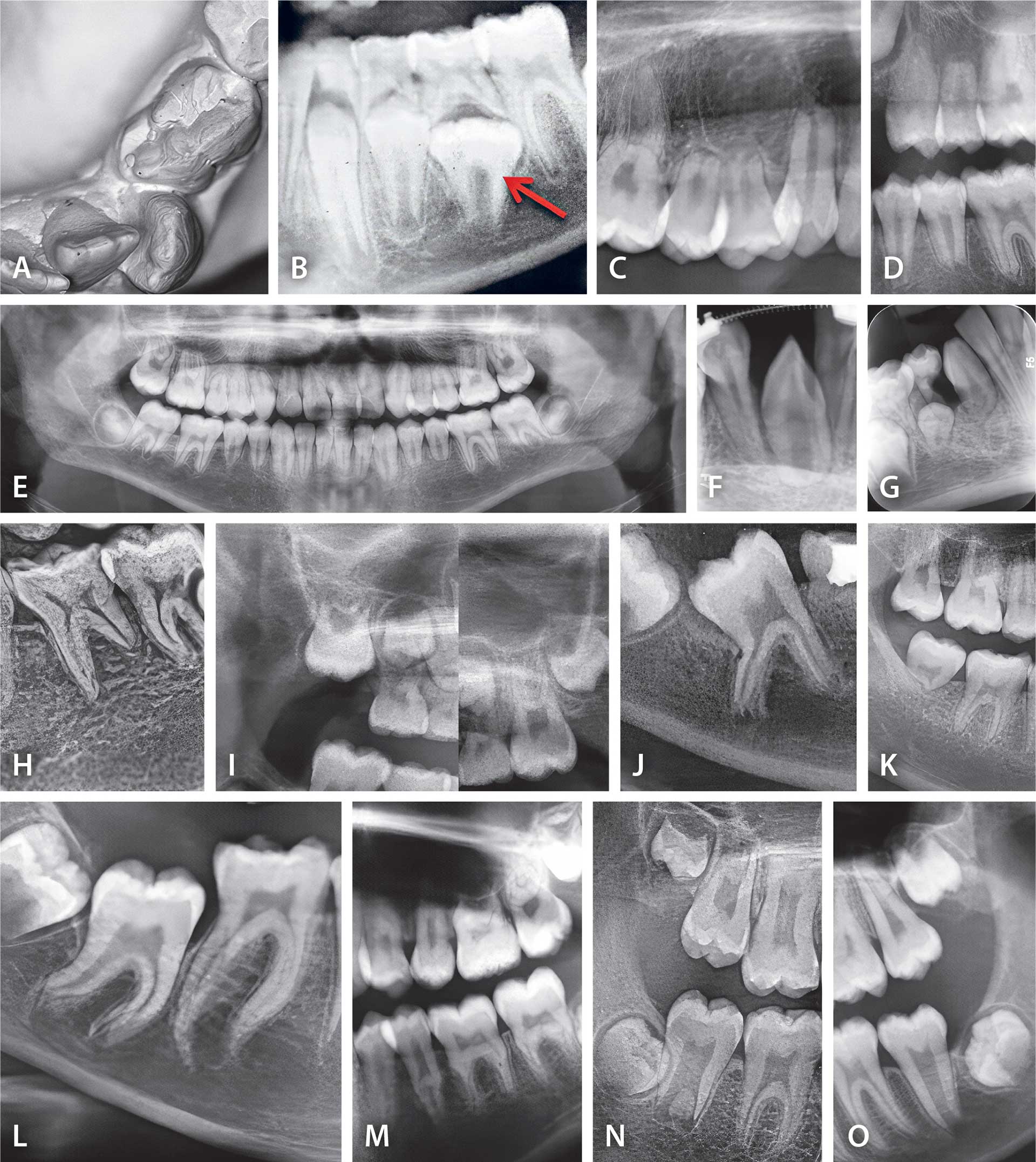
Fig. 4. A, B. Makroforme første- og andenpræmolar (markeret med rød pil på røntgenbillede). C, D. Ekstremt korte rødder på præmolarer hos patienter, der ikke har modtaget ortodontisk behandling. E. Et ortopantomogram fra patient, der aldrig har modtaget ortodontisk behandling. Røntgenbilledet viser generelt korte rødder, og ortodontisk behandling frarådes. F, G. Ekstremt korte rødder på mandibulære hjørnetænder og til højre kombineret med underudviklet anlæg til første præmolar. H. Kort distal rod på første mandibulære molar og åbent spongiøst netværk i regionen. Begge er tegn på resorptionsrisiko ved ortodontisk behandling, som derfor frarådes. I. Maksillær molarregion i patientens højre side, der viser standset roddannelse på første molar og agenesi af andenmolar. Til højre ses samme patients molarregion i venstre side, hvor forholdene er normale. J. Første molar i mandiblen med ekstra rod. Tanden er kippet. K, L, M. Malforme molarrødder i mandiblen. N, O. Taurodonte molarer på første- og andenmolar hos forskellige patienter.
Kronestørrelser og rodlængder
I Fig. 4A og B vises makrodonte kroner på første og anden mandibulære præmolarer [1]. Eventuel behandling afhænger af plads i tandbuerne og i tandsættet som helhed.
For præmolarernes rødder gælder det, at rødderne både i maksil og mandibel kan være korte og tilspidsede eller meget korte (Fig. 4C, D). Ofte er korte præmolarrødder et tegn på generelt korte rødder i hele tandsættet, illustreret i Fig. 4E, der viser et ortopantomogram af en patient, der aldrig har fået ortodontisk behandling. Også hjørnetænder kan vise kort rodform tilsyneladende uden forklaring Fig. 4F og G. Ved behandling af patienter med korte rødder, der skyldes en ektom esenkym afvigelse i roddentinen, skal man dokumentere de korte rødder før behandling og gøre patienten opmærksom på, at rodlængden gradvist kan blive kortere under behandlingsforløbet. Dette gælder også registrering af kort distal rod på den mandibulære førstemolar (Fig. 4H), der er et sikkert tegn på resorptionsrisiko hos patienter, der aldrig har fået ortodontisk behandling. Disse tegn samt forstørrede ossøse trabekulære konturer observeret røntgenologisk (Fig. 4H) er tegn på ektomesenkym afvigelser hos patienter, der kan have et højt D-vitaminindhold og et ændret serologisk billede af kalk-/fosforstofskiftet. Standset roddannelse i første molar i overkæben kan være et første tegn på en molarfeltafvigelse (Fig. 4I). Denne afvigelse kan senere vise sig at være relateret til agenesi af andenmolar eller til eruptionsafvigelser i hele molarfeltet [1]. Ekstra molarrødder har indflydelse på eruptionen (Fig. 4J).
Taurodont rodform
Morfologiske afvigelser uden forklarlig årsag kan ses på molarrødder, eksempler vises i Fig. 4K, L og M. De hyppigste misdannelser på molarer er imidlertid taurodont rodform, der ikke sjældent ses på anden molar både i maksil og mandibel (Fig 4N, O). Førstemolar er sjældent taurodont. Der er ingen behandling for taurodonti, som er ektodermalt begrundet.
Taurodonti og invaginationer samt visse former for agenesi og eruptionsafvigelser i det primære tandsæt er også sikre tegn på øget resorptionstilbøjelighed i tandsættet [10][11][12][13].
Derfor er de ektomesenkymale korte rødder og de ektodermale afvigelser, såsom taurodonti og invagination, alle tegn på, hvor vigtigt det er at være særlig agtpågivende i sin udredning af dentitionen og specielt i forbindelse med diagnostik før ortodontisk behandling [10][11][12][13][14][15][16]. Er disse tegn udtalte, kan det være nødvendigt at fraråde ortodontisk behandling.
Dysruption
Eksempler på dysruptioner vises i Fig. 5. Traumer tilhører gruppen af dysruptioner, som imidlertid ikke omtales i denne artikel.
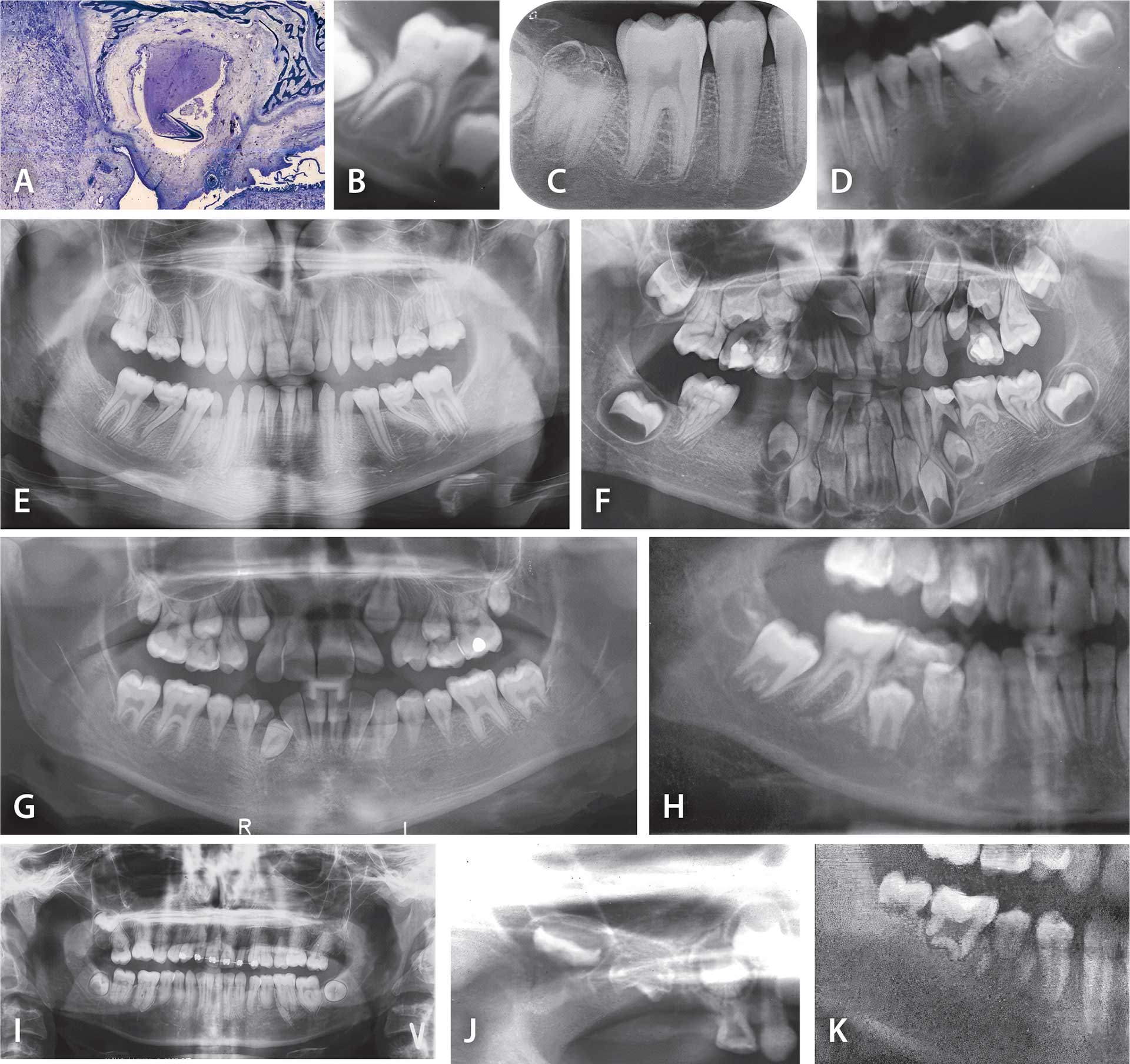
Fig. 5. A. Dysrupteret tandanlæg forårsaget af maternel virusinfektion. B. Afvigende pulpaforløb i første molar hos barn med føtalt alkoholsyndrom. C. Røntgenbillede af anden mandibulære molar, før tanden har penetreret gingiva. Tandens krone er dysrupteret pga. resorption fra kronefolliklen gennem emaljedefekt. Tilstanden hedder prepenetrativ intrakoronal resorption. D. Dysrupteret roddannelse i mandiblens venstre side pga. virusangreb i molar- og præmolarfelter i 2-3-årsalderen. Hjørnetand og tredjemolar er tilsyneladende uanfægtet. E, F, G. Ortopantomogrammer, der viser, hvordan cancerbehandling ved kemoterapi og stråling på forskellige tidspunkter kan dysruptere krone- og roddannelsen. Bemærk, hvordan tidlig behandling påvirker roddannelse på den distale rod af førstemolar (E og F). H. Røntgenbillede af barn behandlet hormonelt for alvorlig astma. Man må formode, at roddannelsen på præmolarerne er dysrupteret pga. den hormonelle behandling. I. Ortopantomogram fra patient, der igennem en længere årrække (3-17 år) er medicinsk behandlet for epilepsi. Om dette er årsag til røddernes morfologi, vides ikke. J. Røntgenbillede fra patient, der tidligt i barndommen blev opereret i højre øre. Misdannelse og forsinket tanddannelse observeres. K. Røntgenbillede af patient, der i 1½-årsalderen blev opereret for at få fjernet kaktusnåle i højre side af ansigtet. Tandmisdannelser på molarer og andenpræmolar forhindrede tilsyneladende ikke et normalt frembrud.
Før penetration af gingiva
Det er meget sjældent, at en tanddannelsesfejl opstået i fosterlivet kan dokumenteres som værende en erhvervet, dysruptiv fejl. Et enkelt sådant tilfælde demonstreres i Fig. 5A [1]. På denne figur vises et histologisk snit af en kronemisdannelse opstået på et primært tandanlæg efter en alvorlig maternel virusinfektion. På snittet ses, hvordan tandanlægget er kollapset, sandsynligvis pga. et virusfremkaldt nedsat tryk i tandfolliklen [1].
Alkoholmisbrug
Stort alkoholforbrug hos en gravid kvinde kan skade det ufødte barn og bl.a. barnets tandudvikling. Skadens omfang og tændernes morfologi afhænger af mange forhold og er derfor meget svær at diagnosticere. Et enkelt røntgenbillede viser en førstemolar fra et barn, der med sikkerhed blev diagnosticeret med føtalt alkoholsyndrom (Fig. 5B).
Præpenetrativ intrakoronal kroneresorption
Kroneresorptioner før frembrud er ofte et overraskende fænomen, hvor en tandkrone kan gå helt eller delvist til grunde pga. resorption før frembrud. Fig. 5C. Tilstanden forårsages af, at celler med resorptive egenskaber i kronefolliklens indre trænger igennem en spaltelignende defekt i emaljen og ned i dentinen, som resorberes ved en dysruptiv proces. Da den primære årsag imidlertid er en malformation af emalje, kunnetilstanden også rubriceres som en malformation [17].
Efter penetration af gingiva
Virusfremkaldte tanddannelsesforstyrrelser
Mindre kendte tanddannelsesforstyrrelser opstået efter gennembrud af gingiva er de virus-fremkaldte neurogent betingede standsninger i krone-/roddannelser. Virusfremkaldte forstyrrelser ses ofte i innervationsfelter, hvor tænderne indenfor felterne standser i udvikling eller resorberes efter en virusinfektion. Årsagen kan være en meningitisinfektion, fåresygeinfektion,kighosteinfektion eller anden infektion, hvor virus eller bakterier har bredt sig langs nervebanerne ud til de enkelte segmenter. Fig. 5D [1][18][19].
Kemoterapi, stråling, medicin
De misdannelser, der diagnosticeres i tandsættet som værende fremkaldt af diverse cancer-behandlinger, omfatter alle tænder, der var under dannelse efter fødslen på behandlingstidspunktet [1]. Fig. 5E, F og G viser eksempler på manglende distal roddannelse på førstemolarer og smalle og korte tandformer på præmolarer/hjørnetænder. Cancerbehandlingen har afbrudt (dysrupteret) den normale tanddannelse. Behandling af den dysruption, der kan forveksles med en misdannelse, afhænger således af cancerbehandlingens art, varighed og af det tidspunkt i barnets/den unges liv, hvor behandlingen foregik.
Blandt de medikamenter, der ligeledes synes at fremkalde tandmisdannelser, er forskellige hormonpræparater, som adrenokortikalt hormon for astma, samt præparater for inkontinens og epilepsi (Fig. 5H, L) [1]. Dette er imidlertid endnu ikke videnskabeligt bevist.
Molar Incisiv Hypomineralization
Et andet eksempel på de ikke arvelige tilstande er MIH (Molar-Incisor- Hypomineralization)-misdannelser. Disse misdannelser ses på okklusalfladerne af de permanente førstemolarer samt i den incisale del af de permanente incisiver. Disse to lokalisationer peger på, at misdannelserne er opstået samtidigt og på et afgrænset tidspunkt, sandsynligvis på fødselstidspunktet og eventuelt lige før fødslen. Hvad den præcise årsag er, vides ikke, men det er sandsynligt, at det drejer sig om en emaljeforstyrrelse opstået neurogent, idet der i ameloblaster er påvist positiv reaktion for cytokemisk markering af innervation [20].
Kirurgiske indgreb
Et innervationsfelt kan påvirkes af kirurgiske indgreb, som foretages fx ved øreoperation. Sådanne indgreb kan sandsynligvis pga. nerveskade medføre forsinket tanddannelse, forsinket tandfrembrud og tandmalformation i det tilstødende lokale molarfelt (Fig. 5J). Der er ingen speciel behandling af tilfældet. Eruptionen må blot afventes. Samme forhold ses ved virusspredning langs perifere nerver, hvor nogle tænder i innervationsfeltet misdannes, og andre standser i roddannelse. I sådanne tilfælde kan der foretages transplantation til den region, hvor de rodstandsede tænder var blevet fjernet [18].
Dysruptive tandanlæg kan imidlertid også forekomme i en region, der ikke er et innervationsfelt [21]. I sådanne tilfælde kan de misdannede tandanlæg skyldes kirurgisk indgreb for fjernelse af tilfældigt indkomne fremmedlegemer eller behandling af lokale infektioner. Disse indgreb kan medføre standsning i krone- og rodvækst. Da innervationen i regionen er intakt, kan det betyde, at de misdannede tænder, også tænder uden rod, kan bryde frem, blot forsinket (Fig. 5K). I sådanne tilfælde er der ingen speciel tandlægelig behandling.
Deformation
Deformationer illustreres i Fig. 6. Der er tilsyneladende ikke dokumentation for, at deformationer af tandanlæg kan foregå før fødslen. Blandt de hyppigst forekommende deformationer efter fødslen er de deforme præmolarer, der er udviklet apikalt for ankylotiske primære molarer. Disse primære ankylotiske molarer virker som stopklodser for udvikling og frembrud af de efterfølgende permanente tandkim, som derfor deformeres, Fig. 6A, B [2]. Kirurgisk fjernelse af den ankyloserede primære tand er eneste mulige behandling [22]. Lignende udviklingsforstyrrelse ses ved overtal, der kan hindre eller spærre for normal udvikling og normalt frembrud af en permanent tand i overtalsregionen (Fig. 6C). Kirurgisk fjernelse af den overtallige tand er eneste mulige behandling [1]. Pladsproblemer kan forårsage rodafbøjninger og andre typer af deformationer (Fig. 6D) [1]. Behandling afhænger af okklusion og dentition.
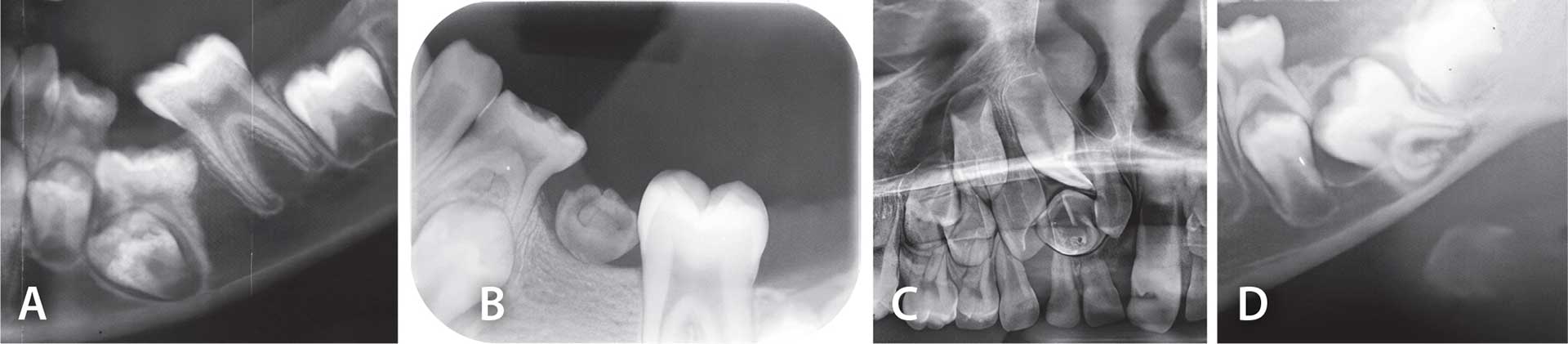
Fig. 6. A. Røntgenbillede, der viser, hvordan en ankyloseret primær andenmolar kan deformere et anlæg til anden præmolar og spærre for frembrud af tanden. B. Røntgenbillede af anden præmolar. Den primære molar i regionen blev fjernet operativt, fordi den deformerede præmolaren, som imidlertid ikke kunne reddes. C. Røntgenbillede, der viser, hvordan overtallige anlæg kan deformere anlægget til en permanent incisiv og hindre frembrud af denne tand. D. Billedet viser rodafbøjninger på en første mandibulær molar. Man kan formode, at de deforme rødder er et resultat af pladsmangel i regionen.
Dysplasi
Eksempler på ossøse dysplasier vises i Fig. 7.
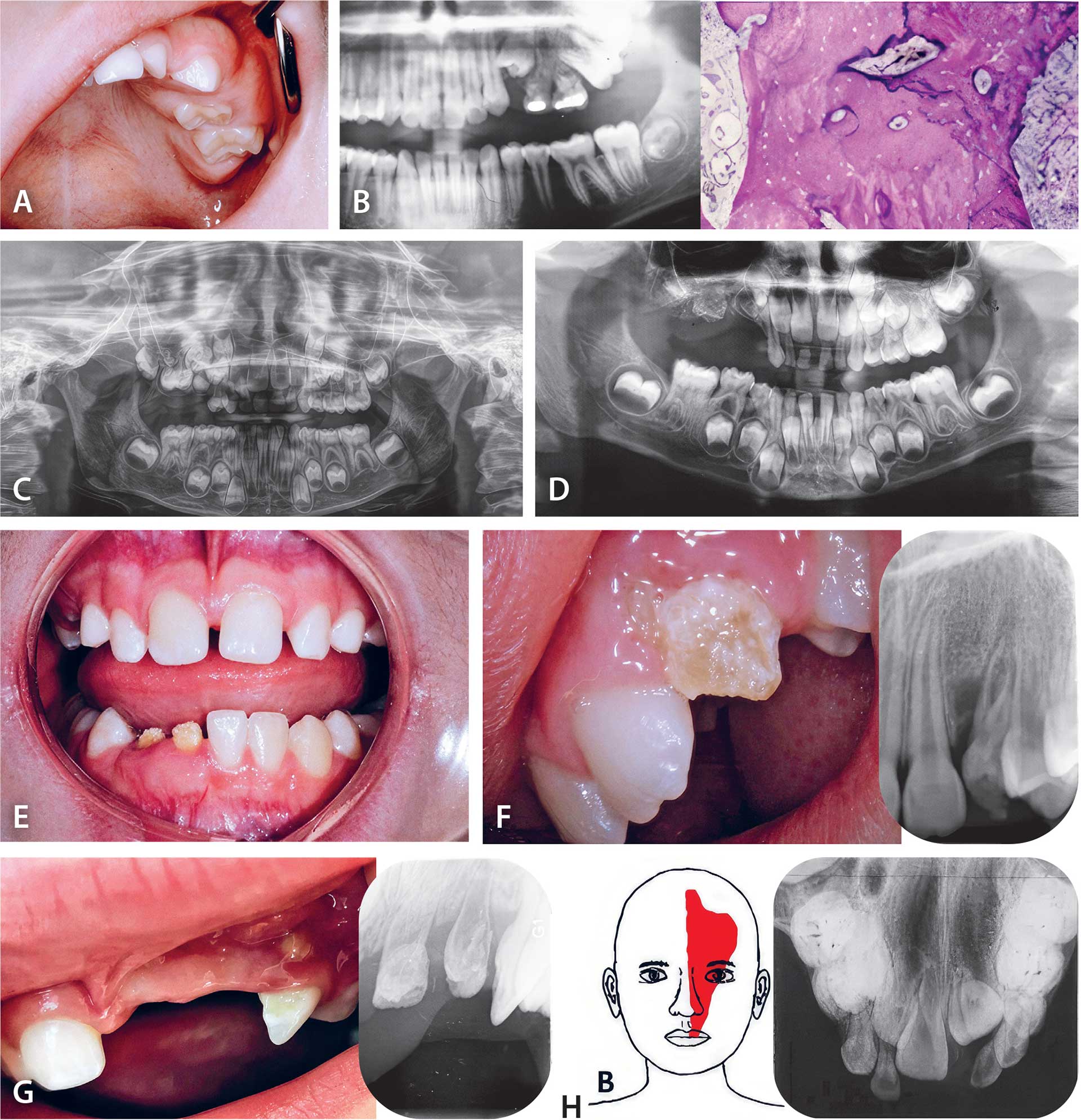
Fig. 7. A. Klinisk billede af regional odontomaksillær dysplasi hos et barn på 6 år. De frembrudte tænder ligger tilsyneladende dybt i den voluminøse alveolarproces. B. Røntgenbillede af en venstresidig odontomaksillær ossøs tilstand hos pige på 14 år. Bemærk ektopi, agenesi og sent frembrud i regionen. Til højre et histologisk billede af det dysplastiske ossøse væv i regionen. C. Regional ossøs dysplasi i højre side af maksillen fra pige, 8 år gammel: Molarfeltet og hjørnetand/præmolarfeltet er dysplastiske med mange afvigelser i tandudviklingen. D. Regional ossøs dysplasi i højre side af maksillen fra pige, 8 år gammel. Bemærk tandmisdannelser og agenesier i det angrebne felt. E. Lokal dysgenesi i underkæbens region for 3,2-. Emaljen er stærkt dysplastisk, hvorvidt det ossøse væv er dysplastisk, vides ikke. F. Dysplastisk hjørnetand i maksillen. Røntgenbillede af tilstanden viser en omfattende misdannelse i dentin og ossøst væv. Imidlertid er også emaljen stærkt dysplastisk. Tanden blev ekstraheret. G. Dysplastisk region i overkæbefronten. De involverede tænder, som blev ekstraherede, ses før ekstraktion med dysplastiske konturer i dentin og sandsynligvis også i det ossøse væv. H. På tegningen til venstre er det område i ansigtshuden, der kan være involveret i en patients sklerodermitilstand, aftegnet (25). Dysplasitilstanden hedder Sclerodermi En Coup du Sabre, og den omfatter både afvigelser i tænder og ossøst væv som illustreret til højre.
Segmentel maksillær og mandibulær ossøs dysplasi
Der findes afvigelser i tanddannelsen ved segmentel maksillær eller mandibulær dysplasi, der manifesterer sig indenfor et eller to kæbefelter eller segmenter. Det kan være svært eller umuligt at afgøre, hvornår misdannelsen, der omfatter både det ossøse og det dentale væv, er opstået [23]. At disse ossøse misdannelser er lokaliserede til felter, peger imod en neurogen eller lokal ektomesenkymal årsag (Fig.7A, B). Ofte registreres segmentel ossøs dysplasi først ved frembrud af de permanente tænder. Tænderne i et dysplastisk segment kan være misdannede i større eller mindre grad (Fig. 7C, D). Samtidig er tændernes eruptionsproces langvarig, og tænderne kan være ektopiskt lejrede. Der kan forekomme agenesi i feltet, og ortodontisk behandling er ofte løsningen på behandlingsproblemet.
I et innervationsfelt er der både perifere nerver og feltspecifik ektomesenkym (Fig. 2) med samme oprindelse fra hjernestammen som feltets perifere nervegrene. Der findes specielt i maksillens molar-/præmolarregioner såkaldte »Regionære odontomaksillære dysplastiske regioner« (Fig. 7A, B, C og D). I disse regioner, der ofte omfatter hjørnetand/præmolarer og molarer er der ofte agenesi, rodmisdannelser ektopi og forsinket eruption [23]. Der er ingen speciel behandling. De tilstedeværende tænder vil eruptere forsinket.
Dysplasi af enkelte tænder
Enkelte tænder kan være dysplastiske. Sådanne tænder er ofte malforme, og af uforståelige grunde kan tandemaljen også være stærkt afficeret. Ekstraktion af sådanne enkelte tænder kan ofte være løsningen på behandling Fig. 7E, F og G.
En Coup du Sabre
Ved lokaliseret sklerodermal dysplasi (En Coup du Sabre) ses også tandmisdannelser opstået regionært i det regionspecifikke sklerodermale ektomesenkym [24][25]. Fig. 7H viser lokal sklerose med misdannede tænder i det involverede felt i kæbe og ansigt. Behandling afhænger af tilstandens alvorlighed, af hud-/slimhindeaffektioner og muligheder for rekonstruktion af tandsættet.
Tak
En varm tak rettes til de mange kolleger, der i en lang årrække har bidraget med materiale til opklaring af de store spørgsmål, som vi endnu ikke har svar på i odontologien. Det er en del af dette materiale, der ligger til grund for artiklen. Afdelingssekretær Eva Reinwald takkes for stor hjælp til udfærdigelse af artiklen. Afdelingssekretær Linda Michelsen takkes for stor hjælp til fremskaffelse af materiale til figurer.
Litteratur
Kjær I. Etiology-based dental and craniofacial diagnostics. West Sussex: Wiley & Sons Ltd. Blackwell, 2017.
Kjær I. Abnormal premolar eruption – classification, etiology, and treatment. Eur Arch Peadiatr Dent. 2021. DOI: 10.1007/s40368-021-00658-7.
Kjær I. Mechanism of human tooth eruption: Review article including a new theory for future studies on the eruption process. Scientifica(Cairo) 2014;2014:341905.
Kjær I, Nolting D. The human periodontal membrane – focusing on the spatial interrelation between the epithelial layer of Malassez, fibers, and innervation. Acta Odontol Scand. 2009;67:134-8.
Kjær I. New diagnostics of the dentition on panoramic radiographs – focusing on the peripheral nervous system as an important aetiological factor behind dental anomalies. Orthodontic Waves 2012;71:1-16.
Spranger J, Benirschke K, Hall JG et al. Errors of morphogenesis: concept and terms. Recommendations of an international working group. J Pediatr. 1982;100:160-5.
Neville BW, Damm DD, Allen CM et al. Oral & maxillofacial pathololy. Philadelphia: WB Saunders, 1995.
Kenrad A, Christensen IJ, Kjær I. Craniofacial morphology of the frontonasal segment in patients with one or two macrodontic maxillary central incisors. Eur J Orthod. 2013;35:329-34.
Kjær I, Becktor KB, Lisson J et al. Face, palate and craniofacial morphology in patients with a solitary median maxillary central incisor. Eur J Orthod. 2001;23:63-73.
Kjær I. Review: Dental approach to craniofacial syndromes: how can developmental fields show us a new way to understand pathogenesis? Int J Dent. 2012;2012:145749.
Kjær I. Root resorption – focus on signs and symptoms of importance for avoiding root resorption during orthodontic treatment. Dental Hypotheses. 2014;5:47-52.
Kjær I. Etiology-based diagnostics for improvement of treatment. Dental Hypotheses 2016;7: 31-3.
Kjær I. Neuro-orthodontics –a sub-speciality in orthodontics, important for diagnostics and treatment planning. EC Dent Sci. 2020;19:233-249.
Kjær I. Morphological characteristics of dentitions developing excessive root resorption during orthodontic treatment. Eur J Orthod. 1995;17:25-34.
Riis LC, Kjær I, Mølsted K. Dental anomalies in different cleft groups related to neural crest developmental fields contributes to the understanding of cleft aetiology. J Plast Surg Hand Surg. 2014;48:126-31.
Kjær I. Root resorption-focus on the heredity behind this destructive process. EC Dent Sci 2022;21:55-63.
Kjær I, Steiniche K, Kortegaard U et al. Preeruptive intracoronal resorption observed in 13 patients. Am J Orthod Dentofacial Orthop. 2012;142:129-32.
Bang E, Kjær I, Christensen LR. Etiologic aspects and orthodontic treatment of unilateral localized arrested tooth development combined with hearing loss. Am J Orthod Dentofacial Orthop. 1995;108:154-61.
Kjær I, Strøm C, Worsaae N. Regional aggressive root resorption caused by neuronal virus infection. Case Rep Dent. 2012;2012:693240.
Bille MLB, Thomsen B, Kjær I. The inter-relation between epithelial cells of Malassez and vesels studied immunohistochemically in the periodontal membrane of human primary and permanent teeth. Acta Odontol Scand. 2012;69:109-13.
Havsed K, Helkimo AN, Kjær I.The etiology behind a complicated case with arrested root formation – more questions than answers. Dental Hypotheses. 2018;9:25-8.
Kjær I, Fink-Jensen M, Andreasen O. Classification and sequelae of arrested eruption of primary molars. Int J Paediatr Dent. 2008;18:11-7.
Becktor KB, Reibel J, Vedel B et al. Segmental odontomaxillary dysplasia: clinical, radiological and histological aspects of four cases. Oral Dis. 2002;8:106-10.
Hørberg M, Lauesen SR, Daugaard-Jensen J et al. Linear scleroderma en coup de sabre including abnormal dental development. Eur Arch Paediatr Dent. 2015;16:227-31.
Lauesen SR, Daugaard-Jensen J, Lauridsen E, Kjær I. Localised scleroderma en coup de sabre affecting the skin, dentition and bone tissue within craniofacial neural crest fields: Clinical and radiographic study of six patients. Eur Arch Pediatr Dent. 2019;20:339-50.
English summary
Disturbances in dental development – focus on etiology and treatment options
Nor Tannlegeforen Tid. 2024; 134: 294-305.
This is an overview article on tooth disturbances starting with an introduction on tissue types important for normal tooth development and eruption. The tooth disturbances are then categorized in four groups based on aetiology according to an international classification.
The groups are:
Malformation – Inborn disturbance in the developmental process (syndromes diagnosed at birth are not included).
Disruption – External disturbance of a normal tooth (trauma not included).
Deformation – Change in form and shape caused by pressure during development.
Dysplasia – Inborn disturbance where cell metabolism is disturbed (amelogenesis and dentinogenesis in the whole dentition are not included).
For each group clinical examples and, if possible, treatment methods, are demonstrated. Distinction is made between disturbance in one tooth, in groups of teeth (fields) and in the entire dentition. It is emphasized, that resorption during orthodontic treatment occurs in dentition with characteristic morphological disturbances. These disturbances are demonstrated.
Korrespondance til forfatter: Inger Kjær, e-post: ik@sund.ku.dk
Akseptert for publisering 13. januar 2023, først publisert i Tandlægebladet 2023; 127: 964-75.
Artikkelen er fagfellevurdert
Artikkelen siteres som: Kjær I. Tanddannelsesforstyrrelser – fokus på årsager og behandlingsmuligheder. Nor Tannlegeforen Tid. 2024; 134: 294-305.
Emneord: Dental development; malformation; disruption; deformation; dysplasia
