Nødbehandling
Lars Bjørndal, Hanna Poulsen, Magnus F. Ragnarsson og Peter Jonasson
Lektor, dr.odont, ph.d. Fagområde for Cariologi og Endodonti, Odontologisk Institut, Det Sundhedsvidenskabelige Fakultet, Københavns Universitet, Danmark
Tandlæge, Sspecialist in cariology and endodontology, Helsinki, Finland
Tandlæge, Endodontist, Hafnarfjörður, Iceland
Tandlæge, ph.d. endodontist, Specialistklinik för in Endodonti, Göteborg, Sverige
Klinisk relevans
I forbindelse med nødbehandling er det vigtigt at lindre smerte, at få kontrol over infektionen og at lægge en plan for den videre behandling. En korrekt diagnose forudsætter en god anamnese, klinisk undersøgelse og røntgenoptagelser. Hvis pulpa ikke er inficeret, er konservativ behandling som fx gradvis ekskavering at foretrække. Hvis pulpa er inficeret og har irreversibel inflammation, er der behov for invasiv endodontisk behandling. Hvis der er begrænset tid til rådighed, kan man nøjes med en oplukning, også i tilfælde med nekrose, men kun hvis der ikke er hævelse eller pus. Antibiotikum skal kun ordineres, hvis der er systemisk påvirkning, og kun i kombination med endodontisk behandling.
En almindelig årsag til, at patienter søger nødbehandling af forhold i mundhulen, er den bakterieinducerede inflammation i pulpa samt det periapikale væv. At have et godt kendskab til diagnostik og differentialdiagnostik er af afgørende betydning for den korrekte behandling, som indbefatter anamnese, objektiv klinisk undersøgelse samt evt. røntgenundersøgelse. På baggrund af en vægtet vurdering af alle disse indirekte data tages der stilling til diagnosen. Hvis en diagnose ikke er mulig at stille, bør der ikke udføres invasive procedurer. Behandling i den akutte situation er typisk et fokus på smertelindring og mulig infektionskontrol, og hvor der tages højde for diag-nostiske vanskeligheder samt den ofte forekommende tidmangel. Egnet smertestillende middel i mild til moderat smerte er paracetamol. Hvis der er en tydelig inflammatorisk komponent i smertebilledet, bør primært et NSAID-præparat anvendes som et alternativ eller som et supplement. I tilfælde af alvorlig smerte, eller hvis der ikke opnås tilstrækkelig smertelindring, anbefales tilskud med opioid-indeholdende smertestillende middel. Til infektionskontrol bør i første omgang foretages incision af fluktuerende hævelser, trepanering af kronen og dræning gennem rodkanalerne, eller egentlig ekstraktion bør overvejes. Indikationen for antibiotikum er kun begrænset til situationer hvor den almene tilstand er påvirket, herunder hvis der er spredning af infektionen. I tilfælde, hvor antibiotikumbehandling overvejes, er penicillin V et første linjepræparat. Kun i tilfælde af penicillinallergi anbefales clindamycin.
Håndtering af akut tandpine er et almindeligt problem i klinikken og en udfordring for tandlægen [1], selvom tandsundheden er forbedret, og cariesprævalensen er faldende i store dele af verden [2]. I de fleste tilfælde er tandpine et respons på inflammation som følge af sygdom i pulpa eller de periradikulære væv, og som regel er caries den bagvedliggende årsag [3]. Smerte er en yderst subjektiv fornemmelse, og folk har forskellig tolerance over for smerte. Smerteoplevelsen er langt mere kompleks end signaler from nociceptorer, idet den interagerer med emotionelle og kognitive aspekter. I akutte situationer er klinikeren ofte i tidsnød [4], hvilket besværliggør mulighederne for at stille en præcis diagnose og færdiggøre en kausal behandling af tilstanden. Derfor er målet med nødbehandling ofte begrænset til at opnå smertelindring og/eller infektionskontrol samt lægge en plan for den opfølgende behandling. Denne artikel giver en oversigt over det dilemma, der udgøres af tandpine, diagnostik og nødbehandling.
Årsager til nødbehandling
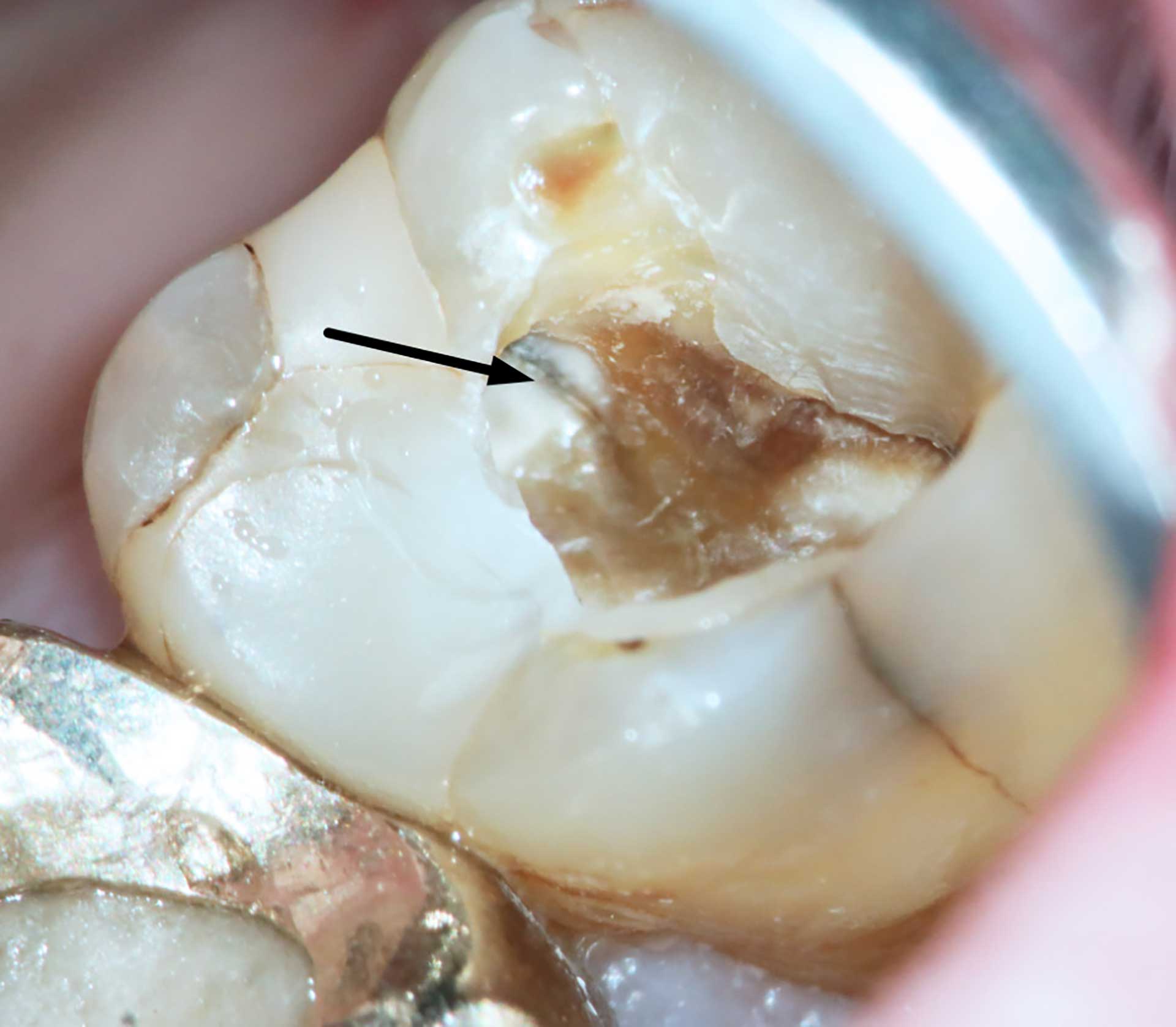
Figur 1 Infraktioner og smerte. En intern infraktion (pil) når til loftet i pulpakammeret og forårsager stærk smerte i en overkæbemolar. Bemærk, at den samtidige eksterne emaljeinfraktion tilsyneladende ikke er årsag til problemet.
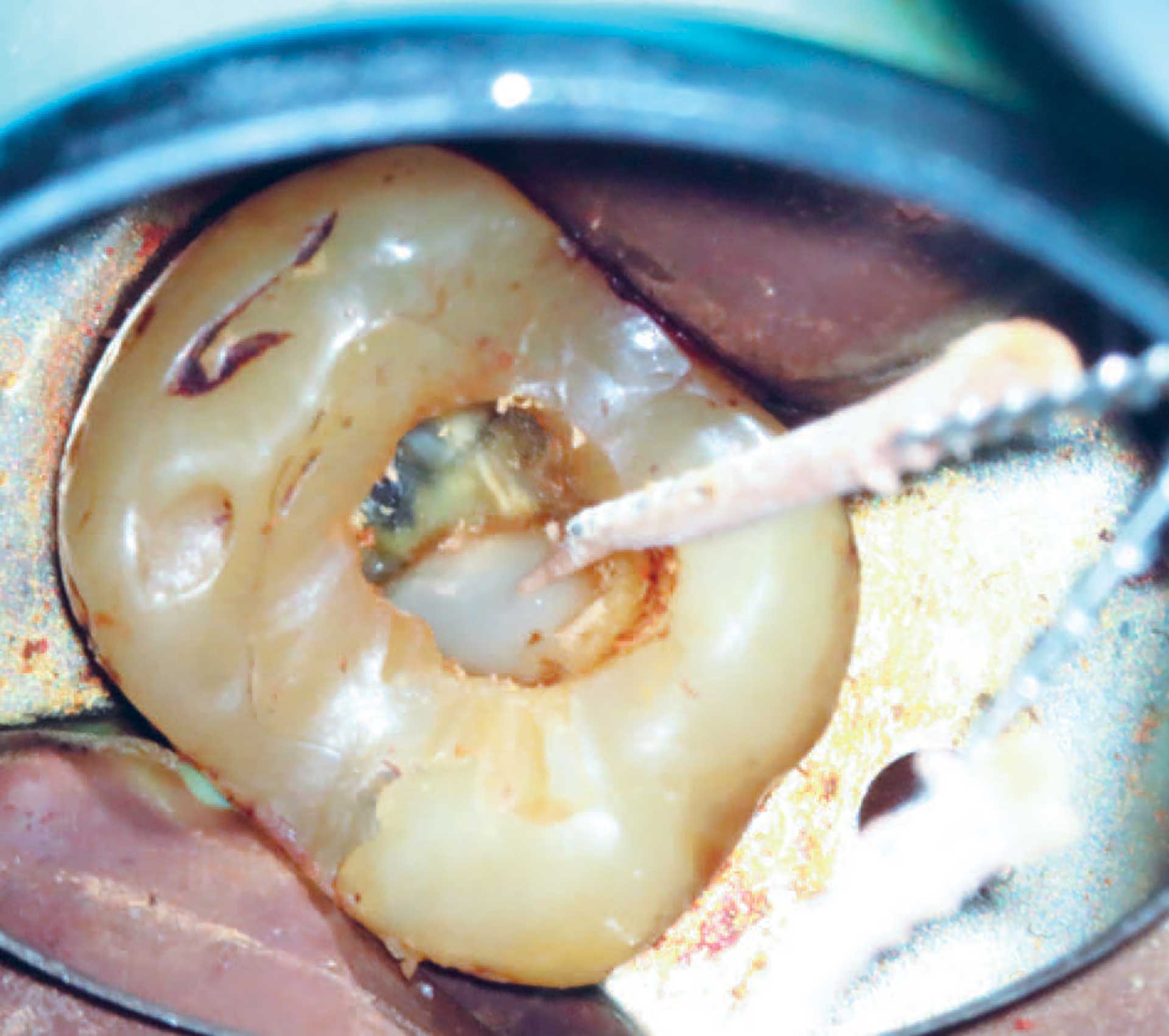
Figur 2 Rodfyldt tand og pus. Nødbehandling af rodfyldt overkæbemolar med akutte symptomer. Der ses spontan drænage umiddelbart efter fjernelse af rodfyldningen.
Et vigtigt led i den diagnostiske proces er at afklare den bagvedliggende årsag til den endodontiske tilstand. Caries er den mest almindelige årsag til endodontisk behandling [3], men frakturer eller infraktioner i tandsubstansen forekommer også hyppigt (figur 1). Indsivning af bakterier langs restaureringskanter og kemiske eller termiske skader efter tandbehandling kan ligeledes forårsage pulpale problemer [5]. Hvis værtsforsvaret ikke er i stand til at holde infektionen inden for roden, kan bakterier trænge ud i de periapikale væv og der forårsage et akut inflammatorisk respons, som typisk indebærer smerte og hævelse. Endodontisk nødbehandling kan også forekomme i rodfyldte tænder på grund af reinfektion (figur 2). De vigtigste årsager til endodontisk nødbehandling opregnes i tabel 1.
De vigtigste årsager til endodontisk nødbehandling er: |
|---|
Symptomgivende pulpitis som følge af caries; |
Tandfrakturer/infraktioner; |
Pulpaeksponering på grund af caries, iatrogen skade eller traume i en i øvrigt smertefri tand; |
Symptomgivende apikal parodontitis; |
Smerte under eller efter pulpektomi eller rodkanalbehandling; |
Opblussen efter udført rodkanalbehandling. |
Kliniske diagnostiske overvejelser
Akut smertebehandling afhænger af diagnosen, der stilles på baggrund af anamnese, klinisk undersøgelse og relevant røntgenundersøgelse. Det er dog vigtigt at udvise forsigtighed, når man fortolker de indsamlede informationer med henblik på en diagnose, da korrelationen til vævets faktiske tilstand sker på baggrund af indirekte metoder. Fx er der ingen af vores diagnostiske redskaber, der kan måle den inflammatoriske tilstand i pulpa [6]. Hvis resultaterne af den kliniske undersøgelse afviger fra det forventede, bør man være indstillet på at revurdere. Begynd med den generelle anamnese, den generelle helbredstilstand, den aktuelle tilstand (fx +/- feber) og medicinforbruget. Gå videre med den odontologiske anamnese. I forbindelse med nødbehandling bør man fokusere på smertens debut, varighed, hyppighed og variation over tid. Desuden smertens lokalisation, kvalitet og styrke samt hvorvidt der er forhold, der kan lette eller forværre smerterne. De tænder, der ser ud til at være de mest sandsynlige årsager til smerten, skal undersøges for pulpavitalitet.
Tandpine
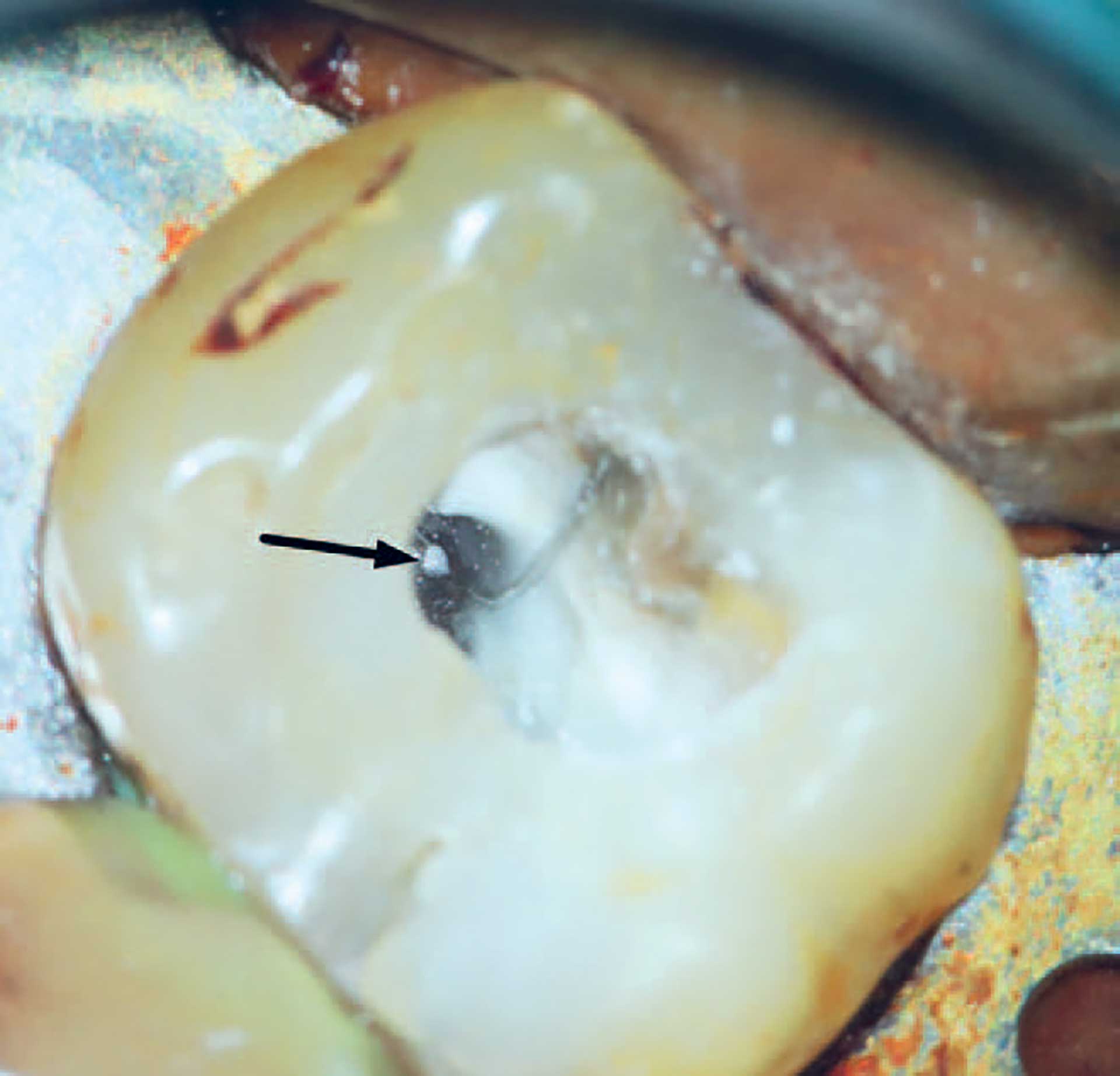
Figur 3 Infraktion ved rodkanalindgangen – et problem. Diagnostik af infraktion i en overkæbemolar. Når infraktionen har nået rodkanalindgangen (pilen peger på anden mesiofaciale kanal (MF2) er situationen kritisk, og det er et spørgsmål, om det er muligt at bringe rodkanalinfektionen under kontrol og dermed opnå en vellykket behandling.
Smerte i dentinen skyldes først og fremmest væskebevægelser i dentintubuli, som registreres af frie nerveender fra A-delta-fibre i tubuli [7]. Eksponeret dentin er fysiologisk smertefuld, og det er ikke givet, at der er sket sensibilisering af nerver. Dentinen er ubeskyttet, og smerte kan ofte fremkaldes med kulde eller luftspray. Smertefornemmelsen er skarp og kortvarig og kan mindskes eller helt forsvinde efter terapeutisk blokering af dentintubuli. Hvis patienten har haft smerte ved tygning, må man undersøge hver enkelt cuspis for forekomst af infraktioner. Hvis der fremkaldes skarp smerte efter tryk på en bestemt cuspis, kan det være tegn på en infraktion. Dette kan underbygges efter fjernelse af restaureringer. Direkte inspektion under anvendelse af forstørrelse og gennemlysning kan bidrage til at afsløre tilstedeværelse af en infraktion (figur 3).
Når dentinen eksponeres for orale bakterier og deres toksiner, udløser det et immunologisk respons i pulpa. Tandpine opstår især ved, at inflammatoriske mediatorer aktiverer umyeliniserede C-fibre i pulpa og fremkalder en murrende smerte. Hvis smerten i en bestemt tand fremkaldes af temperaturforandringer, kan det være tegn på inflammation i pulpavævet (6,8). Spontane smerteanfald og vedvarende smertefornemmelse efter provokationstest, især med varme, anses på empirisk grundlag for at være tegn på kraftig inflammation, men forholdet er ikke undersøgt i studier.
Når sensibilitetstest er problematisk
I situationer med pulpaobliteration og/eller omfattende restaurering er pålideligheden af en pulpatest ikke god, især ikke ved manglende respons. Kuldetest kan stadig være et pålideligt og relevant diagnostisk hjælpemiddel på tænder med fuldkroner, især hvis tænderne har symptomgivende pulpitis [9]. I den forbindelse er det for nylig blevet påvist, at elektrisk pulpatest ikke kan skelne mellem reversibel og irreversibel pulpitis [10]. Man kan overveje en mekanisk test som fx boring med et lille bor ved høj hastighed uden bedøvelse, hvis man har mistanke om nekrose i en tand med fuldkrone. I flerrodede tænder kan der være forskellige reaktioner i forskellige dele af tanden, og det kan give modstridende resultater ved klinisk undersøgelse for pulpasensibilitet.
Når en nekrotisk tand giver symptomer
I tilfælde af irreversibel inflammation/pulpitis vil tilstanden ende med pulpanekrose, som giver bakterier mulighed for at kolonisere rodkanalsystemet [11]. Der opstår så et inflammatorisk respons i de parodontale væv omkring foramen apicale, der beskytter personen mod spredning af infektionen til alveoleknoglen: parodontitis apicalis. Når de parodontale væv undersøges ved palpation af processus alveolaris ud for apex, kan der registreres smerte og undertiden også hævelse (figur 4).
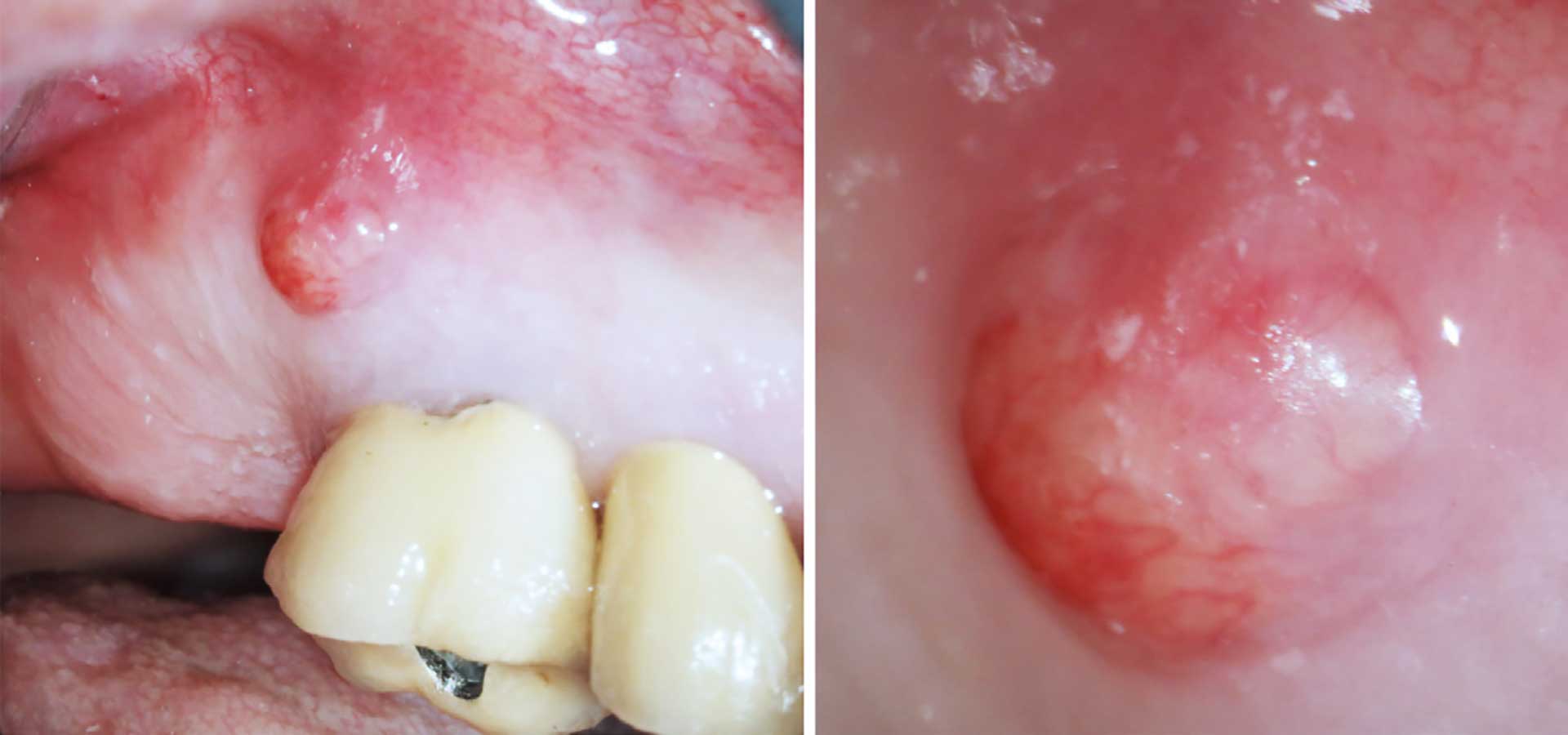
Figur 4 Den akutte apikale absces. Patient med akut apikal absces (føniksabsces) i overkæbemolar. Forhistorien er en hurtigt indsættende smerte i det apikale område med hævelse og pus, som her er tæt på at nå ud i mundhulen. Det meget blege område omkring tænderne skyldes, at området er blevet bedøvet.
Ved omhyggelig parodontal undersøgelse kan man finde lokale dybe pocher, der kan være tegn på rodfraktur eller fistel med drænage fra en apikal parodontitis. Supplerende undersøgelse af fistlen kan udføres i form af »fistulografi«, hvor man anbringer en guttaperkapoint i fistlen og derefter foretager røntgenoptagelse. Ideelt set vil optagelsen bekræfte, at den pågældende tand er årsag til sygdommen, men undertiden får man uventede resultater (figur 5).
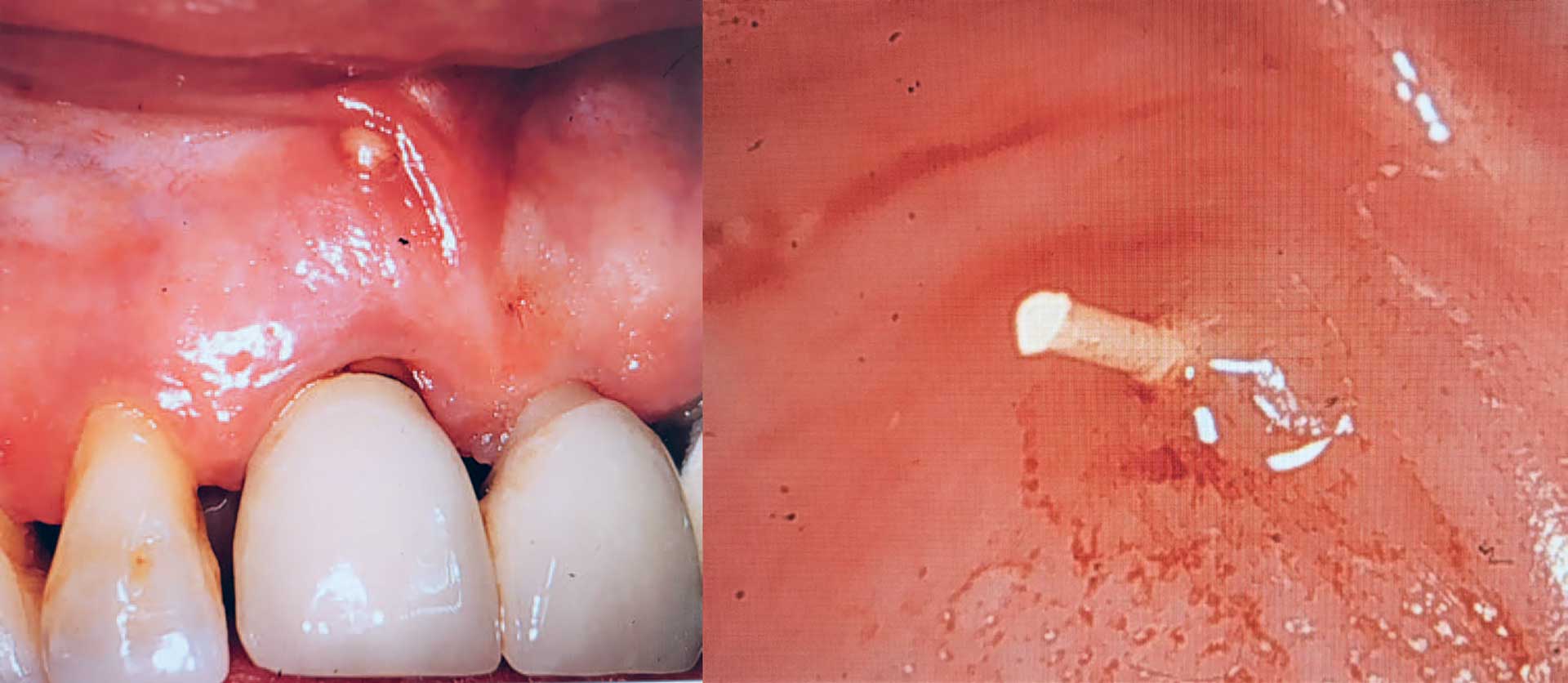
Figur 5 Diagnostik af fistel. Der ses fistel i det apikale område ved 11, og man kunne forvente, at årsagen skulle findes i tandens støttevæv. Sensibilitetstest kunne ikke med sikkerhed gennemføres på grund af den protetiske konstruktion. En guttaperkapoint blev ført ind i fistlen. Fistulografien tydede på en radiolucent cystisk læsion. Efterfølgende blev tilstanden histologisk diagnosticeret som en nasopalatinal cyste.
Efter det akutte stadie, eventuelt inden der dannes fistel, bliver tanden øm ved tygning og afbidning på grund af de sensibiliserede nociceptorer, der findes i de parodontale væv. Endvidere kan den periapikale absces skubbe til tanden, så den føles »for høj« og hypermobil.
Radiologisk undersøgelse
Røntgenoptagelser er uundværlige diagnostiske hjælpemidler. I forbindelse med nødbehandling bør bitewings og periapikale enorale optagelser overvejes. Bitewingoptagelser er mest gavnlige, hvis den tentative diagnose er pulpitis. Opmærksomheden skal i så fald rettes mod forekomst af caries, fyldningsdefekter eller -spalter, profunde restaureringer nær pulpa, strukturændringer i parodontalligamentet og periradikulære knoglelæsioner. I det akutte stadie vanskeliggøres vurderingen af det periapikale knoglevæv af, at demineralisering af knoglen tager tid og derfor endnu ikke kan erkendes, og i andre tilfælde kan det periapikale knoglevæv fremtræde radioopakt (figur 6). I tvivlstilfælde kan CBCT overvejes.
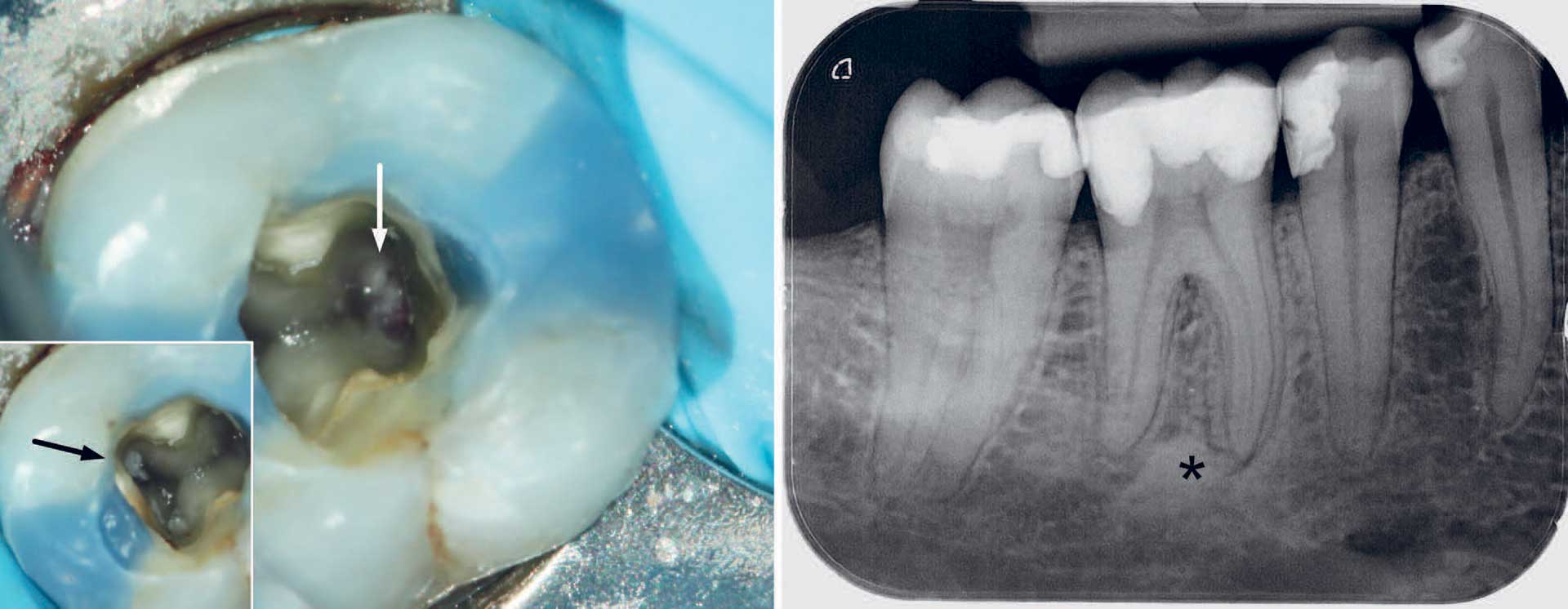
Figur 6 Radioopak læsion og smerte. Der er foretaget akut oplukning/pulpotomi på en underkæbemolar. Patient har haft stærke smerter, der bredte sig op til øreregionen. Pulpa reagerer ved sensitivitetstest. Den kliniske pulpadiagnose er irreversibel pulpitis. Røntgenoptagelse viser en radioopak læsion apikalt (*), og den periapikale diagnose angives som kondenserende osteitis/periapikal osteosclerose. Efter analgesi og fjernelse af kronepulpa opnås hæmostase i det radikulære pulpavæv (pil), og tanden kan restaureres midlertidigt. Ved den distale kanalindgang ses et muligt nekrotisk område (hvid pil) med potentiel tilstedeværelse af infektion. Billedet tyder på, at en radioopak læsion også kan være forbundet med en bakterielt induceret inflammatorisk reaktion i det periapikale knoglevæv.
Overvej at »gøre ingenting«
I situationer, hvor pulpa ikke er eksponeret, og smerte kun optræder som hypersensitivitet og/eller som kortvarige reaktioner på en ekstern stimulus, kan den bedste behandling udmærket være kunsten at »gøre ingenting«. Der kan være tale om subjektive symptomer efter restaurativ terapi, der udløses af bratte temperaturændringer eller tygning, måske i kombination med hård okklusion.
Behandlingsprincipper
Et flowdiagram over den diagnostiske proces og behandlingsmulighederne i forbindelse med nødbehandling ses i figur 7, og nogle af de forekommende dilemmaer diskuteres nedenfor.
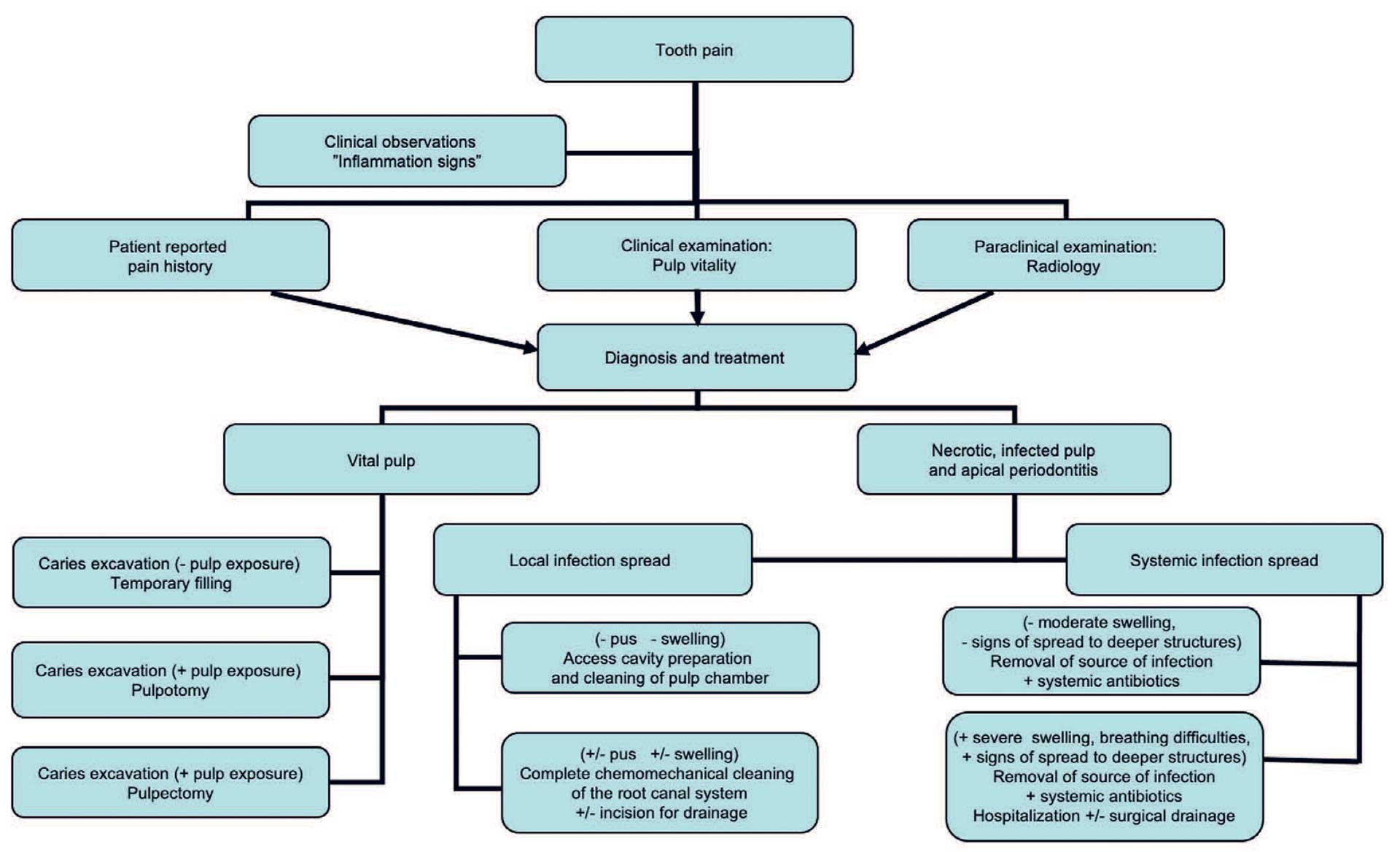
Figur 7 Emergency diagnostics and treatment. Flowdiagram over den diagnostiske proces og efterfølgende behandlingskoncepter i forbindelse med nødbehandlingspatienter (19; gengives med tilladelse fra Wiley Blackwell).
Irreversibel pulpitis
Hvis inflammationen i pulpa diagnosticeres som irreversibel, er første trin i nødbehandlingen at eksponere pulpa. Hvis tanden har caries, skal al carieret dentin fjernes non-selektivt. Behandlingsvalget påvirkes ofte af tidsnød. Pulpektomi med fuldstændig udrensning af rodkanalerne giver med høj sandsynlighed smertelindring [12][13][14]. Hvis der kun er begrænset tid til rådighed, kan man udføre pulpotomi uden at trænge ned i rodkanalerne (figur 6) og lægge en midlertidig fyldning, og denne behandling, der kan gennemføres uden kofferdamanlæg, har også gode chancer for at lindre smerterne [15]. Behandlingen er en midlertidig foranstaltning, indtil der er tid til at gennemføre en pulpektomi. Patienten skal forberedes på, at der kan være postoperativ ømhed eller let smerte fra området de første dage efter indgrebet.
Symptomgivende apikal parodontitis
Hvis der ikke er tid til en fuldstændig udrensning og desinfektion af rodkanalen under aseptiske betingelser, kan man foretage oplukning, udrense det inficerede pulpakammer og eksponere kanalindgangene, skylle med natriumhypoklorit og lægge en midlertidig fyldning [16][17]. Dette indgreb kan ligeledes foretages uden brug af kofferdam. Det bør dog understreges, at der er tale om et indgreb i inficeret væv, og behandlingen kan ikke anbefales, hvis der er pus eller hævelse, hvor konventionel kanalbehandling med minimum færdiggørelse af mekanisk udrensning bør tilbydes. Generelt aftales tid til endelig behandling hurtigst muligt for at undgå smerterecidiv og spredning af infektionen.
Drænage af pus igennem tanden
Hvis den periapikale sygdomsproces er purulent, foretages typisk drænage gennem rodkanalen, hvilket giver hurtig smertelindring. Hvis der ikke kommer pusafløb under instrumenteringen trods fjernelse af så meget inficeret væv som muligt, kan man skaffe drænage ved hjælp af en håndfil (størrelse 10–15), som føres igennem den apikale forsnævring, men uden at foramen apicale overinstrumenteres. Ved rodfyldte tænder kan fjernelse af guttaperka ofte føre til omgående drænage (figur 2). Tanden bør aldrig lades åben mellem seancerne [18], men skal efter anbringelse af calciumhydroxid forsegles med en bakterietæt midlertidig fyldning af sufficient tykkelse [19]. Ved næste seance har denne initiale fjernelse af infektion ofte standset pusdannelsen.
Akut apikal absces
Den klassiske måde at skaffe drænage på er gennem incision. Det optimale tidspunkt for incision af en absces siges ofte at være ‘når den føles blød og fluktuerende’, dvs. når pusset befinder sig i submucosa, i modsætning til en mere diffus volumenforøgelse eller en hård hævelse, som tyder på, at pusset stadig befinder sig under periost, som er begyndt at hæve sig. Beslutningen om at incidere eller lade være beror på en klinisk vurdering og på operatørens erfaring. Det anbefales at overvåge symptomudviklingen nøje, at incidere, når det er muligt, og at afstå fra at ordinere antibiotikum, medmindre der ses systemisk spredning af infektionen [20].
Antibiotika
Endodontiske infektioner med eller uden symptomer er polymikrobielle og kan involvere Gram-positive, Gram-negative, fakultativt anaerobe og strengt anaerobe bakterier og sågar også svampe, arkebakterier og virus [21]. De fleste endodontiske infektioner kan behandles med succes gennem lokal operativ behandling, uden at der er behov for antibiotikum. Antibiotikumbehandling må aldrig stå alene som behandling af odontogene smerter eller endodontisk infektion og må i særdeleshed aldrig anvendes i forbindelse med irreversibel pulpitis [22]. Systemiske antibiotika har kun ringe eller slet ingen effekt på smerte af endodontisk oprindelse [23][24][25]. Supplerende systemisk antibiotikumbehandling er indiceret i kombination med endodontisk behandling, hvis en patient har en akut apikal absces med systemisk påvirkning (lokaliserede fluktuerende hævelser, forhøjet legemstemperatur > 38° C, utilpashed, lymfadenopati, trismus), eller hvis patienten er medicinsk kompromitteret. Antibiotikumbehandling er ligeledes indiceret, hvis der er tegn på progressiv infektion (hurtigt indsættende alvorlig infektion < 24 timer, cellulitis eller spredning af infektion, osteomyelitis). Henvisning til hospitalsafdeling eller praktiserende kæbekirurg kan være påkrævet. Systemisk antibiotikumbehandling er indiceret ved replantation af eksartikulerede permanente tænder, og når bløddelstraumer kræver behandling (fx suturering, debridering). Beta-lactam antibiotika (penicillin V til raske (friske) og amoxicillin til medicinsk kompromitterede patienter) er førstevalg ved behandling af endodontiske infektioner. Hvis behandling med beta-lactam antibiotika viser sig at være ineffektiv, kan kombinationer af penicillin V med metronidazol eller amoxicillin med clavulansyre anbefales. I tilfælde af penicillinallergi kan clindamycin, claritromycin eller azitromycin anvendes. Når symptomerne er klinget af, og der ses klinisk heling, bør antibiotikumbehandlingen indstilles. Ofte vil 3-7 dage være tilstrækkelig til at bringe infektionen under kontrol. Som led i en generel ansvarlig omgang med antibiotika bør antibiotika kun udskrives til 3-5 dage, og kuren bør kun forlænges, hvis det efter klinisk revurdering af patienten forekommer indiceret [26].
Analgetika
Analgetika er som regel effektive, men hvis der stadig er stærke smerter efter en nødbehandling, bør patienten rådes til at bestille en ny tid. Den bedste smertelindring opnås naturligvis ved sufficient behandling efter en korrekt diagnose. Analgetika anvendes enten som supplement til behandlingen eller i tilfælde, hvor akut behandling ikke er mulig. Der er to hovedgrupper af perorale analgetika, som anvendes til smertelindring: non-opioide og opioide [27]. Gruppen af non-opioide omfatter non-steroide anti-inflammatoriske medikamenter (NSAIDs) og acetaminofen/paracetamol. Eksempler på NSAIDs er aspirin, naproxen og ibuprofen, og disse præparater er yderst effektive over for inflammatorisk smerte, fordi deres perifere virkning består i at reducere inflammationen i det smertende område. Acetaminofen/paracetamol virker derimod centralt ved at blokere smertesignalerne i centralnervesystemet [28]. Fordi de to typer af non-opioide stoffer har så forskellige virkningsmekanismer, er en kombination af dem meget effektiv mod odontogene smerter og derfor det anbefalede førstevalg. NSAIDs har gastrointestinale og renale bivirkninger, især ved længerevarende brug, og de skal derfor anvendes med omtanke og selvfølgelig kun, når der virkelig er brug for dem. I den forbindelse må det nævnes, at paracetamol også har begrænsninger, der måske i virkeligheden kan udgøre et større problem end NSAIDs. Paracetamol har et snævert terapeutisk spektrum, og overdosering er farlig på grund af risiko for leverskade. Opioider er stærke og effektive analgetika, men har alvorlige bivirkninger og bør kun ordineres i tilfælde med så stærke smerter, at NSAIDs og acetaminofen/paracetamol viser sig ikke at hjælpe. Opioider bruges ofte i kombination med acetaminofen/ paracetamol eller NSAIDs. Der kan opstå indikation for anvendelse af opioider alene, men dette tiltag må kun sættes i værk efter grundige overvejelser. De anbefalede doseringer for de mest almindeligt anvendte analgetika kan ses i Tabel 2.
|
Ibuprofen: Dosisinterval: 200-800 mg |
Oftest 400-600 mg hver sjette time |
800 mg har meget høj analgetisk virkning, men bør kun ordineres, hvis effekten opvejer de mulige bivirkninger. |
|
|
Acetaminofen/ paracetamol: |
Dosisinterval: 500-1000 mg |
Oftest 1000 mg hver fjerde til sjette time (maksimaldosis pr. dag 4000 mg) |
|
|
Opioider: Typisk som supplement til acetaminofen/paracetamol eller NSAID-præparater. |
Dosisinterval: kodein 8-30 mg |
Almindelige kombinationer er 500 mg Acetaminofen/paracetamol med kodein i intervallet 8-30mg. |
|
Konklusioner
Man skal ikke foretage nødbehandling, hvis man ikke har en diagnose. I akutte situationer vil behandlingen ofte fokusere på smertelindring og eventuelt infektionskontrol. Paracetamol er et passende analgetikum ved lette til moderate smerter. Hvis der er begrænset tid til rådighed, kan man nøjes med en oplukning, også i tilfælde med nekrose, men kun hvis der ikke er hævelse eller pus. Antibiotikum skal kun ordineres, hvis der er systemisk påvirkning, og kun i kombination med endodontisk behandling.
Litteratur
Wigsten E, Jonasson P, EndoReCo et al. Indications for root canal treatment in a Swedish county dental service: patient- and tooth-specific characteristics. Int Endod J. 2019;52:158-68.
Kassebaum NJ, Bernabé E, Dahiya M et al. Global burden of untreated caries: a systematic review and metaregression. J Dent Res. 2015;94:650-8.
Bjørndal L, Laustsen MH, Reit C. Root canal treatment in Denmark is most often carried out in carious vital molar teeth and retreatments are rare. Int Endod J. 2006;39:785–90.
Berg JO. Praktisk endodonti. Stockholm: Förlagshuset Gothia, 1998;7-19.
Abbott PV. Present status and future directions: Managing endodontic emergencies.Int Endod J. 2021;27 doi: 10.1111/iej.13678. [Online ahead of print].
Mejàre IA, Axelsson S, Davidson T et al. Diagnosis of the condition of the dental pulp: a systematic review. Int Endod J 2012;45:597–613.
Dummer PM, Hicks R, Huws D. Clinical signs and symptoms in pulp disease. Int Endod J 1980; 13:27–35.
Närhi M, Yamamoto H, Ngassapa D. Function of intradental nociceptors in normal and inflamed teeth. In: Shimono M, Maeda T, Suda H et al., eds. Dentine/Pulp Complex. Tokyo: Quintessence, 1996:136–40.
Hazard ML, Wicker C, Qian F et al. Accuracy of cold sensibility testing on teeth with full-coverage restorations: a clinical study. Int Endod J. 2021;54:1008-15.
Sui H, Lv Y, Xiao M et al. Relationship between the difference in electric pulp test values and the diagnostic type of pulpitis. BMC Oral Health. 2021;21:339.
Bjørndal L, Ricucci D. Pulp inflammation: From the reversible inflammation to pulp necrosis during caries progression. In: Goldberg M (ed.). The dental pulp biology, pathology, and regenerative therapies. Berlin Heidelberg: Springer-Verlag, 2014;125-39.
Asgary S, Eghbal MJ. A clinical trial of pulpotomy vs. root canal therapy of mature molars. J Dent Res. 2010;89:1080–5.
Oguntebi BR, DeSchepper EJ, Taylor TS et al. Postoperative pain incidence related to the type of emergency treatment of symptomatic pulpitis. Oral Surg Oral Med Oral Pathol. 1992;73:479–83.
Bjerkén E, Wennberg A, Tronstad L. Endodontisk akutbehandling. Tandläkartidningen 1980;72:314–19.
Hasselgren G, Reit C. Emergency pulpotomy: pain relieving effect with and without the use of sedative dressings. J Endod. 1989;15:254–6.
Molander A, Nilsson A, Reit C. Effekter av endodontisk akutbehandling. Tandläkartidningen. 2004;96:48–54.
Wolf E, Dragicevic M, Fuhrmann M. Alleviation of acute dental pain from localised apical periodontitis: A prospective randomised study comparing two emergency treatment procedures. J Oral Rehabil. 2019;46:120-6.
Tjäderhane LS, Pajari UH, Ahola RH et al. Leaving the pulp chamber open for drainage has no effect on the complications of root canal therapy. Int Endod J. 1995;28:82–5.
Laustsen MH, Larsen T, Reit C et al. Bakterietætheden af temporære endodontiske fyldningsmaterialer. En klinisk og mikrobiologisk undersøgelse. Tandlægebladet. 2004;108:888–94.
Jonasson P, Pigg M, Bjørndal L. Endodontic emergencies. In: Bjørndal L, Kirkevang LL, Whitworth J, eds. Textbook of endodontlogy, 3rd ed. Oxford, UK: Wiley Blackwell, 2018;171-84.
Siqueira JF Jr, Rôças IN. Present status and future directions: Microbiology of endodontic infections. Int Endod J. 2021 doi:10.1111/iej.13677. [Online ahead of print].
Keenan JV, Farman AG, Fedorowicz Z et al. Antibiotic use for irreversible pulpitis. Cochrane Database Syst Rev. 2005;2:CD004969.
Agnihotry A, Thompson W, Fedorowicz Z et al. Antibiotic use for irreversible pulpitis. Cochrane Database Syst Rev. 2019;5:CD004969.
Cope AL, Francis N, Wood F et al. Systemic antibiotics for symptomatic apical periodontitis and acute apical abscess in adults. Cochrane Database Syst Rev. 2018;9:CD010136.
Milani AS, Froughreyhani M, Taghiloo H et al. The effect of antibiotic use on endodontic post-operative pain and flare-up rate: a systematic review with meta-analysis. Evid Based Dent 2022 Feb 11. [Epub ahead of print]. Erratum in: Evid Based Dent. 2022;23:47.
Segura-Egea JJ, Gould K, Şen BH et al. European Society of Endodontology position statement: the use of antibiotics in endodontics. Int Endod J. 2018;51:20-5.
Hargreaves K, Abbott PV. Drugs for pain management in dentistry. Aust Dent J. 2005;50:S14-22.
American Dental Association. Oral analgesics for acute dental pain. (Set 2022 august). Tilgængelig fra: URL: https://www.ada.org/resources/research/science-and-research-institute/oral-health-topics/oral-analgesics-for-acute-dental-pain
English summary
Emergency treatment
Nor Tannlegeforen Tid. 2023; 133: 38-45.
Pathological changes originating from the pulp or periradicular tissue is a common cause for emergency visits to dental clinics. Having a good knowledge of diagnostics and differential diagnostics is of crucial importance for adequate emergency care. Of great importance for the diagnosis is a weighted assessment of the anamnesis, the clinical examination and the required X-ray examination. Without diagnosis, no invasive procedures should be performed. The treatment in the acute situation may in many cases be focused on pain relief and possible infection control. Suitable analgesics for mild to moderate pain is paracetamol. If there is an inflammatory component, non-steroidal anti-inflammatory drugs (NSAIDs) should be used as an alternative or as a supplement. In case of severe pain or if sufficient pain relief is not achieved, supplementation with opioids is recommended. For infection control, incision of any swelling, trepanation of the crown and drainage through the root canals or extraction should be considered in the first instance. The indication for antibiotics is limited to when the general condition is affected or if the infection is spreading. In cases where antibiotic treatment is considered, penicillin V (clindamycin when PcV allergy) is a first-line drug.
Korrespondeforfatter: Lars Bjørndal, E-mail: labj@sund.ku.dk
Aksepteret til publikasjon 6. august 2022
Artikkelen er fagfellevurdert
Bjørndal L, Poulsen H, Ragnarsson MF, Jonasson P. Nødbehandling. Nor Tannlegeforen Tid. 2023; 133: 38-45.
Emneord: Dental Pulp; Endodontics; Emergency treatment; Pulpectomy; Pulpotomy
