Komplikasjoner etter kjevebrudd behandlet ved Haukeland universitets-sjukehus 2015–2020
Hovedbudskap
Komplikasjoner etter kjevebrudd forekommer hyppig.
Infeksjoner, sensibilitetsendringer og subjektive bittforandringer er de vanligst rapporterte komplikasjonene.
Brudd i tannbærende deler av underkjeven er forbundet med høy risiko for postoperativ infeksjon.
Kjevebrudd er en relativt vanlig skade særlig etter voldshendelser og fall. De fleste kjevebrudd krever operativ behandling. Denne studien belyser forekomsten av komplikasjoner etter behandling av kjevebrudd ved Haukeland universitetssjukehus i perioden 2015 til 2020. Årsakene til kjevebrudd på Vestlandet har vært relativt uendret de siste 30 år. En betydelig andel av pasientene som ble behandlet i tidsperioden opplevde komplikasjoner knyttet til skaden eller behandlingen. Dette er sammenfallende med internasjonal litteratur. I materialet representerte kvinner et klart mindretall av pasientene, men anga noe høyere forekomst av nevrosensoriske forandringer etter behandling sammenlignet med menn. Selvrapportert endring i sambitt er hyppigere oppgitt etter kondylfrakturer, men sannsynligheten for komplikasjoner er størst om man blir utsatt for vold mot tannbærende deler av underkjeven. Pasienter med flere brudd i tannbærende deler av underkjeven har generelt høy risiko for å utvikle postoperativ infeksjon.
Kjevebrudd kan oppstå av ulike årsaker, og vold har i nordiske land historisk sett vært den vanligste skademekanismen [1], men også fall- og trafikkulykker er kjente bidragsytere til kjevekirurgisk intervensjon [2] [3] [4]. Alkoholkonsum er ofte assosiert med ansiktstraumer uavhengig av skademekanismen [5] [6]. De vanligste bruddskadene i ansiktet er nesebrudd, etterfulgt av mandibula- og zygomafrakturer [7]. Forekomsten av komplikasjoner varierer, men brudd i tannbærende del av underkjeven er tradisjonelt forbundet med en høyere risiko for infeksjon sammenlignet med øvrige bruddskader i ansiktet [8]. Endringer i sensorikk, sambitt eller posttraumatisk og postoperativ smerte kan forekomme i varierende grad, avhengig av både skadens omfang og utført behandling. Målet med denne retrospektive studien var å registrere forekomst av komplikasjoner etter behandling av kjevebrudd ved Haukeland universitetssjukehus i perioden 2015-2020, samt registrere karakteristika for disse pasientene og årsakene til kjevebrudd.
Materiale og metode
Inklusjonskriterier
Totalt 161 pasienter behandlet for kjevebrudd ved Kjevekirurgisk avdeling, Haukeland universitetssjukehus ble inkludert i studien. Pasientene ble identifisert gjennom søk i operasjonsplanleggingprogrammet Orbit (Evry Healthcare Systems AB, Kristianstad, Sverige) filtrert på Kjevekirurgisk avdeling. Frakturer i orbita, zygoma og nese, samt skader behandlet i lokalanestesi ble ekskludert fra studien. Pasienter innlagt ved andre sykehusavdelinger, eksempelvis multitraumepasienter ble også ekskludert. Studien er meldt og godkjent som et kvalitetssikringsprosjekt av personvernombudet for Helse Bergen og det var ikke behov for søknad til regional etisk komite.
Registrerte variabler
Manuell registrering av forhåndsdefinerte variabler ble utført for samtlige inkluderte pasienter fra sykehusets pasientjournal DIPS. Følgende variabler ble registrert: Kjønn, alder, traumemekanisme, generell helsetilstand definert gjennom ASA-klassifisering [9], røykevaner, frakturlokalisasjon, forekomst av postoperativ infeksjon, lokalisasjon av eventuell infeksjon, selvrapportert sensibilitetsutfall etter behandling, selvrapportert følelse av endring i sambitt etter behandling, og selvrapporterte smerter på skadestedet minst 6 måneder postoperativt.
Statistikk
Rådata ble registrert i Microsoft Excel (Microsoft, Redmond, WA, USA), og deretter eksportert til SPSS versjon 25 (IBM, Armonk, NY, USA). Ulike parametre ble sammenlignet med en tosidig Fisher’s exact test, der p-verdier <0.05 ble regnet som statistisk signifikant.
Resultater
Pasientkarakteristika
Menn var klart overrepresentert og av totalt 161 pasienter var 130 menn (81 %). Aldersgruppen 20-29 hadde den høyeste forekomsten av kjevebrudd (29 %), etterfulgt av aldersgruppen 30-39 (20 %) og aldersgruppen <20 år (17 %) (Figur 1). I materialet sett under ett var fall den hyppigste årsaken til skadene (42 %) etterfulgt av vold (35 %). Her var det imidlertid klare kjønnsforskjeller. For kvinner var fall en klart hyppigere årsak enn vold (25:1), mens for menn var vold hyppigste årsak (Figur 2). Her var forholdstallet mellom vold og fall betydelig lavere (1,3:1). Flertallet av pasientene hadde få underliggende sykdommer og totalt 79 % ble registrert i ASA-kategori 1 eller 2 (Tabell 1).
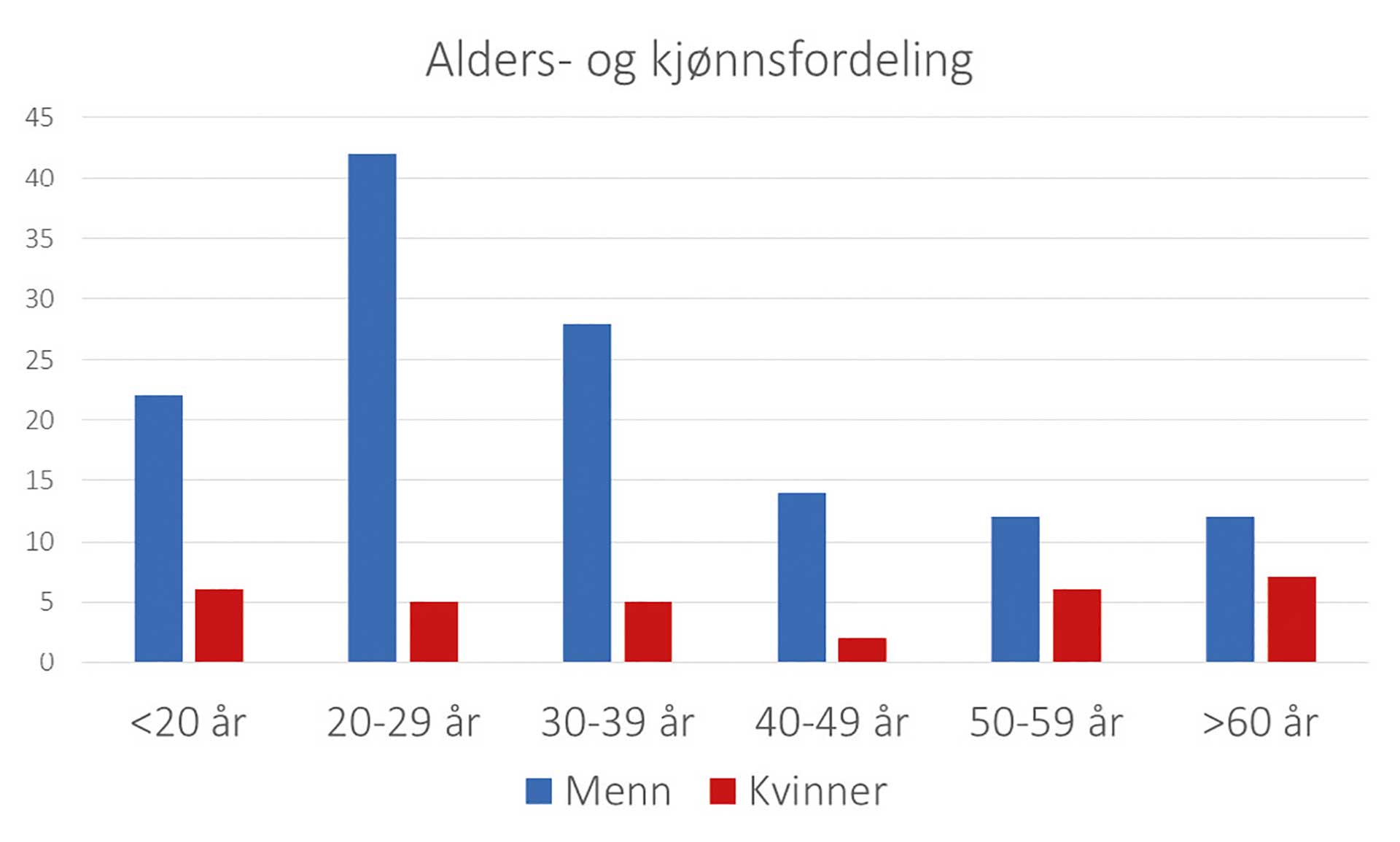
Figur 1. Antall menn og kvinner operert for kjevebrudd fordelt på alder.
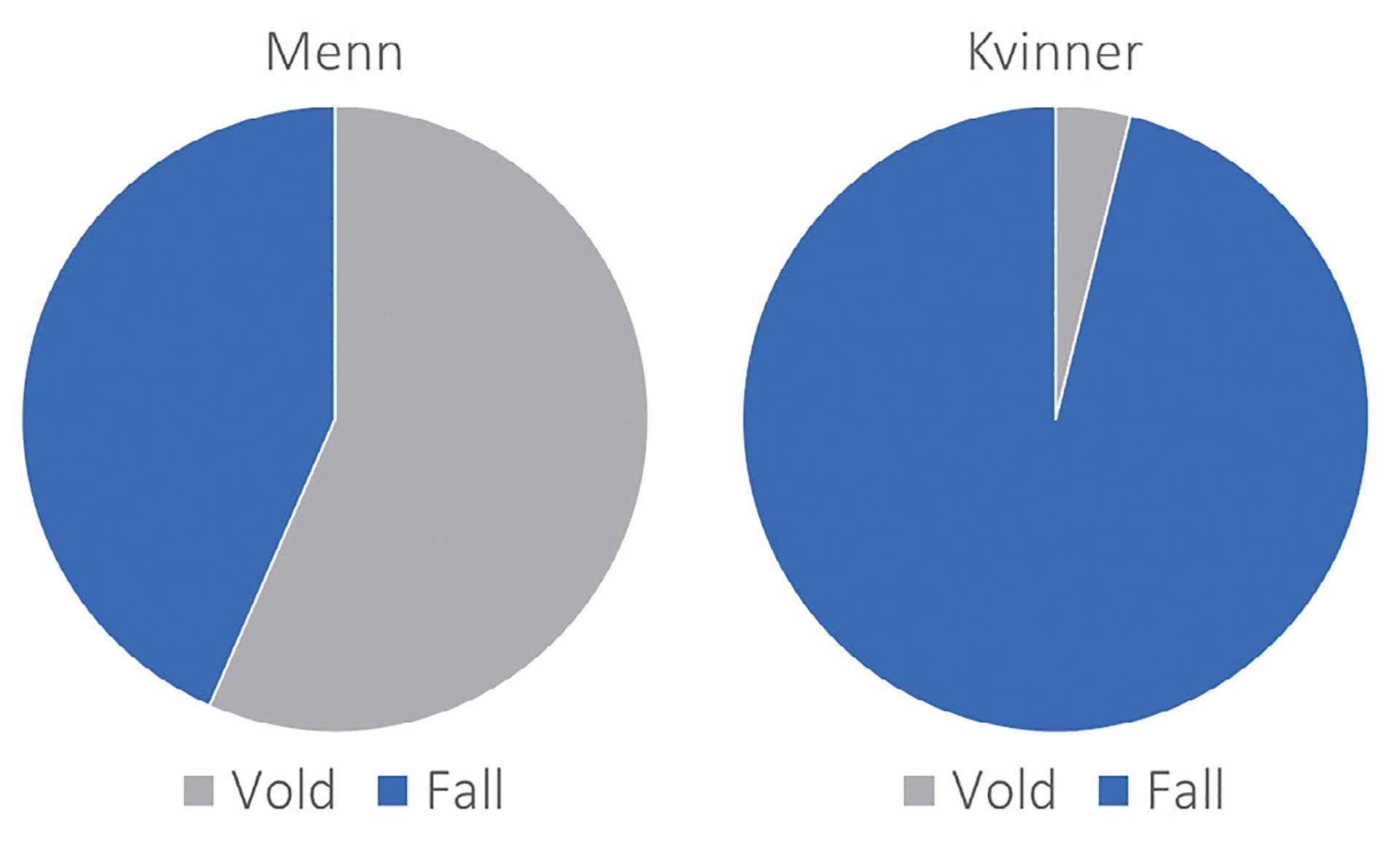
Figur 2. Fordeling av vold- og fallskader for menn og kvinner.
Infeksjon |
Bittavvik |
Sensibilitets- |
Smerter etter 6 mnd |
|
|---|---|---|---|---|
Menn |
27 |
35 |
24 |
5 |
Kvinner |
3 |
13 |
7 |
2 |
ASA 1 |
10 |
24 |
16 |
4 |
ASA 2 |
14 |
16 |
11 |
2 |
<30 år |
14 |
22 |
11 |
4 |
>30 år |
16 |
26 |
20 |
3 |
Vold |
17 |
18 |
9 |
4 |
Fall |
7 |
17 |
14 |
2 |
Maxilla |
0 |
4 |
2 |
0 |
Mandibula |
30 |
43 |
27 |
7 |
Kondyl |
1 |
14 |
3 |
2 |
Tannbærende |
14 |
11 |
10 |
3 |
Infeksjoner
Den totale forekomsten av postoperativ infeksjon var 18,6 %, henholdsvis 20,8 % for menn og 9,7 % for kvinner. Denne kjønnsforskjellen var ikke statistisk signifikant (p=0.2). For isolerte mandibulafrakturer var infeksjonsraten 22,2 % (n=135), mens infeksjonsraten for isolerte maksillefrakturer var 0 % (n=23, p<0.01). Frakturer kun i tannbærende deler av mandibula hadde en infeksjonsrate på 25,5 % (n=55), mens frakturer kun i ikke-tannbærende deler av mandibula hadde en infeksjonsrate på 3,1 % (n=32, p<0.01). Den høyeste forekomsten av infeksjon var for pasienter med flere mandibulafrakturer. Her var infeksjonsraten 31,3 % (n=48). Det var imidlertid ikke statistisk signifikant forskjell i infeksjonsraten for pasienter med flere mandibulafrakturer sammenlignet med pasienter som kun hadde en mandibulafraktur (p=0.08). For pasienter som utviklet infeksjon etter flere mandibulafrakturer var symfyse/parasymfyseområdet det vanligste stedet etterfulgt av angulusområdet. Kondylområdet var også her minst utsatt for postoperativ infeksjon. I forhold til skademekanisme var forekomsten av postoperativ infeksjon høyere blant pasienter utsatt for vold enn pasienter skadet grunnet fall. Forekomsten av infeksjon etter vold var 29,8 % (n=57) og 10,3 % etter fall (n=68, p<0.01). Røykere hadde noe høyere forekomst av infeksjon (25,7 %, n=35) sammenlignet med ikke-røykere (16,7 %, n=126), men denne forskjellen var ikke statistisk signifikant. Det var heller ingen signifikante korrelasjoner mellom alder og ASA klassifisering og postoperativ infeksjon.
Bittforandringer
Den vanligste komplikasjonen etter kjevebrudd hos både menn og kvinner var selvrapporterte endringer i sambitt. Total rapporterte 29,8 % av pasientene en viss endring i sambitt etter behandling. Det var noe høyere forekomst hos kvinner (42 %) enn menn (27 %), (p=0.13). Endringer i sambitt var også mer vanlig etter mandibulafrakturer (32%) sammenlignet med maksillefrakturer (17%), men heller ikke her var forskjellen statistisk signifikant. Det var imidlertid et signifikant høyere antall som opplevde endringer i sambitt etter behandling av kondylfrakturer sammenlignet med behandling av frakturer i tannbærende deler av mandibula (p=0.02). Det var ingen signifikante korrelasjoner mellom traumemekanisme, alder, røykevaner, ASA klassifisering og selvrapporterte bittforandringer.
Sensibilitetsforandringer
Det var totalt 19,3% av pasientene som rapporterte om sensibilitetsforandringer etter behandling. Her ble det ikke registrert forekomst av sensibilitetsforandringer før behandling da dette var rapportert i varierende grad i pasientenes journal. Også her var det noe høyere forekomst hos kvinner (22,6%) sammenlignet med menn (18,5%), (p=0.62). Det var høyere forekomst av sensibilitetsforandringer etter mandibulafrakturer (20%) sammenlignet med maksillefrakturer (8,7%), men heller ikke dette var statistisk signifikant (p=0.25). Det var ingen signifikante korrelasjoner mellom traumemekanisme, alder, røykevaner, ASA klassifisering og rapporterte sensibilitetsforandringer.
Smerter
Forekomsten av smerter registrert minst 6 måneder etter operasjon var på totalt 4,3%. Forekomsten var som for bittforandringer og sensibilitetsforandringer noe høyere for kvinner, med totalt 6,5% selvrapportert smerte sammenlignet med 3,8% hos menn. Denne kjønnsforskjellen var imidlertid ikke statistisk signifikant (p=0.62). Det var heller ingen signifikante korrelasjoner mellom frakturlokalisasjon, traumemekanisme, alder, røykevaner, ASA klassifisering og postoperativ smerte.
Diskusjon
I denne retrospektive studien er det evaluert forekomst av komplikasjoner etter behandling av kjevebrudd ved Haukeland universitetssjukehus i perioden 2015-2020, samt registrert karakteristika for disse pasientene og årsakene til kjevebrudd. Komplikasjoner etter behandling var relativt hyppig forekommende, og subjektive endringer i sambitt samt infeksjon i tannbærende del av underkjeven var vanligst.
Pasientkarakteristika
Det var en klar overvekt av menn, som utgjorde 81% av pasientmaterialet. Fall og vold var de vanligste traumemekanismene, og flertallet av kjevebruddene var i underkjeven. Dette samsvarer med tidligere funn fra samme avdeling [10]. Vold var hyppigste årsak til kjevebrudd hos menn, mens fall var hyppigste årsak hos kvinner. Dette er rapportert også tidligere i to ulike norske studier, hvilket antyder at traumemekanismene for ansiktsskader ikke har endret seg i særlig grad her til lands de siste 30 år [11, 12]. Den typiske pasienten med kjevebrudd er, som i 1990, en mann i 20-årene [12]. Det er også velkjent at alkohol ofte er konsumert i forkant av traumet [13]. I materialet var det ikke signifikant forskjell i komplikasjoner korrelert til systemisk sykdom, definert gjennom ASA-klassifiseringen [9]. Det store flertallet var imidlertid generelt friske pasienter, og kun 10 av 161 pasienter var klassifisert som ASA kategori 3. Det er tidligere rapportert at røykere og pasienter med systemisk sykdom har økt forekomst av komplikasjoner [14]. Det var i materialet få pasienter med alvorlig systemisk sykdom, og således for små tall til å kunne påvise eventuelle forskjeller. Vi fant ikke signifikant økt komplikasjonsrate for røykere, men røykevanene er ikke kartlagt i detalj. Tidligere arbeid har imidlertid funnet at pasienter som røykte mer enn 10 sigaretter per dag hadde en signifikant forhøyet komplikasjonsrate, med en forekomst av postoperativ infeksjon så høyt som 70% [11].
Infeksjoner
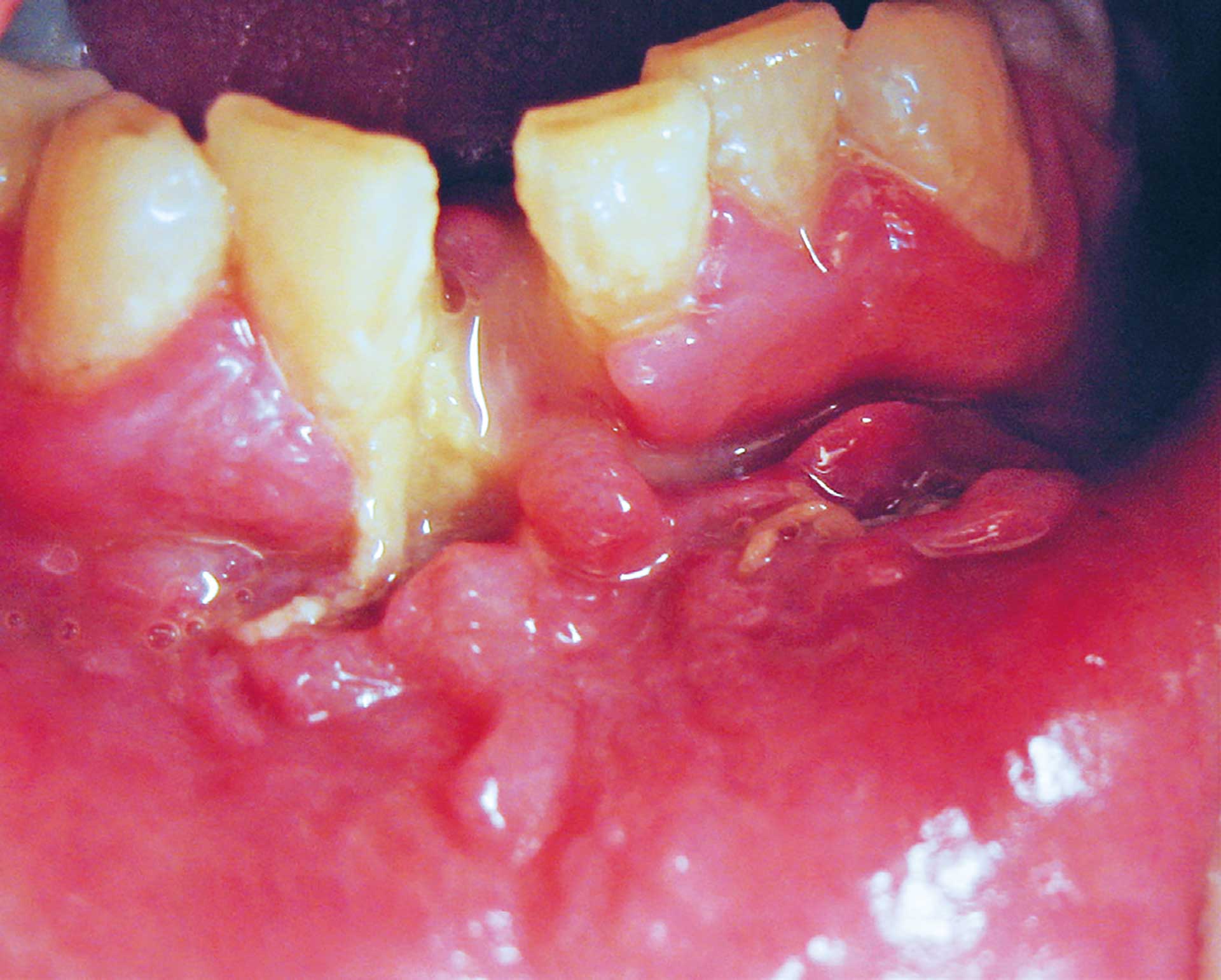
Figur 3. Infisert fraktur i tannbærende del av underkjeve.
Det var flere menn enn kvinner som utviklet postoperativ infeksjon, men denne forskjellen var ikke statistisk signifikant. Det var også få kvinner representert i pasientmaterialet. Infeksjoner i mandibula er tidligere rapportert som hyppigere forekommende enn i maxilla, og også ved multiple frakturer [15] [16] [17]. Dette samsvarer med våre resultater. Data fra samme studie viste at det var ingen forskjell i infeksjonsrisiko mellom en og to frakturer, men det var høyere risiko for infeksjon ved tre bruddsteder i underkjeven [15]. Traumemekanismen var imidlertid en faktor som påvirket infeksjonsraten, med en signifikant høyere forekomst av postoperativ infeksjon etter vold sammenlignet med fall. Forekomsten av infeksjon var klart høyere i underkjeven, og for isolerte maksillefrakturer var det ingen av pasientene som utviklet infeksjon. Det er velkjent i litteraturen at mandibulafrakturer er forbundet med høy infeksjonsrisiko, særlig i tannbærende deler [16] [17]. I underkjeven så vi også en klart høyere infeksjonsrate i tannbærende deler sammenlignet med kondylfrakturer, som ble behandlet via retromandibulær tilgang og således ikke eksponert for bakteriefloraen i munnhulen. Dette illustrerer forskjellen mellom åpne og lukkede frakturer og risiko for postoperativ infeksjon (Figur 3).
Bittforandringer
Bittforandringer var den vanligste rapporterte komplikasjonen etter kjevebrudd [18]. I vårt materiale ble det registrert bittforandring dersom pasienten selv rapporterte en følelse av endring i sambitt etter traumet. Vi fant med dette en høy forekomst av selvrapportert bittendring, høyere enn sammenlignbare studier [11] [19]. Registreringene ble basert på tilgjengelige journalopplysninger. Endring ble registrert som som ja eller nei, og det ble ikke gjort målinger eller gradering av omfanget. Objektiv vurdering av endringer i sambitt kan også være utfordrende, ettersom den pretraumatiske okklusjonen i de aller fleste tilfeller er ukjent. Ingen av pasientene ble reoperert grunnet bittforandring, og der er derfor rimelig å anta at de fleste var av beskjeden karakter som ble behandlet med okklusal beslipning. Forekomsten var høyest etter kondylfrakturer, men tidspunktet for registrering varierer. Ved traumer mot kjeveledd vil synovitt også kunne medføre bittåpning på samme side, hvilket vil kunne stabilisere seg over tid. Langtidsoppfølging av denne pasientgruppen kunne derfor vært av interesse.
Sensibilitetsforandringer
Det er tidligere rapportert at mellomansiktsfrakturer har den høyeste forekomsten av sensibilitetsforandringer preoperativt, men at sannsynligheten for persisterende redusert sensibilitet etter behandling er høyere ved mandibulafrakturer [20]. Dette samsvarer med vårt materiale, der det var noe mer selvrapporterte sensibilitetsutfall hos kvinner, og høyere forekomst i underkjeven. Andre har imidlertid funnet dobbelt så høy forekomst av sensibilitetsutfall etter mellomansiktsfrakturer sammenlignet med mandibulafrakturer [21], og litteraturen bærer preg av ulikheter i hvordan sensibilitetsforandringer er registrert. Det er generelt mangel på standardiserte målemetoder, og i varierende grad rapportert subjektive og objektive endringer etter behandling. Skadeomfanget er en medvirkende årsak, der displasserte frakturer og større skader øker sannsynligheten for permanente nevrosensoriske forandringer. For mellomansiktsfrakturer kan kirurgisk behandling være en risikofaktor i seg selv for å utvikle sensibilitetsforandringer [22]. I vårt materiale mangler vi systematisk langtidsoppfølging, og har derfor ikke grunnlag til å kunne trekke for langstrakte konklusjoner.
Komplikasjonsregistreringene er også basert på tilgjengelige journalopplysninger og således ikke-standardisert, hvilket gir til dels ufullstendige opplysninger.
Smerter
Det er beskrevet at pasienter behandlet for mandibulafrakturer har mer postoperative smerter enn pasienter behandlet for mellomansiktsfrakturer [23]. For mandibulafrakturer kan smerte også korreleres til operasjonslengde, der langvarige operasjoner gir mer smerter [23]. På samme måte som for sensibilitetsutfall, så er det naturlig å tenke seg at mer omfattende traumer resulterer i lengre operasjoner og dermed mer postoperativ smerte. Kirurgisk behandling i seg selv er også en faktor for å utvikle smerter [24]. Det er tidligere funnet etter lukket behandling av kondylfrakturer at den viktigste risikofaktor for å utvikle smerte er å være kvinne [25]. I vårt materiale var det få kvinner, men kvinnene rapporterte en høyere forekomst av persisterende smerter etter behandling.
Konklusjoner
Komplikasjoner etter kjevebrudd er relativt vanlig. Sannsynligheten for infeksjon er størst i underkjevens tannbærende deler, og forekomsten av endringer i sambitt er størst etter frakturer i mandibulakondylen. Kvinner er fremdeles klart i mindretall hva kjevebrudd angår, men er oftere involvert i fallskader, og oppgir høyere forekomst av nevrosensoriske forandringer etter behandling sammenlignet med menn. Årsakene til kjevebrudd på Vestlandet har vært tilnærmet uendret de siste 30 år.
Referanser
Ramadhan A, Gavelin P, Hirsch JM, Sand LP. A retrospective study of patients with mandibular fractures treated at a Swedish University Hospital 1999-2008. Ann Maxillofac Surg. 2014; 4(2): 178-81.
Bonavolonta P, Dell’aversana Orabona G, Abbate V, Vaira LA, Lo Faro C, Petrocelli M, et al. The epidemiological analysis of maxillofacial fractures in Italy: The experience of a single tertiary center with 1720 patients. J Craniomaxillofac Surg. 2017; 45(8): 1319-26.
Lalloo R, Lucchesi LR, Bisignano C, Castle CD, Dingels ZV, Fox JT, et al. Epidemiology of facial fractures: incidence, prevalence and years lived with disability estimates from the Global Burden of Disease 2017 study. Inj Prev. 2020; 26(Supp 1): i27-i35.
Oksanen E, Turunen A, Thoren H. Assessment of Craniomaxillofacial Injuries After Electric Scooter Accidents in Turku, Finland, in 2019. J Oral Maxillofac Surg. 2020; 78(12): 2273-8.
Hino S, Yamada M, Iijima Y, Araki R, Kaneko T, Horie N. Effects of alcohol consumption on maxillofacial fractures in simple falls. Clin Exp Dent Res. 2020; 6(5): 544-9.
Lee KH, Qiu M. Characteristics of Alcohol-Related Facial Fractures. J Oral Maxillofac Surg. 2017; 75(4): 786 e1- e7.
Hwang K, You SH. Analysis of facial bone fractures: An 11-year study of 2,094 patients. Indian J Plast Surg. 2010; 43(1): 42-8.
Andreasen JO, Jensen SS, Schwartz O, Hillerup Y. A systematic review of prophylactic antibiotics in the surgical treatment of maxillofacial fractures. J Oral Maxillofac Surg. 2006; 64(11): 1664-8.
Mayhew D, Mendonca V, Murthy BVS. A review of ASA physical status - historical perspectives and modern developments. Anaesthesia. 2019; 74(3): 373-9.
Løes S, Østensjø V, Schilbred Eriksen E. Kjevebrudd ved Haukeland universitetssjukehus 2006-2011. Nor Tannlegefor Tid. 2020; 130: 808-14.
Torgersen S, Tornes K. Maxillofacial fractures in a Norwegian district. Int J Oral Maxillofac Surg. 1992; 21(6): 335-8.
Voss R. The aetiology of jaw fractures in Norwegian patients. J Maxillofac Surg. 1982; 10(3): 146-8.
Elledge RO, Elledge R, Aquilina P, Hodson J, Dover S. The role of alcohol in maxillofacial trauma: a comparative retrospective audit between the two centers. Alcohol. 2011; 45(3): 239-43.
Gutta R, Tracy K, Johnson C, James LE, Krishnan DG, Marciani RD. Outcomes of mandible fracture treatment at an academic tertiary hospital: a 5-year analysis. J Oral Maxillofac Surg. 2014; 72(3): 550-8.
Odom EB, Snyder-Warwick AK. Mandible Fracture Complications and Infection: The Influence of Demographics and Modifiable Factors. Plast Reconstr Surg. 2016; 138(2): 282e-9e.
Pham-Dang N, Barthelemy I, Orliaguet T, Artola A, Mondie JM, Dallel R. Etiology, distribution, treatment modalities and complications of maxillofacial fractures. Med Oral Patol Oral Cir Bucal. 2014; 19(3): e261-9.
Stone IE, Dodson TB, Bays RA. Risk factors for infection following operative treatment of mandibular fractures: a multivariate analysis. Plast Reconstr Surg. 1993; 91(1): 64-8.
Kim SY, Choi YH, Kim YK. Postoperative malocclusion after maxillofacial fracture management: a retrospective case study. Maxillofac Plast Reconstr Surg. 2018; 40(1): 27.
Marker P NA, Bastian HL. Processus condylaris-frakturer. II. Resultater af behandling af 348 patienter. Tandlægebladet. 2001; 105(11): 876-81.
Renzi G, Carboni A, Perugini M, Giovannetti F, Becelli R. Posttraumatic trigeminal nerve impairment: a prospective analysis of recovery patterns in a series of 103 consecutive facial fractures. J Oral Maxillofac Surg. 2004; 62(11): 1341-6.
Schultze-Mosgau S, Erbe M, Rudolph D, Ott R, Neukam FW. Prospective study on post-traumatic and postoperative sensory disturbances of the inferior alveolar nerve and infraorbital nerve in mandibular and midfacial fractures. J Craniomaxillofac Surg. 1999; 27(2): 86-93.
Kloss FR, Stigler RG, Brandstatter A, Tuli T, Rasse M, Laimer K, et al. Complications related to midfacial fractures: operative versus non-surgical treatment. Int J Oral Maxillofac Surg. 2011; 40(1): 33-7.
Peisker A, Meissner W, Raschke GF, Fahmy MD, Guentsch A, Schiller J, et al. Quality of Postoperative Pain Management After Maxillofacial Fracture Repair. J Craniofac Surg. 2018; 29(3): 720-5.
Evans SW, McCahon RA. Management of postoperative pain in maxillofacial surgery. Br J Oral Maxillofac Surg. 2019; 57(1): 4-11.
Dijkstra PU, Stegenga B, de Bont LG, Bos RR. Function impairment and pain after closed treatment of fractures of the mandibular condyle. J Trauma. 2005; 59(2): 424-30.
English summary
Complications following maxillofacial fractures treated at Haukeland University Hospital 2015-2020
Fractures of the jaw are relatively common consequences of interpersonal violence and falls, and most cases require surgical treatment. This study investigated the complication rate of maxillofacial fractures treated at Haukeland University Hospital in the period 2015-2020. A significant number of the patients developed complications due to the injury or following treatment, comparable to similar studies. The majority of the patients were men, but women reported a higher incidence of neurosensory disturbances following treatment. Self-reported changes in occlusion were more common after fractures of the mandibular condyle, but the risk of complications was higher if the patient was subjected to violence towards tooth-bearing parts of the mandible. Several fractures in tooth-bearing parts of the mandible were associated with a high risk of developing postoperative infection.
Korresponderende forfatter: Torbjørn Ø. Pedersen, e-post: Torbjorn.Pedersen@uib.no
Akseptert for publisering 03.03.2022
Artikkelen er fagfellevurdert
Kolberg HM, Antonipillai I, Løes S, Pedersen TØ. Komplikasjoner etter kjevebrudd behandlet ved Haukeland universitetssjukehus 2015-2020. Nor Tannlegeforen Tid. 2022; 132: 428–31.
Norsk MeSH: Kjevebrudd; Ansiktsskader; Postoperative komplikasjoner; Spesialisthelsetjeneste
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Kolberg HM, Antonipillai I, Løes S, Pedersen TØ. Komplikasjoner etter kjevebrudd behandlet ved Haukeland universitets-sjukehus 2015–2020. Nor Tannlegeforen Tid. 2022;132:428-33. doi:10.56373/2022-5-3
