Bjarte Grung og Anne Christine Johannessen
Pyogent (telangiektatisk) granulom – en fotografisk studie
Spesialist i oral kirurgi og oral medisin. Drammen Oralkirurgi, Torgeir Vraasplass 6, 3044 Drammen
Professor dr.odont., cand. med. Gades laboratorium for patologi, Klinisk institutt 1, Universitetet i Bergen og Avdeling for patologi, Haukeland universitetssykehus, 5021 Bergen
Hovedbudskap
Pyogent (telangiektatisk) granulom (PG) og granuloma gravidarum (GG) er lesjoner som oftest oppstår på grunn av lokale irritamenter eller kroniske traumer.
De fleste finnes på marginale gingiva, men de kan være lokalisert til alle intraorale slimhinner.
De er som regel røde av farge, med delvis gul overflate. Det gule representerer fibrindekket ulcerasjon.
Klinisk kan lesjonene lett forveksles med perifert kjempecellegranulom og perifert ossifiserende fibrom, og derfor er histologisk undersøkelse er et absolutt krav.
Behandlingen er kirurgisk excisjon.
Dette er en fotografisk studie av 70 kliniske kasus av pyogent granulom (PG) og graviditetsgranulom (granuloma gravidarum – GG). De er registrert i en oralkirurgisk praksis i løpet av 33 år. Av de 70 tilfellene var 40 fra kvinner og 30 fra menn. PG lesjoner er vanligvis røde på farge, og ofte er de delvis fibrindekket som følge av underliggende ulcerasjon. Pasientenes alder varierte fra fem til 94 år, gjennomsnittlig alder var 44 år. Av de 70 lesjonene var 44 (63 %) lokalisert til marginale gingiva, 15 var fra tunge, syv fra kinnslimhinne, tre fra leppeslimhinne og en lesjon var fra bløte gane. I tolv tilfeller var kvinnene gravide, hvilket ga diagnosen GG. Alle forandringene ble fjernet kirurgisk og bekreftet histologisk ved biopsi.
Det første eksempel av pyogent (telangiektatisk) granulom (PG) ble beskrevet i 1897, og siden er det kommet utallige studier, både av intraorale PG og PG på hud og andre slimhinner, for eksempel neseslimhinne. PG oppstår på grunn av irritasjoner og kroniske traumer, men i tillegg finnes en hormonell faktor, og da skifter PG navn til graviditetsgranulom (granuloma gravidare – GG), selv om disse er klinisk og histologisk identiske med PG.
Navnet på PG har variert, først ble det kalt pyogent granulom på grunn av gulfargen på deler av overflaten, men «pyogen» betyr oversatt pussproduksjon, og gulfargen kommer på grunn av fibrindekket ulcerasjon og ikke på grunn av puss. Dette var benevnelsen i IDD-9 DA, uansett hvor granulomet var lokalisert, mens det fra 1995 i ICD-10 DA blir benevnt telangiektatisk granulom, og de blir skilt i to forskjellige diagnoser: K06.83 som omhandler granulomene ved gingiva, mens diagnosen K13.40 er de som finnes i øvrige slimhinner intraoralt. Når det gjelder (GG) har de også egen diagnose: O26.81. PG og GG blir av enkelte beskrevet som kapillære hemangiomer av lobulær type (1).
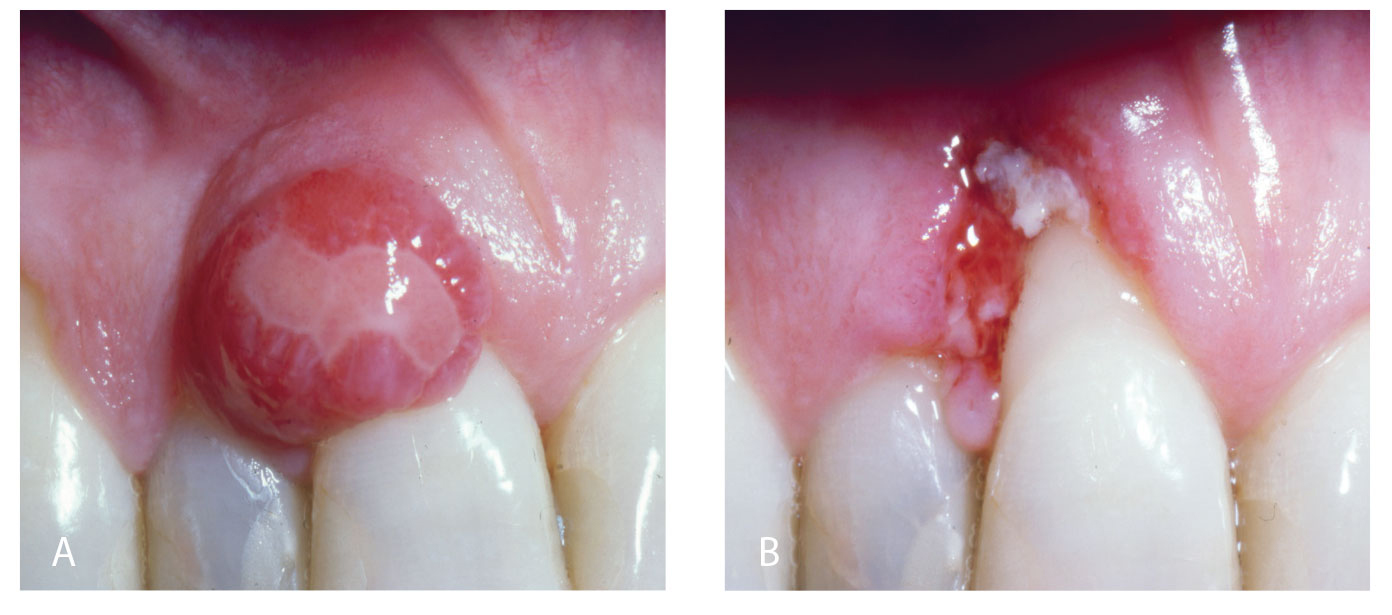
Figur 1a. Klassisk PG med sterk rødfarge og delvis gulfarget fibrindekning. Figur 1b. Liten sårflate etter fjerning av PG, indikerer stilket tilhefting
Figur 2a, b. Nesten hele PG er fibrindekket
Materiale
Undersøkelsen består av 70 tilfeller av PG og GG, og de er registrert i en oralkirurgisk praksis over en periode på 33 år. Av disse var 40 kvinner og 30 menn. Alderen varierte mellom fem og 94 år, med en gjennomsnittsalder på 44 år. Av de 70 tilfellene ble det funnet 44 på gingiva, 15 på tungen, syv på kinnslimhinne, tre på leppeslimhinne, og ett tilfelle i den bløte gane.
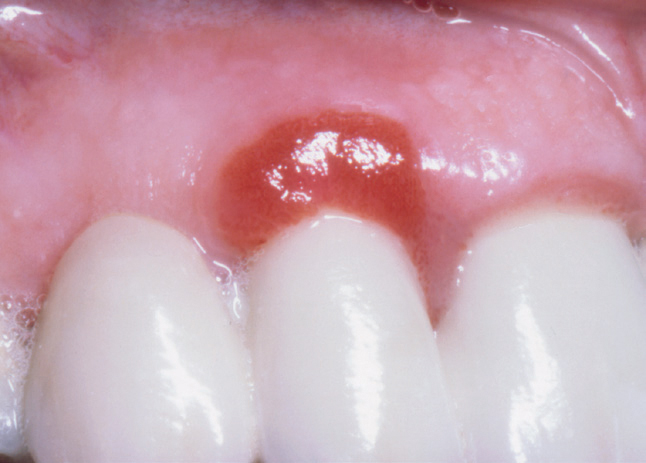
Figur 3. PG uten fibrindekning
Figur 4. PG uten fibrindekning
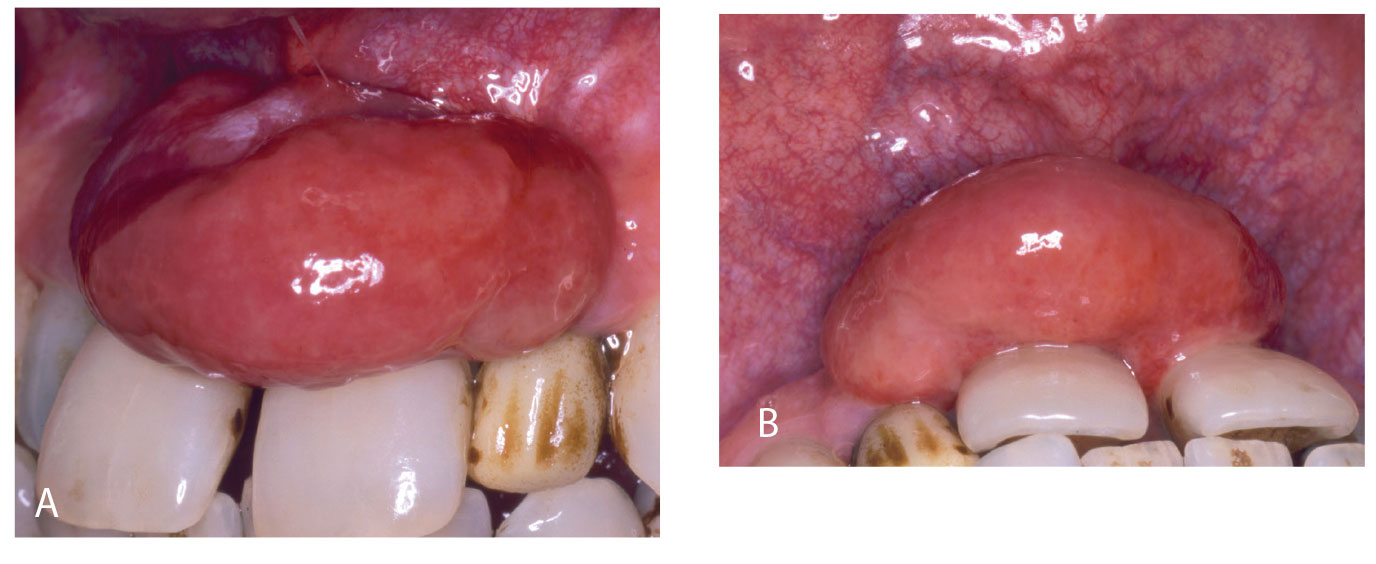
Figur 5a, b. Forholdsvis stort PG med rød og gul flekkvis overflate
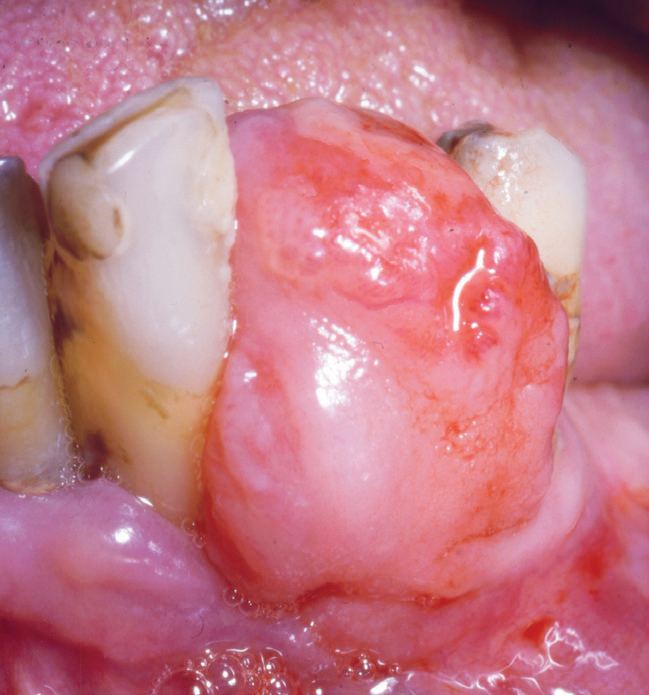
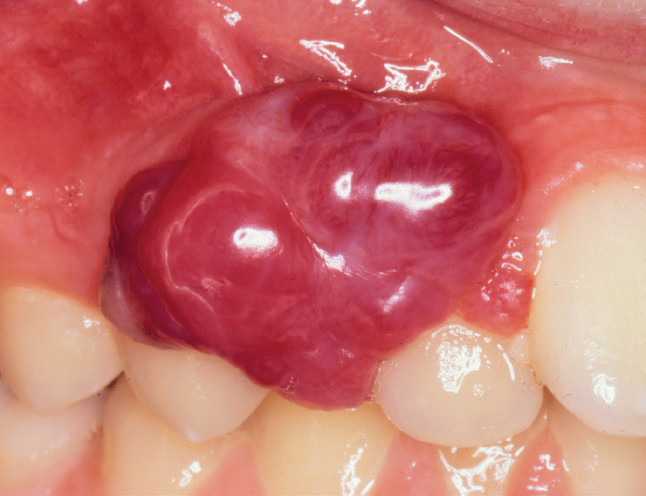
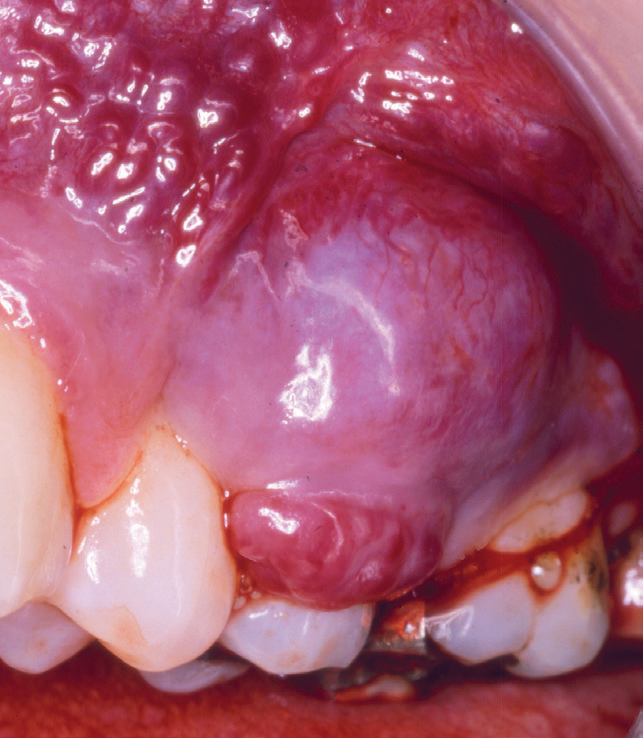
Figur 6. Stort PG hos eldre person
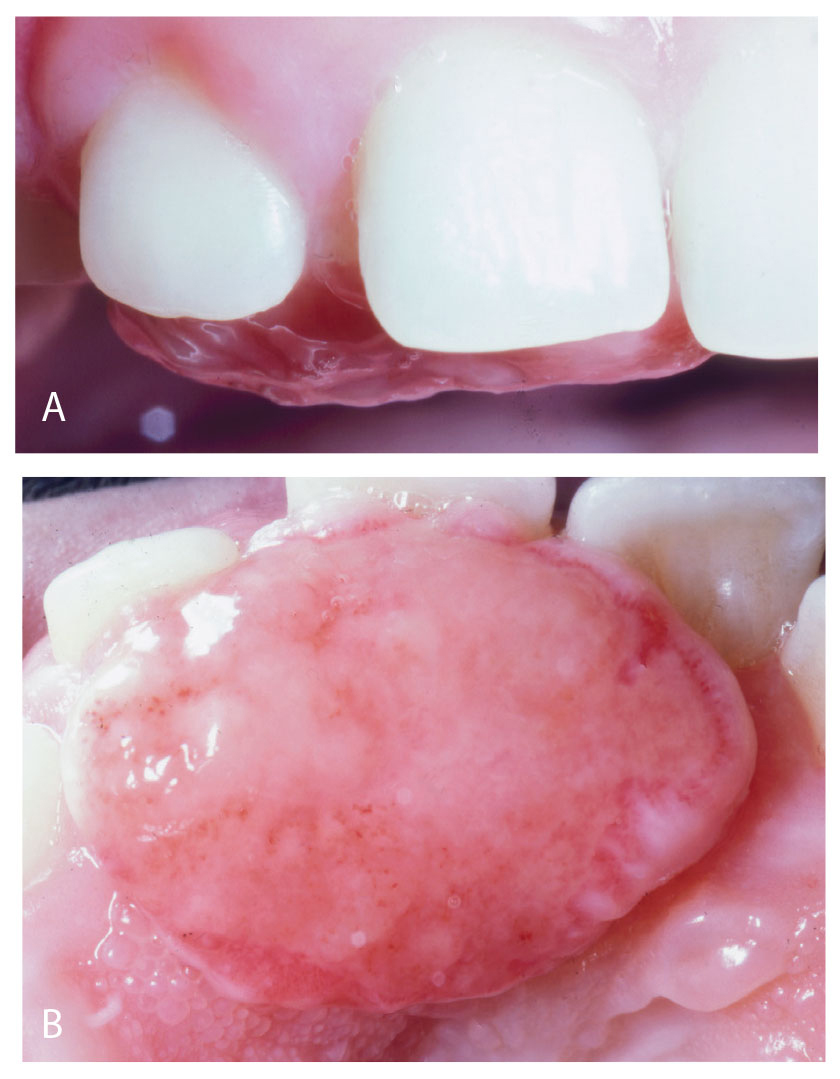
Figur 7a, b. Stort PG hos barn
Av de 70 tilfellene var tolv opprinnelig GG, hvorav ti var på gingiva, en på tungen og en på underleppens slimhinne. Alle granulomene ble fjernet kirurgisk og sendt til histologisk undersøkelse. Kasus er så langt tilbake i tid at det ikke har vært mulig å innhente samtykke om publisering fra pasientene, men bildene er tatt på en slik måte at personene ikke kan identifiseres i dag.
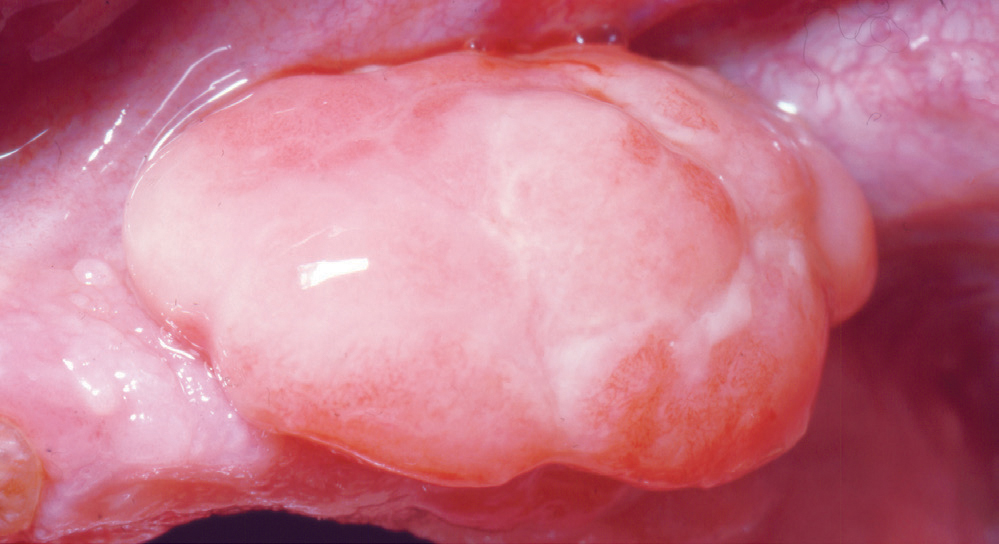
Figur 8. Stort PG på processus alveolaris, uten tilknytning til tann
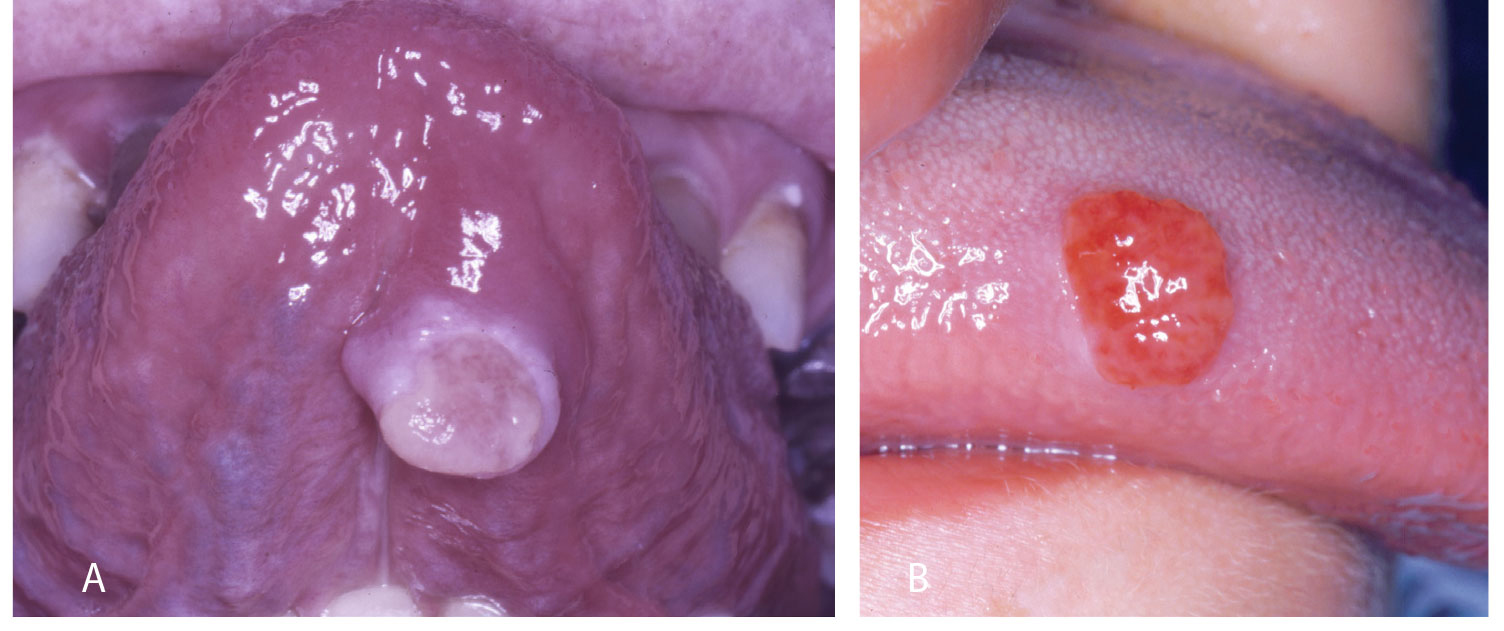
Figur 9a, b. PG på tungens underside og siderand.
Fotografiske eksempler
På grunn av blodrikdom i PG og GG vil hovedfargen stort sett være rød, men oftest med et islett av gult som representerer en fibrindekket ulcerasjon. Et klassisk eksempel sees i figur 1a. Da dette granulomet ble fjernet, var der bare en liten sårflate, fordi granulomet hadde en stilket tilhefting til gingiva (figur 1b). I andre tilfeller var den fibrindekkete ulcerasjonen mye større og omfattet nesten hele overflaten (figur 2a, b), og motsatt, den røde delen var den eneste som var klinisk synlig (figur 3,4). Ved figur 3 ser man en beskjeden størrelse på granulomet, mens det ikke er uvanlig med betydelig større varianter (figur 4). Også de store granulomene har en blanding av røde og gule elementer (figur 5a, b, 6 og 7a, b). De kan også opptre på processus alveolaris i et tannløst område (figur 8).
Selv om de fleste PG finnes på marginale gingiva, var de også lokalisert på andre steder, i vårt materiale nest hyppigst på tungen (figur 9a, b) og noe sjeldnere på kinnslimhinne (figur 10). I likhet med gingiva var disse oftest rødfarget (figur 11) og enkelte var nesten bare gule på farge (figur 12a, b). I enkelte tilfeller kan de ha et malignt preg, slik som i Figur 13. Dette illustreres ved å sammenligne med to maligne kasus (figur 14 a og b) hvor 14 a er primært et plateepitelcarcinom, mens 14 b er plateepitelcarcinom utviklet fra primært atrofisk lichen planus (2). Som ved perifert kjempecellegranulom kan PG ha et blålig preg (3) (figur 15a, b), og derved kunne føre til feildiagnostisering dersom det ikke tas biopsi.
Det samme kliniske bildet kan sees ved GG. Figur 16 viser GG med blålig farge. Hvis fibrindekningen mangler (figur 17a), kan det være vanskelig å skille det klinisk fra perifert kjempecellegranulom (3) (figur 17b) og perifert ossifiserende fibrom (4) (figur 17c).
De fleste GG (10 av 12) finnes ved marginale gingiva, men de finnes også i andre regioner (figur 18a, b).
Alle PG og GG ble fjernet, og eventuelle irritasjonsårsaker ble forsøkt fjernet samtidig. Hvis det derved var blottlagt ben ble det enten brukt en pakning eller en salveveke til dekning av benet. Dette vil redusere postoperativ smerte og gjøre sekundær epitelialisering enklere.
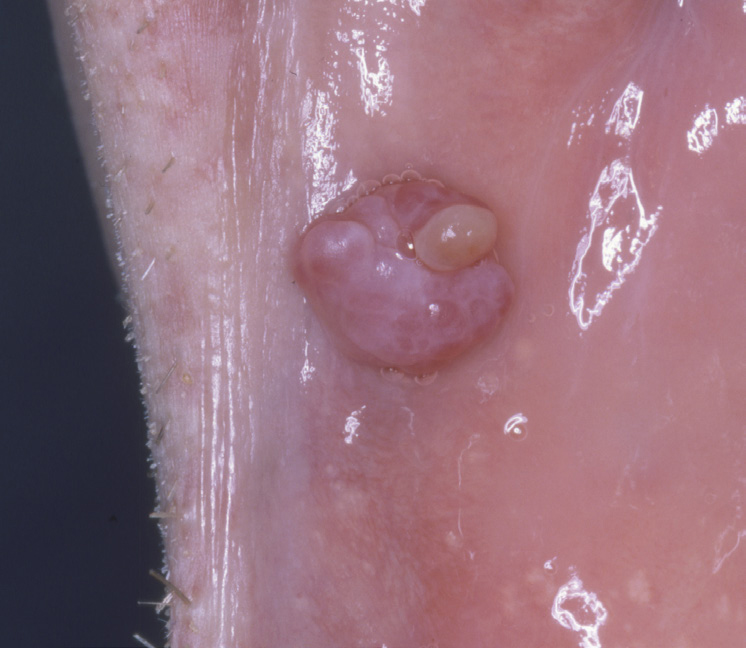
Figur 10. PG i venstre kinnslimhinne
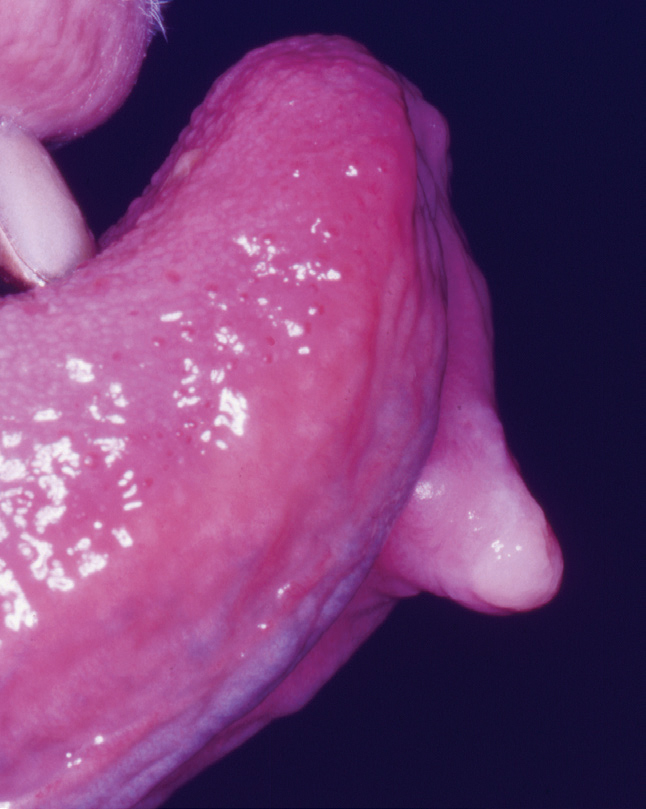
Figur 11. Røde elementer ved PG på tungen
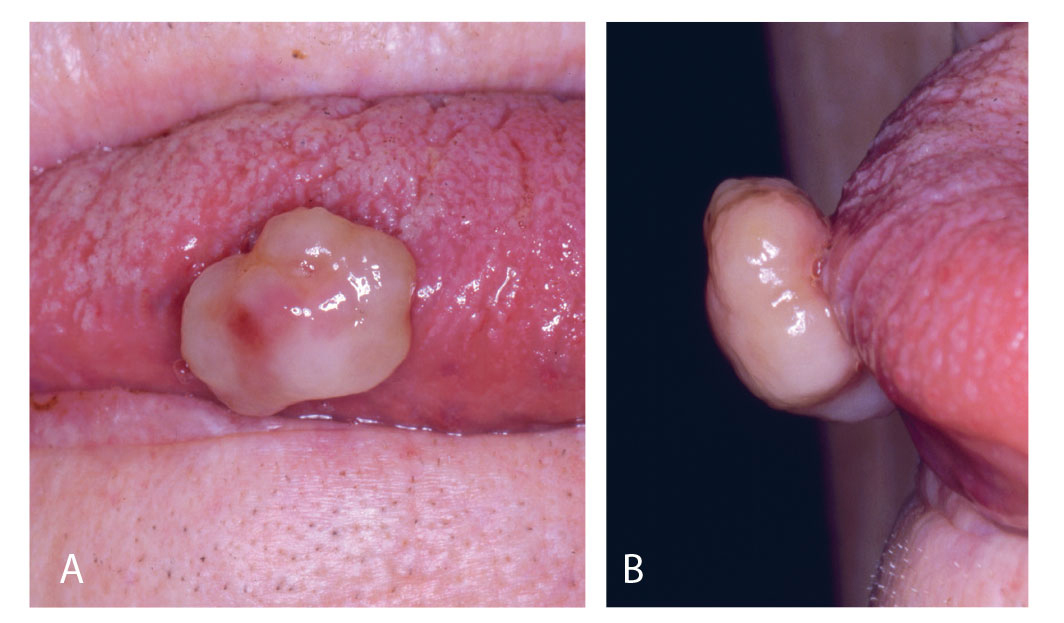
Figur 12a, b. Nesten utelukkende gulfarget fibrindekning av PG på tungen
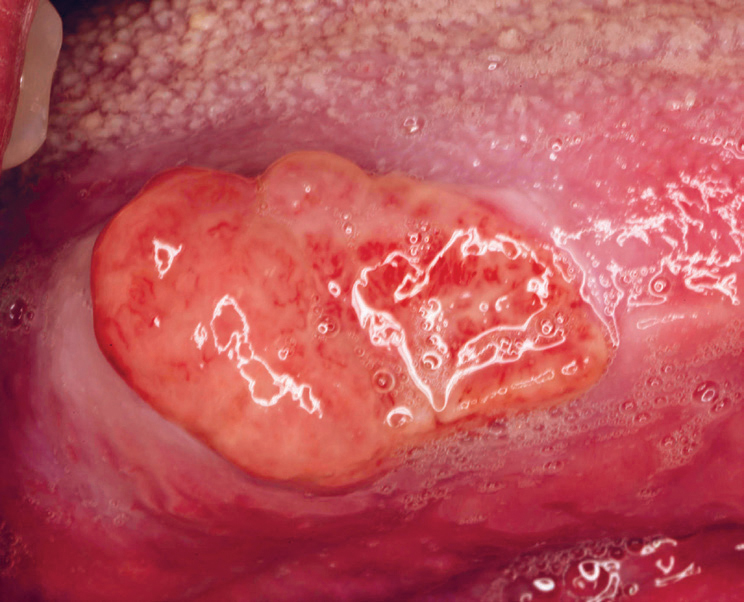
Figur 13. PG som har malignt preg
Histologi
Histologisk sees en utvekst som kan ha stilket eller bredbaset tilhefting (figur 19a). Ofte er epitelet intakt ved basis og på undersiden av utveksten, mens det kan mangle i det mest prominente området. Her sees i stedet en sårflate med nekrotisk vev og betennelsesceller i overflaten (figur 19b). Bindevevet inneholder tallrike kapillærer og litt større tynnveggete blodkar (figur 19c). Ofte sees fibrøse septa som deler karvevet opp i lobuli (figur 19a). Som følge av sårdannelsen på toppen er det ofte betennelse som strekker seg et stykke ned i forandringen (figur 19b). Ofte kan det sees blodkar helt ned til biopsiens reseksjonsrand. Da er det sannsynlig at forandringen kan residivere, hvis ikke det er renset godt opp i området etter at biopsien ble tatt.
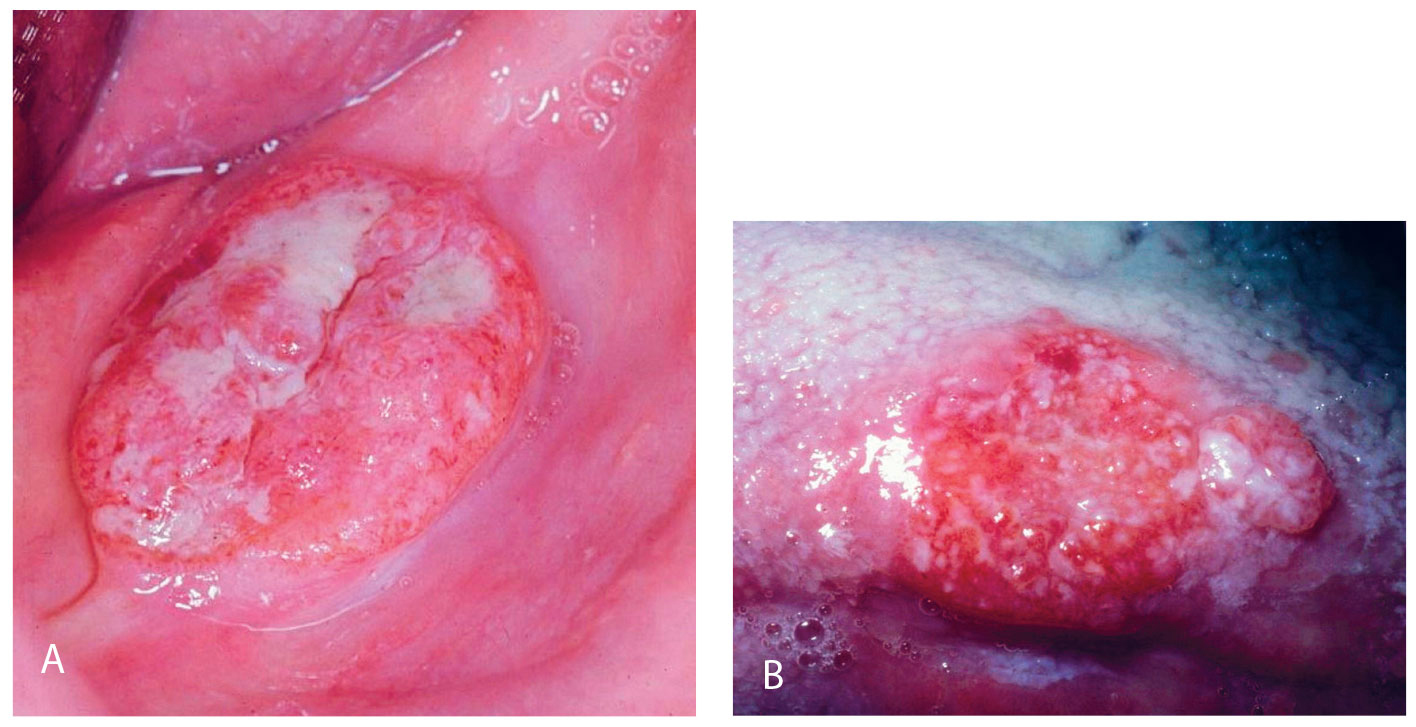
Figur 14a. Plateepitelcarcinom med preg av PG
Figur 14b. Plateepitelcarcinom utviklet fra lichen planus med klinisk likhet til Figur 15a, b. Kasus er også presentert i Nor tannlegeforen Tid. 2014; 124: 740–3. Figur 2.
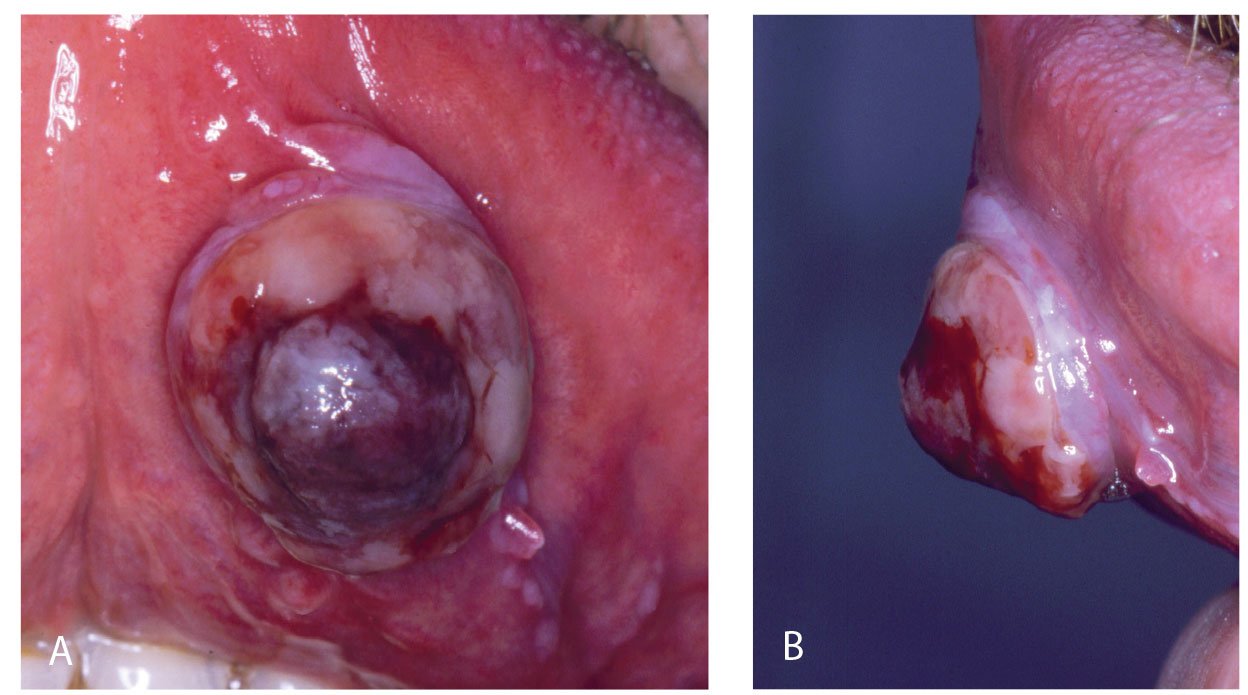
Figur 15 a, b. PG på tungens underside med blå-svart farge
Figur 16. GG, også i dette tilfellet med blålig preg
Diskusjon
PG ble første gang beskrevet i 1897 av to franskmenn, Poncet og Dor, og de kalte lesjonen for botryomycosis hominis (5). På grunn av blodrikdom får de en rød farge, ofte med en fibrindekket ulcerasjon som gir et gult preg i tillegg. De blør lett, som følge av ulcerasjonen. Den gule fargen var årsaken til at de senere fikk betegnelsen pyogent granulom, men dette blir ukorrekt siden pyogen betyr pussdannelse, og gulfargen kommer av fibrindekket ulcerasjon, ikke puss. Siden 1995 har man forsøkt via WHOs klassifikasjon å kalle dem telangiektatisk (utvidelse av små kar) granulom, men i engelsk litteratur har man fortsatt å kalle dem PG. De forekommer både på hud og intraorale slimhinner (1). Flere studier har vist at granulomene finnes oftest hos kvinner (6,7), hvilket våre funn bekrefter idet 40 av 70 (57 %) var kvinner. Når det gjelder alder, ble det funnet flest i 10–20 års aldersgruppen (6–9), med et gjennomsnitt på 27 år (7) og 30 år (8). Våre funn viser at alder varierer mellom fem og 94 år, med et gjennomsnitt på 44 år.
Noen mener at det er sjelden at PG finnes utenfor den marginale gingiva (10, 11). Dette er i kontrast til våre funn, som viser at 24 tilfeller (37 %) forekom utenfor gingiva. Andre har rapportert at bare 44 % er gingivale lesjoner (8). I vår undersøkelse var 44 kasus fra gingiva, 15 fra tungen, syv fra kinnslimhinnen, 3 fra leppeslimhinne og ett kasus fra bløte gane.
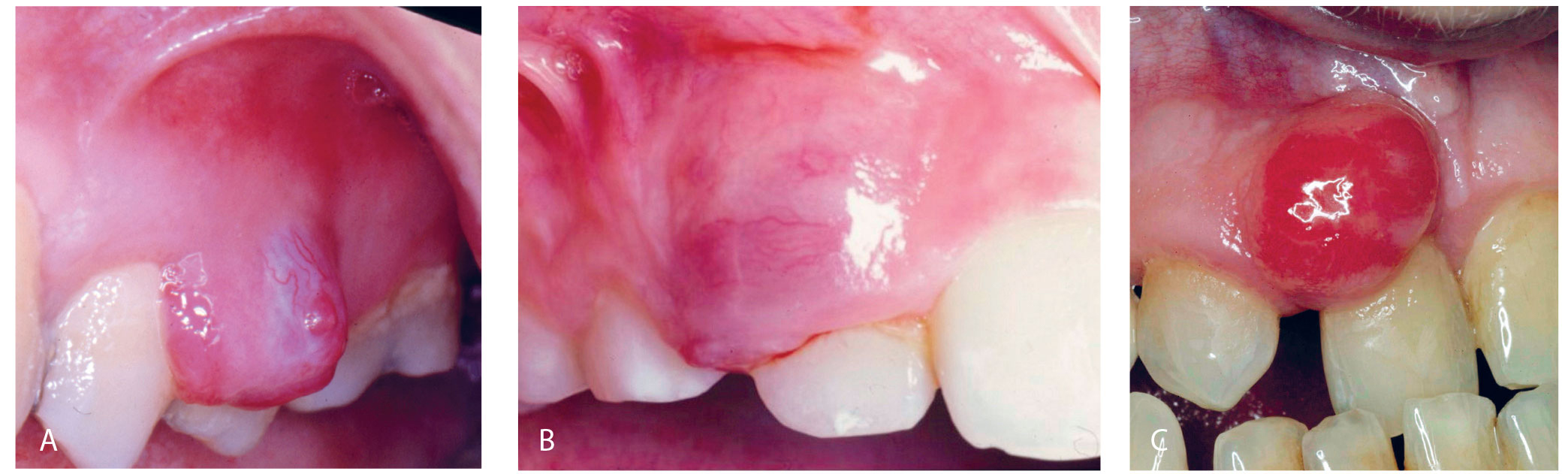
Figur 17a. GG uten gul fibrindekning
Figur 17b. Perifert kjempecellegranulom, som er vanskelig å skille klinisk fra Figur 17a. Kasus er også presentert i Nor tannlegeforen Tid 2020; 130: 422–8, Figur 3a, b.
Figur 17c. Perifert ossifiserende fibrom, kan ligne klinisk på GG og PG
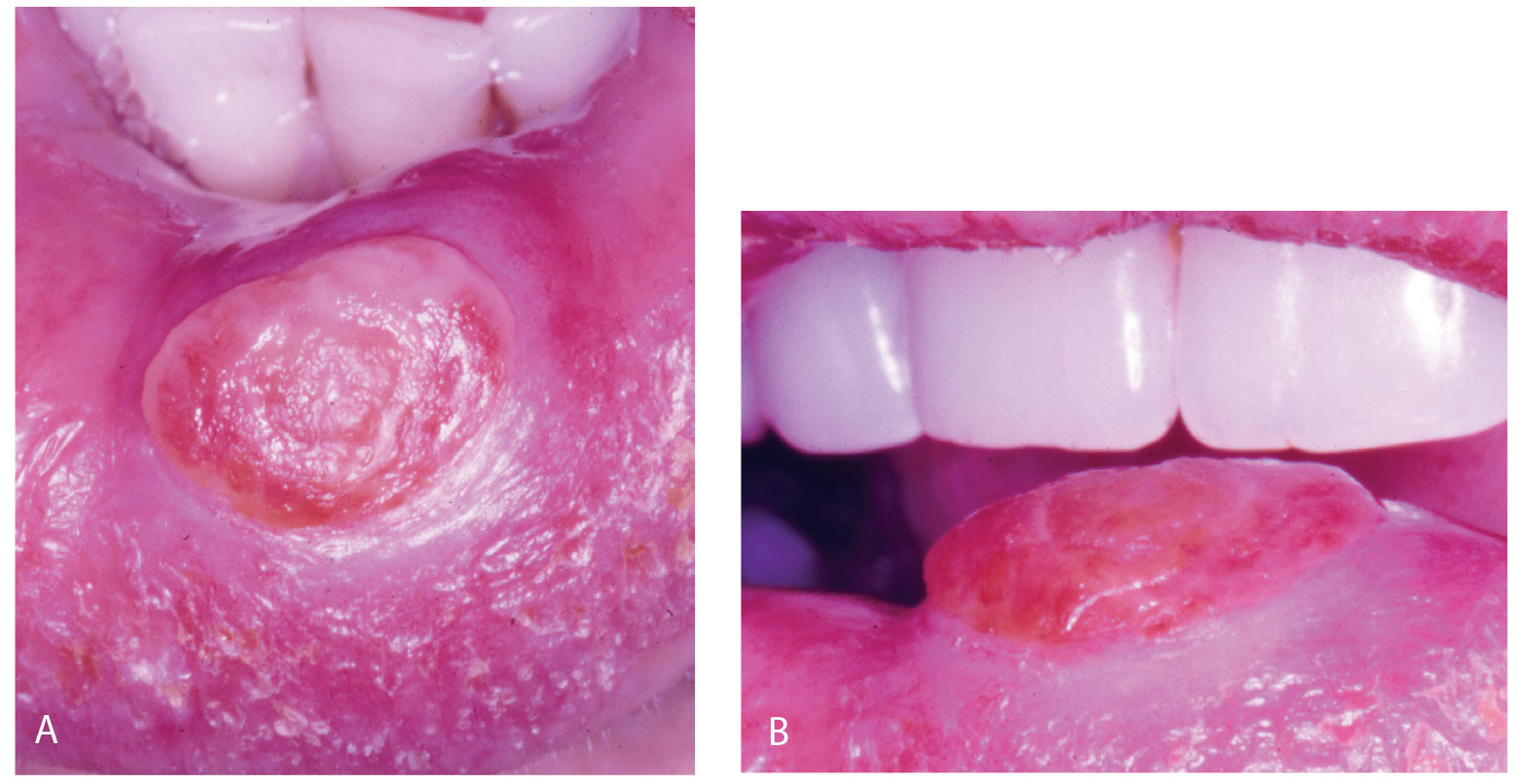
Figur 18 a, b. GG på underleppens slimhinne. De fleste finnes på gingiva
Av de 70 tilfellene forekom tolv (17 %) hos gravide kvinner (GG). Av disse var ti fra gingiva, ett fra tungen og ett fra underleppens slimhinne.
Det er gitt eksempler på andre diagnoser som kan ligne på PG og GG. De viktigste differensialdiagnosene er perifert kjempecellegranulom og perifert ossifiserende fibrom, men mer alvorlige diagnoser som for eksempel plateepitelkarsinom han også ha kliniske likhetstrekk.
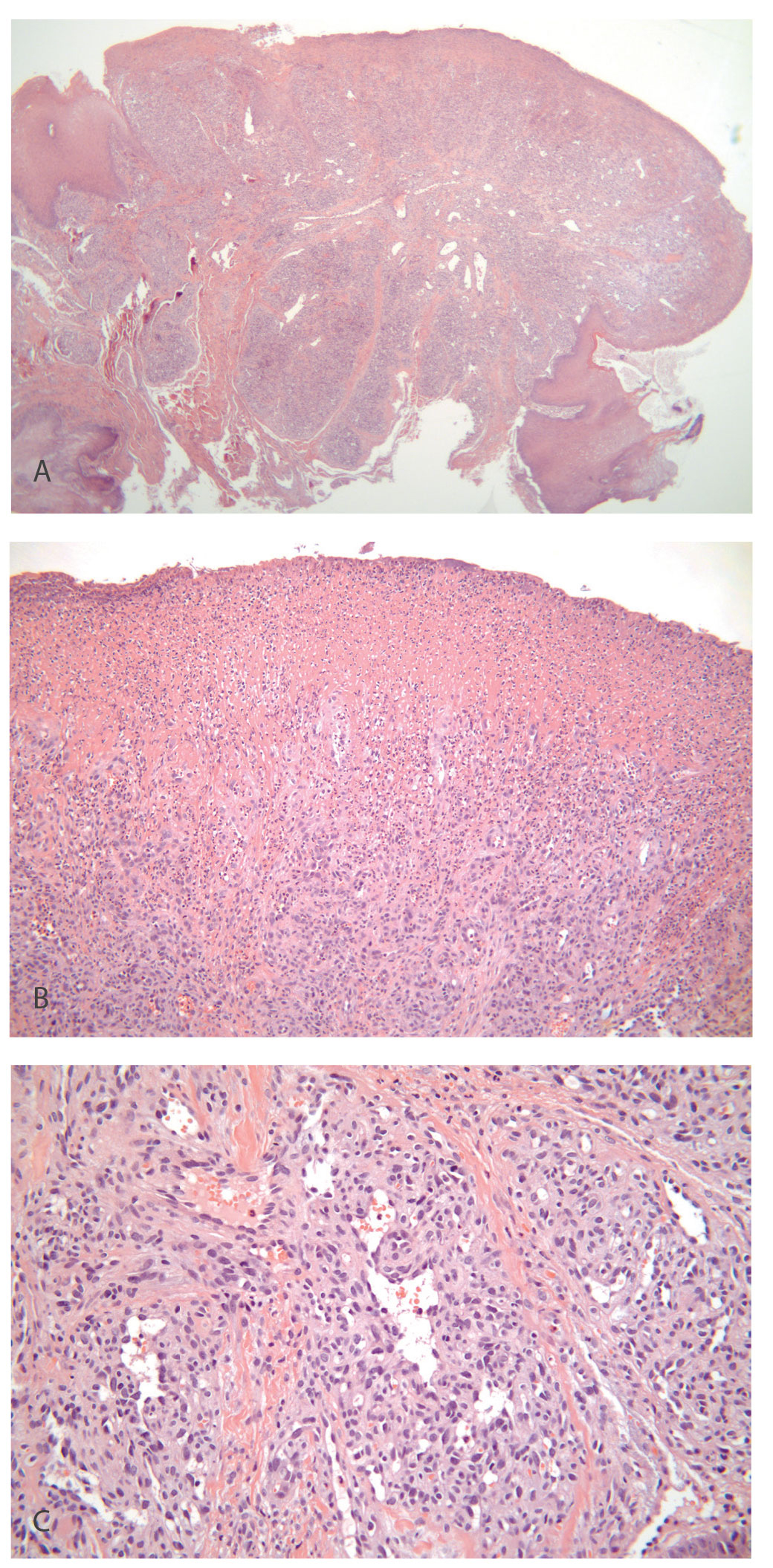
Figur 19a, b, c. Histologiske bilder av PG der a) viser oversiktsbilde (10x) med flerlaget plateepitel langs sidekantene, mens det meste av overflaten er ulcerert. Der sees cellerikt vev inndelt i lobuli av fibrøst bindevev. I b) sees nærbilde (10x) av sårflaten der epitel mangler. Blodkarene ligger like under sårflaten og kan forklare hvorfor PG blør lett. I c) sees nærbilde (20x) av tallrike blodkar sentralt i utveksten, dels som kapillærer og dels som litt større tynnveggete blodkar.
Takk
En stor takk til fotograf Espen Harward for uvurderlig hjelp med bilder, dels for å få de fleste scannet på nytt slik at det var mulig å få dem i en størrelse som harmonerer med god kvalitet til trykking, og dels for minutiøs redigering.
Referanser
Gomes SR, Shakir QJ, Thaker PV, Tavadia JK. Pyogenic granuloma of the gingiva: A misnomer? – A case report and review of the literature. J Indian Soc Periodontol 2013; 17: 514–9.
Grung B, Johannessen AC. Oral lichen planus med malignitetsutvikling. Nor Tannlegeforen Tid. 2014; 124: 376–8.
Grung B, Johannessen AC. Perifert kjempecellegranulom – rapport av 15 kasus. Nor Tannlegeforen Tid. 2020; 130: 422–8.
Grung B, Johannessen AC. Perifert ossifiserende fibrom – en vanskelig klinisk diagnose. Nor Tannlegefor Tid. 2020; 130: 922-9.
Ferry AP, Zimmermann LE. Granuloma pyogenicum of limbus. Arch Ophthalmol 1965; 74: 229–230.
Chandrashekar B: Minmally invasive aproach to eliminate pyogenic granuloma: a case report. Case Rep Dent 2012; 2012: 909780. doi: 10.1155/2012/909780. Epub 2012 Jan 26.
Gordon-Nunez MA, Carvalho MV, Benevenuto TG, Lopes MFF, Silva LMM, Galvao HC. Oral pyogenic granuloma: a retrospective analysis of 293 cases in a Brazilian population: J Oral Maxillofac Surg 2010; 68: 2185–8.
Al-Khateeb T, Ababneh K. Oral pyogenic granuloma in Jordanians: a retrospective analysis of 108 cases. J Oral Maxillofac Surg 2003; 61: 1285–8.
Jafarzadeh H, Sanatkhani M, Mohtasham N. Oral Pyogenic Granuloma: A Review. J Oral Sci. 2006; 48: 167–75.
Kamala KA, Ashok L, Sujatha GP. Pyogenic granuloma on the upper labial mucosa: a case report. J Clin Diagn Res 2013; 7: 1244–6.
Poudel P, Chaurasia N, Marla V, Srii R. Pyogenic Granuloma of the Upper Lip: A Common Lesion in an Uncommon Location. J Taibah Univ Med Sci 2018; 14: 95–8.
English summary
Grung B, Johannessen AC.
Pyogenic (telangiectatic) granuloma – a photographic study
Nor Tannlegeforen Tid. 2021; 131: 376–85
This is a photographic study of 70 cases of pyogenic granuloma (PG) and pregnancy granuloma (granuloma gravidarum – GG), not previously published, registered in an oral surgery practice over a period of 33 years. Of the 70 cases, 40 were from women and 30 from men. PG lesions have usually a red colour, with the surface partly covered with yellow fibrin, due to underlying ulceration. The age of the patients varied from five to 94 years, mean age was 44 years. Of these, 44 (63 %) were from the marginal gingiva, 15 from tongue, seven from buccal mucosa, three from lip mucosa and one from the soft palate. Twelve of the cases were found in pregnant women and were therefore GG. All lesions were surgically removed and histologically confirmed.
Korresponderende forfatter: Bjarte Grung, Drammen Oralkirurgi, Torgeir Vraasplass 6, 3044 Drammen, E-post: bjartegrung@me.com
Artikkelen har gjennomgått ekstern faglig vurdering.
Akseptert for publisering 14.11.2020
Grung B, Johannessen AC. Pyogent (telangiektatisk) granulom – en fotografisk studie. Nor Tannlegeforen Tid. 2021; 131: 378–85
Norsk MeSH: Kasusrapporter; Pyogent (telangiektatisk) granulom; Munn, tenner og svelg
