Kirurgisk behandling av retinert andre molar i underkjeven. En retrospektiv studie
Hovedbudskap
Suksess ved behandling av retinert MM2 avhenger av tidlig diagnose, tidlig intervensjon og korrekt behandlingsvalg.
Kirurgisk fjerning av MM3 før MM2 har kommet i okklusjon, ga forutsigbar og vellykket behandling.
Kjeveortopedisk drag med påliming av lenke på delvis frembrutt MM2, etter kirurgisk fjerning av MM3 viste også gode resultater, men utvalget var lite i denne gruppen.
Sammendrag
Det er en økende forekomst av retinerte 12-års jeksler i underkjeven (2. molar i mandibelen, MM2). Det finnes flere behandlingsalternativer ved retinerte MM2, både kirurgiske og kjeveortopediske. Vi presenterer en retrospektiv studie av behandlingsresultatene av ikke-frembrutte MM2 hos pasienter under 18 år som ble behandlet ved vår avdeling i perioden 2014–2016.
49 pasienter ble inkludert i studien og vurdert etter fullført behandling. Gjennomsnittsalder for utvalget på operasjonstidspunkt var 15,3 år. Gjennomsnittsalder ved kontrolltidspunkt var 18,4 år.
Totalt ble 43 mandibulære visdomstenner (MM3) fjernet hos 31 pasienter. Ti MM2 ble fjernet hos 9 pasienter. Åtte MM2 ble frilagt med påliming av lenke for kjeveortopedisk fremføring hos 6 pasienter. Fire pasienter (hvorav 2 pasienter inkludert i gruppen som fikk fjernet MM3 kontralaterale side) fikk fjernet både MM2 og MM3 og 1 pasient fikk utført en autotransplantasjon.
Vi fant at den mest forutsigbare og vellykkede behandlingen ved retinert MM2, er kirurgisk fjerning av MM3 før MM2 har kommet i okklusjon. Kjeveortopedisk drag med påliming av lenke på delvis frembrutt MM2, etter kirurgisk fjerning av MM3 gav også vellykket behandlingsresultat, men denne behandlingen ble utført i langt mindre grad. Vellykket behandling av retinert MM2, krever tidlig diagnostikk og intervensjon og i mange tilfeller samarbeid mellom oralkirurg og kjeveortoped.
Trangstilling er vanlig forekommende, og ikke-frembrutt 2. molar i mandibelen (MM2), er en problemstilling som regelmessig sees av kjeveortopeder og oralkirurger. Forekomsten av retinerte MM2 varierer i litteraturen, men det er trolig en økende prevalens de siste årene (1). Nyere studier viser en forekomst på 1 % – 1,36 % (1, 2), mens det i eldre studier rapporteres en lavere forekomst med en prevalens på 0.03 % – 0.15 % (3, 4).
Definisjonen på en retinert tann er at den ikke står i normal posisjon til forventet tid, eller når det er åpenbart at tannen ikke kommer til å eruptere spontant (4). Retinerte MM2 er beskrevet i tre varianter med ulik angulering: mesial, vertikal og distal. Mesial angulering er den mest vanlige formen. Høy mesialvinkling av MM2 initialt er assosiert med økt risiko for at tannen ikke bryter frem (4). Cassetta et al. fant at blant retinerte MM2 var 87,7 % i mesio-angulær posisjon, mens 10,5 % var i disto-angulær og 1,8 % i vertikal posisjon. Man så bilateralt retinerte MM2 i 42,5 % av tilfellene. Videre fant de at det som karakteriserte pasienter med retinerte MM2 var trangstilling og kortere avstand enn normalt mellom mandibulære 1. molar og den anteriore begrensning av ramus (1).
De siste årene har det vært en nedgang av ekstraksjonskasus i kjeveortopedien fra 35 % i 1986 til 15 % i 2014 (5). Trangstilling er en faktor som er sterkt korrelert med retensjon av 2. molarer (M2) (4, 6, 7). Ofte sees posterior plassmangel hos pasienter med retinert MM2 (1). En årsak til posterior plassmangel kan være kjeveortopedisk distalføring av molarer der det foreligger trangstilling (8). At vi i den senere tid har sett økt insidens av retinerte MM2, kan være et resultat av nettopp dette. Det er i tillegg sett en økt forekomst av distaltippede MM2 hos pasienter som har fått utført kjeveortopedisk behandling uten premolarekstraksjon sammenliknet med pasienter som har fått kjeveortopedisk behandling med premolarekstraksjon (8).
Hos pasienter med uttalt plassmangel der det ikke er tilstrekkelig lengde i tannbuen, vil ekstraksjon av premolar ofte være den foretrukne metoden. I andre tilfeller med tilstrekkelig plass i tannbuen uten alvorlig leppe-protrusjon, kan kjeveortoped velge non-ex behandling (8). Richardson et al. fant en plassøkning i molarregionen ved ekstraksjon av første premolar, sammenliknet med non-ex kasus hos pasienter som ble behandlet kjeveortopedisk grunnet plassmangel (9). I non-ex kasus, som består av å holde tilbake eller distalføre permanente molarer, fører dette i noen tilfeller til at M2 beveger seg bakover, tilter distalt eller roteres slik at plass for erupsjon av 3. molar (M3) blir mindre (8).
Det finnes flere behandlingsalternativer for å tilstrebe fullstendig erupsjon av retinert 2. underkjevemolar. Tradisjonelle behandlingsvalg er kirurgisk fjerning av visdomstann (mandibulære 3. molar, MM3), kirurgisk fjerning av MM2 for at MM3 kan bryte frem på MM2 sin plass, eller kirurgisk frilegging med feste av lenke for kjeveortopedisk drag og påfølgende kjeveortopedisk oppretting av MM2, med eller uten fjerning av MM3. Flere studier har vist lovende og forutsigbare resultater ved kirurgisk fjerning av MM3 ved retinert MM2 (10, 11). Kirurgisk fjerning av 2. underkjevemolar for at visdomstann skal bryte frem på MM2 sin plass, viser varierende resultater (4, 7, 12, 13). Dacre et al. viser gode resultater dersom fjerning av MM2 skjer når kronen på MM3 er ferdigutviklet, men før det foreligger radiologiske tegn til rotutvikling (12). Magnusson et al. så på retinerte 2. molarer både i mandibelen og i maksillen. De observerte at fjerning av M2 for at M3 skal bryte frem på M2 sin plass, gir feilplassering av M3 dersom den bryter frem, og da typisk med enten tipping til kryss- eller saksebitt eller ikke fullt eruptert tann (7). Ved denne behandlingen vil det i tillegg være en risiko for overerupsjon av antagonist på grunn av forsinket frembrudd av visdomstann (4).
Behandling av retinert MM2 er ansett som vanskelig, da resultatet av behandlingen er uforutsigbart. Suksess avhenger av tidlig diagnose, tidlig intervensjon og korrekt behandlingsvalg. På grunn av forsinket diagnose av tilstanden, vil man ofte ikke oppnå en akseptabel posisjon av tannen og kjeveortopedisk behandling kan dermed bli aktuelt. Det anbefales derfor tidlig radiologisk undersøkelse, slik at diagnose kan stilles tidligst mulig, ved mistanke om forsinket frembrudd (14). Per i dag vet man ikke hva som er den beste behandling, og rett behandlingsvalg kan variere fra et pasientkasus til et annet.
Ved Det odontologiske fakultet i Oslo, Avdeling for oral kirurgi og oral medisin, ser vi regelmessig tilfeller av MM2 som kun delvis bryter frem eller er helt dekket av ben. Flere slike pasienter er behandlet hos oss enten med kirurgisk fjerning av MM2, kirurgisk fjerning av MM3 eller frilegging av ikke-frembrutt MM2 med eller uten påliming av lenke.
Målet med denne retrospektive studien var å analysere behandlingsvalget og resultatet av behandlingen av ikke-frembrutte MM2 hos personer under 18 år.
Pasienter og metoder
Pasienter
Ved Det odontologiske fakultet ved Universitetet i Oslo benyttes det elektroniske journalsystemet Salud. Det ble gjennomført et søk i Salud med behandlingskodene for kirurgisk fjerning av tann 37/47 eller 38/48 (kode KIR405a eller c) eller frilegging (med eller uten feste av lenke, kode KIR416) av 37/47, hos pasienter under 18 år. Disse dataene ble innhentet for perioden 01.01.2014 til 31.12.2016. Hver enkelt journal ble deretter gjennomgått manuelt. Journaler som ikke oppfylte kriterier for inklusjon, ble ekskludert.
Inklusjonskriterier
-
Operert ved Avdeling for oral kirurgi og oral medisin i tidsrommet 2014–2016 med behandlingskode for
Kirurgisk fjerning av tann (38/48/37/47)
Frilegging av tann 37/47 med eller uten påliming av lenke
(Ved samme problemstilling kontralaterale side, kan operasjon ha blitt utført før eller etter det aktuelle tidsrom, disse tennene er likevel inkludert i studien.)
Retinert eller ikke-frembrutt MM2
Under 18 år ved (første) behandlingstidspunkt
Eksklusjonskriterier:
Behandling utenfor nevnte tidsrom eller andre behandlingskoder
Fullt frembrutt MM2
Multiple agenesier
Pasienter hvis journaler hadde manglende informasjon eller dokumentasjon
Alle pasienter som blir behandlet ved Avdeling for oral kirurgi og oral medisin ved Det odontologiske fakultet, UiO, er henvist enten internt fra andre avdelinger på huset eller eksternt fra tannlege eller annen behandler. I vårt utvalg, var alle pasientene henvist fra enten allmenntannlege eller fra kjeveortoped. Dersom valg av behandling ikke var spesifisert i henvisningen, ble behandlingsvalg i samråd med pasient og henviser, tatt av behandler enten alene eller i samråd med andre ansatte.
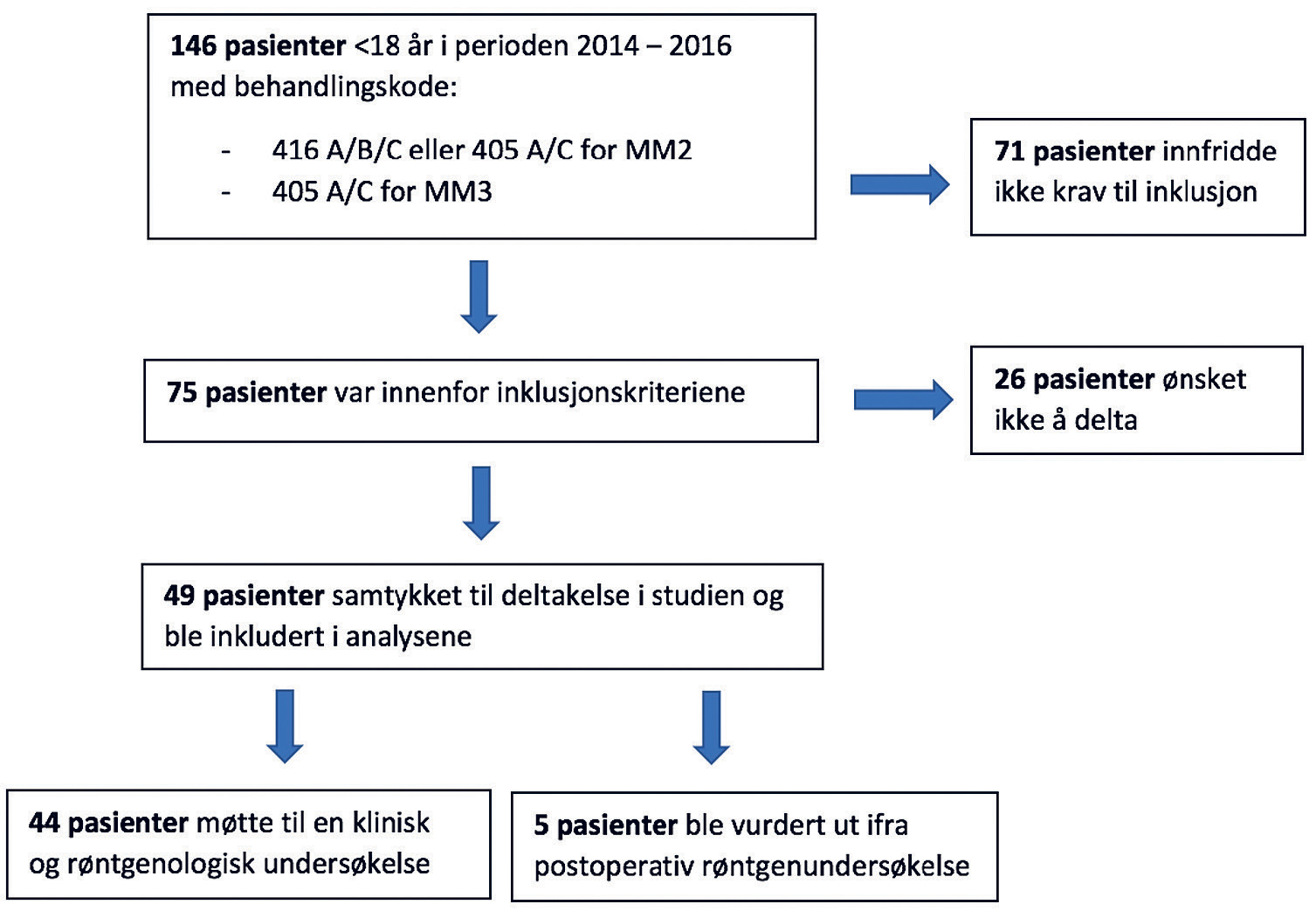
Figur 1. Flytdiagrammet viser inklusjonsprosessen i studien. Totalt 49 pasienter ble inkludert i stuen, hvorav 5 ble vurdert på bakgrunn av røntgenbilder som allerede forelå i journalsystemet. 44 pasienter møtte til klinisk undersøkelse med en røntgenologisk vurdering.
Metoder
Etter gjennomgang av pasientmateriale var det 75 pasienter som innfridde krav til inklusjon. Disse ble tilbudt time for oppfølging og deltakelse i studien, hvorav 49 samtykket til deltakelse. Pasientene som takket nei til deltakelse i studien, hadde enten flyttet og bodde for langt unna, eller ønsket ikke å bruke tid på å delta. Pasienter som samtykket til deltagelse, men ikke hadde mulighet til å møte til en klinisk undersøkelse, ble inkludert der det allerede forelå en postoperativ radiologisk undersøkelse. Flytdiagram i Figur 1, viser hvordan pasientutvalget fremkom.
Det ble utført en radiologisk undersøkelse med enten periapikalbilde eller OPG for å verifisere MM2 eller MM3s tannstilling. Klinisk undersøkelse med kliniske fotografi og bruk av blåpapir for okklusjonskontroll ble benyttet for å verifisere tannens stilling i tannrekken, gingivale forhold og okklusjon. Klinisk undersøkelse ble foretatt av førsteforfatter. Vurdering av vellykkethet postoperativt ble også vurdert av førsteforfatter.
Grad av vellykkethet i denne studien er oppgitt i % og beskriver vellykket frembrudd av MM2 eller MM3. I noen tilfeller forelå det ingen antagonist, eller antagonist var ute av stilling. Vellykket frembrudd gav i disse tilfellene ikke alltid vellykket okklusjon.
Godkjenninger
Alle deltakere som møtte til undersøkelsen signerte samtykkeskjema for deltakelse i studien. Norsk Senter for Forskningsdata (NSD) godkjente studien, med prosjektnummer 55309. Da denne studien anses som en kvalitetsstudie og ikke et klinisk forskningsprosjekt, ble det ikke søkt Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK) for godkjenning av studien.
Resultater
Utført behandling
Totalt 49 pasienter ble vurdert. Av inkluderte pasienter operert i gjeldende tidsrom, var kjønnsfordelingen 55,1 % menn og 44,9 % kvinner. Gjennomsnittsalder for utvalget på operasjonstidspunkt var 15,3 år. Gjennomsnittsalder ved kontrolltidspunkt var 18,4 år. Ingen av pasientene i utvalget hadde noen alvorlig form for underliggende sykdom.
I denne retrospektive studien som omfatter perioden 2014–2016, ble 43 MM3 fjernet hos 31 pasienter. Ti MM2 ble fjernet hos 9 pasienter. Åtte MM2 ble frilagt med påliming av lenke for kjeveortopedisk fremføring hos 6 pasienter. Totalt 4 pasienter (hvorav 2 pasienter inkludert i gruppen som fikk fjernet MM3 kontralaterale side) fikk fjernet både MM2 og MM3 i én kvadrant og 1 pasient fikk utført fjerning av MM2 med autotransplantasjon av MM3 til MM2 sin plass.
Av pasientmaterialet vi undersøkte, så vi en høy andel av distaltippede MM2 med overliggende bløtvev distalt (operkel) og med delvis antagonistkontakt mesialt. De fleste av våre pasienter med denne problemstillingen ble behandlet med kirurgisk fjerning av MM3.
Tabell 1 viser de ulike behandlingene som ble utført i vårt materiale. Hyppigst forekommende var behandling med fjerning av visdomstann.
Behandling utført: |
Antall pasienter: |
Antall tenner: |
|---|---|---|
Mandibulære 3. molar (MM3) fjernet: |
31 |
43 |
Mandibulære 2. molar (MM2) fjernet: |
9 |
10 |
Frilegging med påliming av lenke på MM2: |
6 |
8 |
MM2 + MM3 fjernet: |
4 |
8 |
Autotransplantasjon MM3 til MM2 |
1 |
1 |
Behandlingsresultat
I vårt materiale fant vi høy grad av vellykkethet hos gruppen pasienter som mottok behandling med kirurgisk fjerning av MM3 før MM2 hadde kommet i okklusjon. I denne gruppen erupterte 84,6 % spontant (22 av 26 tenner). Blant MM2 som allerede var i delvis okklusjon og som mottok samme behandling, oppnådde kun 17,6 % vellykket frembrudd (3 av 17 tenner).
Alle pasientene som fikk utført frilegging av MM2 med påliming av lenke for aktiv fremføring av delvis frembrutt MM2, var henvist fra kjeveortoped. Denne behandlingen viste svært gode resultater i tilfeller der MM3 manglet preoperativt eller samtidig ble fjernet, med 100 % vellykket frembrudd (5 av 5 tenner). I gruppen som fikk samme behandling, men der MM3 fortsatt var til stede og ikke ble fjernet preoperativt, var vellykket frembrudd 0 % (0 av 3 tenner).
Fjerning av MM2 for at MM3 skulle bryte frem på MM2 sin plass, viste vellykket frembrudd i 40 % av tilfellene (4 av 10 tenner).
Resultatene av de ulike behandlingsvalgene er presentert i tabell 2.
Type behandling: |
Antall tenner: |
Postoperativt resultat: |
|
|---|---|---|---|
Fjerning av MM3 |
Frembrudd av MM2 |
||
MM2 ikke i okklusjon pre-op: |
26 |
22 |
84,6 % |
MM2 delvis i okklusjon pre-op: |
17 |
3 |
17,6 % |
Totalt |
43 |
24 |
55,8 % |
Frilegging m/lenke MM2 |
Frembrudd av MM2 |
||
Frilegging. MM3 mangler/fjernes |
5 |
5 |
100 % |
Frilegging. MM3 beholdes |
3 |
0 |
0 % |
Totalt |
8 |
5 |
62,5 % |
Fjerning av MM2 |
Frembrudd av MM3 |
||
10 |
4 |
40 % |
|
Resultat av behandlingsalternativene med kasuspresentasjoner
Kirurgisk fjerning av MM3 i tilfeller der MM2 ikke var i okklusjon preoperativt
I gruppen der MM2 ikke var i okklusjon preoperativt og MM3 ble fjernet, hadde 22 av 26 tenner kommet i okklusjon ved kontroll, dette tilsvarer 84,6 %.
Kasus 1
En 14 år gammel jente ble henvist til vår avdeling for vurdering og behandling grunnet ikke-frembrutt tann 37. Preoperativ undersøkelse viste retinert tann 37, uten okklusjonskontakt. Det ble utført kirurgisk fjerning av tann 38 for å fremme erupsjon av tann 37. Ved undersøkelse 4 år postoperativt så man spontant frembrudd av tann 37 med god okklusjon mot antagonist og fin plassering i tannrekken (figur 2).
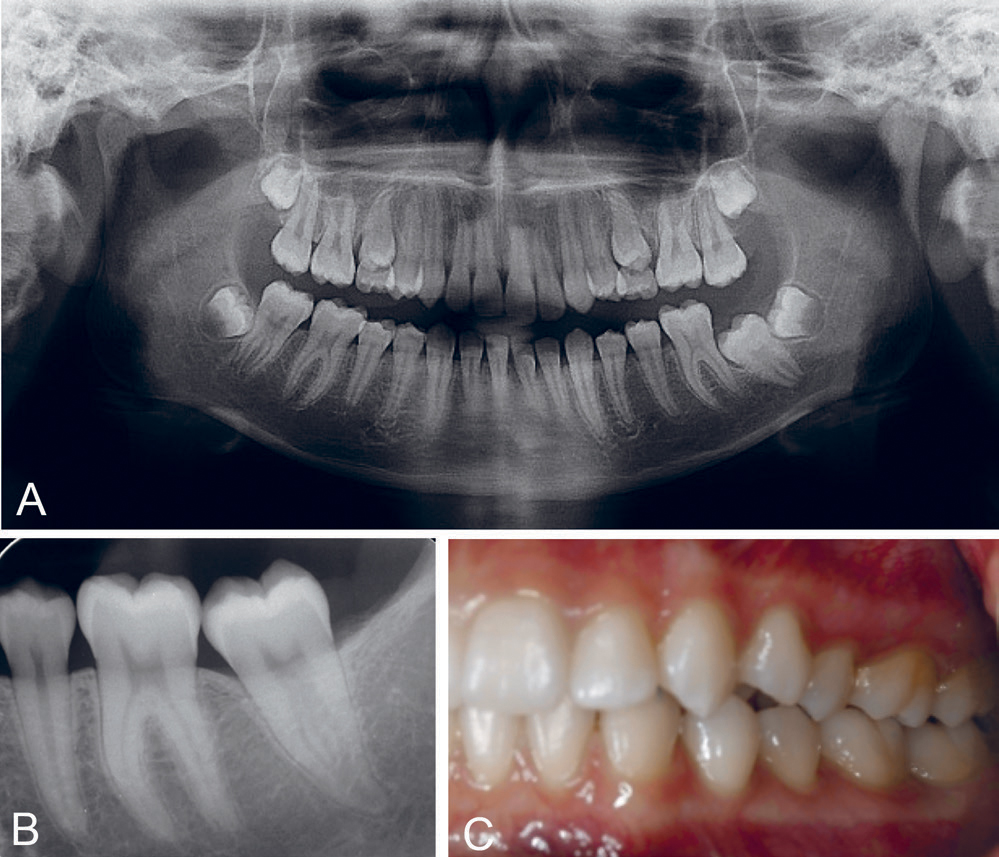
Figur 2. Kasus 1: Jente 14 år. OPG (A) med ikke-frembrutt tann 37. Det ble utført kirurgisk fjerning av tann 38. Periapikalbilde (B) og klinisk bilde (C) 4 år post operativt viste frembrudd av tann 37 med god okklusjon mot antagonist.
Kirurgisk fjerning av tann MM3 der MM2 var i delvis okklusjon preoperativt
Hos pasienter der MM2 var i delvis okklusjon preoperativt, med overliggende bløtvev distalt på tannen, så man i de fleste tilfeller liten endring i tannens aksestilling eller forbedring av okklusjonen postoperativt. Imidlertid så man i mange tilfeller bedrede bløtvevsforhold over distale del av kronen til MM2, enten med mindre eller med bortfall av operkel over MM2 (figur 3C). Av 17 MM2 som var i delvis okklusjon, var det 3 tenner som rettet seg opp ved kirurgisk fjerning av MM3, dette utgjør 17,6 %.
Kasus 2:
En 18 år gammel gutt med retinert og distovertert tann 37 og 47 ble henvist til vår avdeling for fjerning av 38 og 48. Tann 37 og 47 var delvis i okklusjon med antagonist preoperativt. Etter fjerning av tann 38 og 48 så man ingen endring i aksestilling til tann 37 og 47. Imidlertid så man fine bløtvevsforhold omkring 37 og 47 (figur 3).
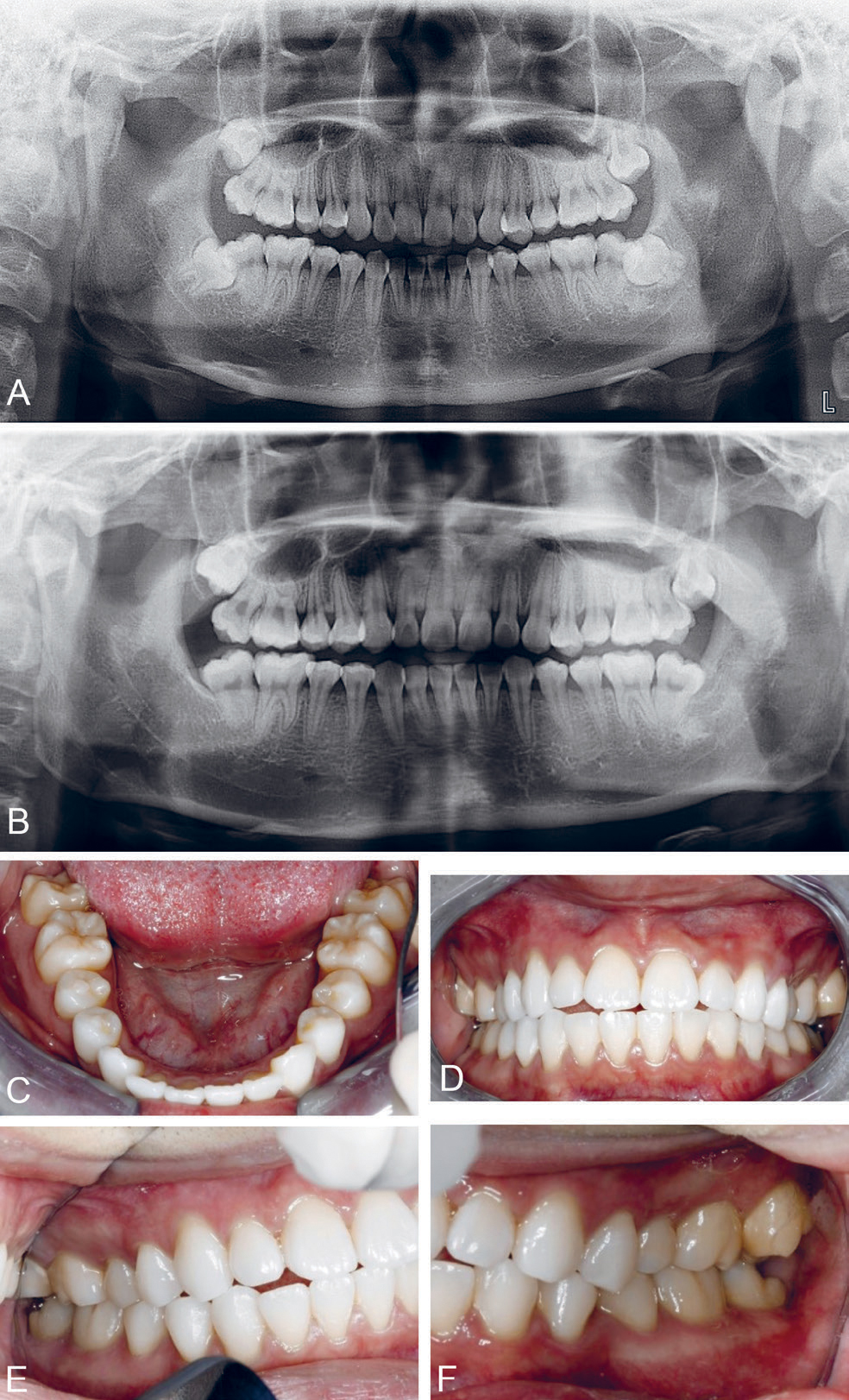
Figur 3. Kasus 2: OPG (A) gutt 18 år, med retinert og distovertert tann 37 og 47. OPG (B) 2 år postoperativt etter kirurgisk fjerning av tann 38 og 48. Ingen endring i aksestilling til tann 37 og 47 postoperativt. Postoperative kliniske fotografier (C-F) 2 år etter fjerning av tann 38 og 48. Fine bløtvevsforhold, uten slimhinnedekke eller operkel over tann 37 og 47.
Frilegging av delvis frembrutt MM2 med påliming av lenke for kjeveortopedisk fremføring
Åtte tenner ble inkludert i gruppen som fikk utført frilegging av MM2 med påliming av lenke for aktiv fremføring av tann ved hjelp av kjeveortopedisk apparatur. Av disse kom 5 MM2 fint frem i tannbuen med god okklusjon til antagonist, 3 MM2 kom ikke frem. I tilfellene der MM2 erupterte, ble enten MM3 fjernet samtidig, preoperativt eller MM3 manglet. Tre MM2 ble frilagt med påliming av lenke hos 2 pasienter, uten fjerning av MM3. Hos disse pasientene kom ikke MM2 frem. Det endte med ekstraksjon av MM2 og videre kjeveortopedisk behandling med mesialføring av MM3 hos den ene pasienten, mens den andre fikk fjernet både MM2 og MM3 på begge sider.
Kasus 3
En 13 år gammel jente med retinert tann 37 ble henvist til vår avdeling, med mistanke om 38 som erupsjonshinder for tann 37. Det ble utført kirurgisk fjerning av tann 38. Ni måneder postoperativt så man ingen videre frembrudd av tann 37, og det ble utført kirurgisk frilegging av tann 37 med påliming av lenke for kjeveortopedisk fremføring. Etter 1,5 år med drag på tann 37 var tannen ikke kommet frem, pasientens alder var da 15 år. Tann 37 ble igjen frilagt med samtidig radikal benfjerning omkring kronen på tann 37. Kjeveortopedisk drag ble kontinuert og 6 måneder postoperativt så man at tann 37 var fullt frembrutt (figur 4).
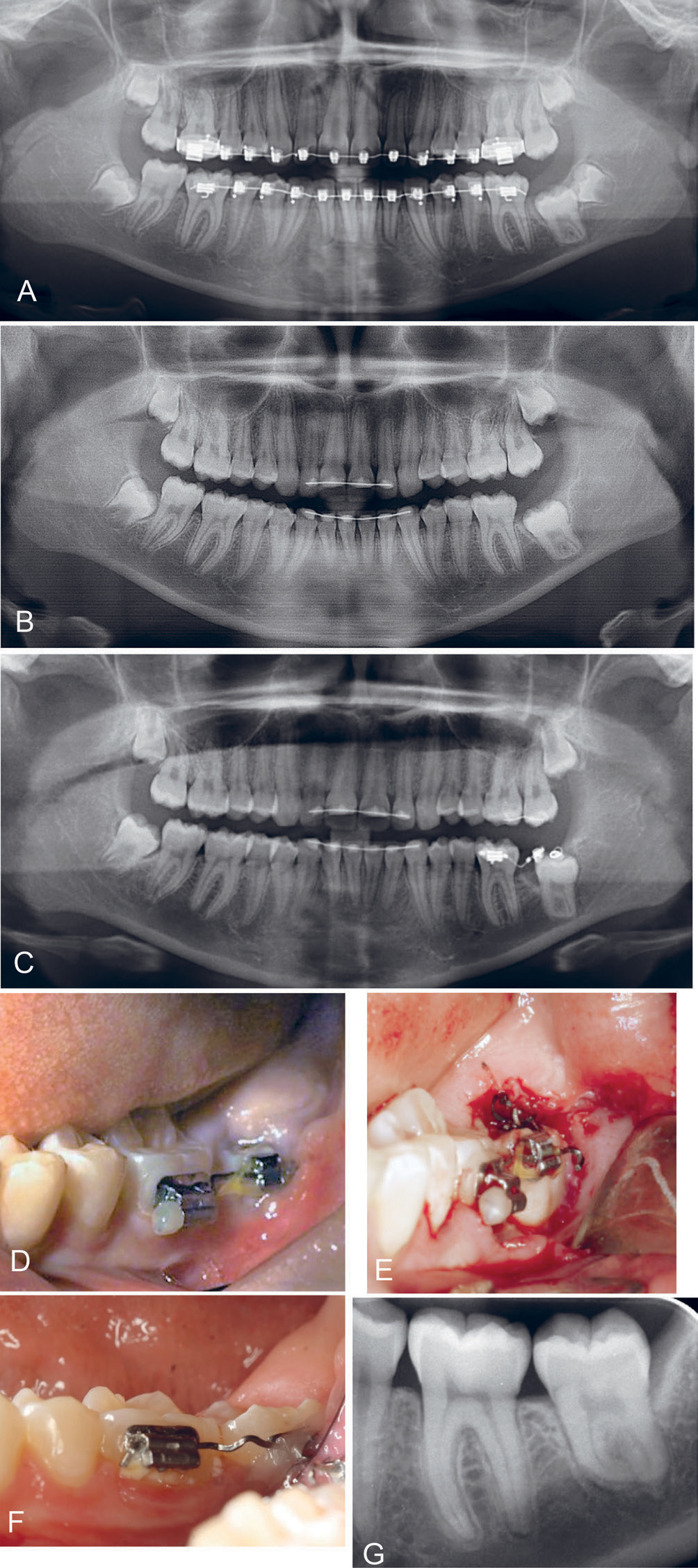
Figur 4. Kasus 3: OPG (A) av 13 år gammel jente med retinert tann 37. Det ble utført kirurgisk fjerning av tann 38. OPG (B) 9 mnd. postoperativt viste ingen videre frembrudd av tann 37 og tann ble frilagt med påliming av lenke. OPG (C) og klinisk bilde (D) etter 1,5 år med kjeveortopedisk drag på tann 37 viser fortsatt ikke-frembrutt tann 37. Kirurgisk frilegging ble utført på nytt, med samtidig radikal benfjerning omkring kronen på tann 37 (E). Kjeveortopedisk drag ble kontinuert (F) og 6 mnd. postoperativt var tann 37 fullt frembrutt, periapikalbilde (G).
Fjerning av MM2 for at MM3 kan bryte frem på MM2 sin plass
I utvalget som fikk fjernet MM2 i håp om at MM3 skulle bryte frem på MM2 sin plass, ble 10 MM2 fjernet. Av disse var det 4 MM3 som erupterte til fullstendig eller delvis okklusjon med antagonist. De resterende 6 MM3 som ikke erupterte etter fjerning av MM2, hadde en tendens til å ende opp i retinert posisjon med mesial vinkling, med unntak av én tann som ikke viste videre frembrudd.
Kasus 4
En 15 år gammel jente med retinert tann 47 med grav karies, ble henvist til vår avdeling for vurdering og behandling. Tann 47 ble fjernet kirurgisk. Fire år postoperativt var 48 retinert og beliggende horisontalt (figur 5).
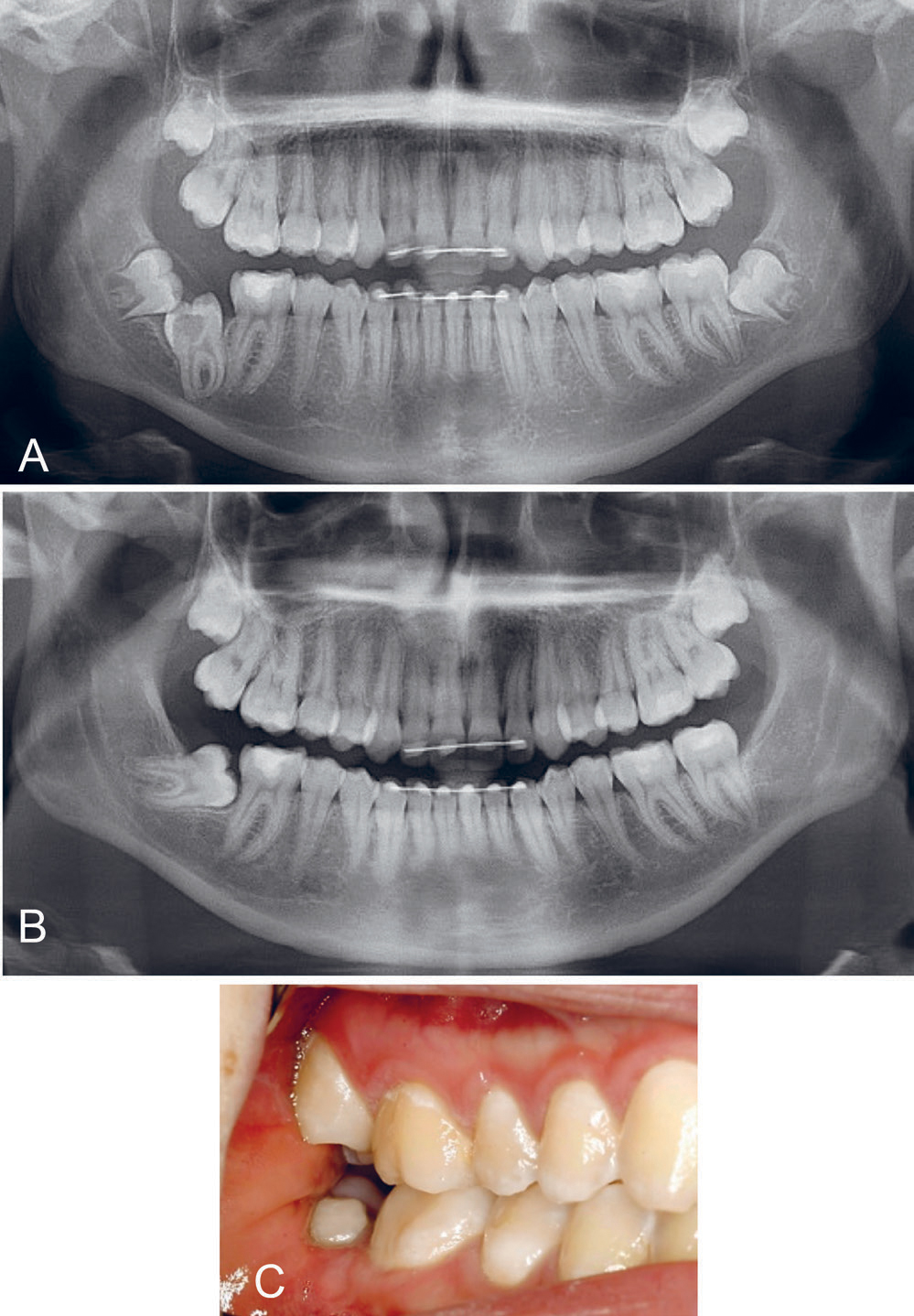
Figur 5. Kasus 4: OPG (A) jente 15 år. Retinert tann 47 med karies. Tann 47 ble fjernet kirurgisk. OPG (B) og klinisk bilde (C) 4 år postoperativt med tann 48 retinert og beliggende horisontalt.
Annen behandling
Fire pasienter fikk fjernet MM2 og MM3 samtidig. Disse pasientene ble inkludert i utvalget og sier noe om at tidligere utført behandling, ikke har vært vellykket. Én pasient fikk utført autotransplantasjon av MM3 til MM2 sin plass, med tilfredsstillende resultat.
Diskusjon
I vår studie som omhandler retinerte 2. underkjevemolarer, fant vi at kirurgisk fjerning av visdomstann før MM2 har kommet i okklusjon, gav forutsigbar og vellykket behandling. Kjeveortopedisk drag med påliming av lenke etter kirurgisk fjerning av MM3 viste også gode resultater, men utvalget var lite i denne gruppen.
I vårt utvalg, var alle pasientene henvist fra enten allmenntannlege eller fra kjeveortoped. Dersom ønsket behandling ikke var spesifisert i henvisning, ble behandlingsvalg tatt av behandler enten alene eller i samråd med annen ansatt etter informert samtykke fra pasient. Behandlingsvalg ble tatt på grunnlag av klinisk skjønn, der typisk fjerning av visdomstann ble utført der man tenkte seg at denne var erupsjonshinder for 2. underkjevemolar. Mens frilegging av 2. underkjevemolar med påliming av lenke ble utført som et ledd i kjeveortopedisk behandling.
Kirurgisk fjerning av MM3 i tilfeller der MM2 ikke var i okklusjon preoperativt
I gruppen der MM2 ikke var i okklusjon preoperativt og MM3 ble fjernet, var 22 av 26 tenner kommet i okklusjon ved kontroll, dette tilsvarer 84,6 %.
Behandling med kirurgisk fjerning av MM3 før MM2 er i okklusjon, er en forutsigbar behandling ved retinert MM2. I vårt materiale var det flest pasienter som mottok denne behandlingen. Vi så en klar sammenheng mellom retinert MM2 uten okklusjonskontakt og spontant frembrudd av MM2 ved kirurgisk fjerning av MM3. Dette så vi i hele 84,6 % av tilfellene. Andre studier har vist tilsvarende resultater (10, 11). Kavadia et al. studerte pasienter som fikk fjernet MM3 enten før eller underveis i kjeveortopedisk behandling, der det var forsinket erupsjon av MM2 og der det forelå kliniske tegn til plassmangel posteriort i mandibelen i alderen 10–14 år (10). De fant at tidlig tannfjerning av MM3 fasiliterte frembrudd av MM2. Wellfelt og Varpio viste i sin studie 100 % vellykkethet ved fjerning av MM3 med eller uten kirurgisk frilegging av MM2, som behandling av retinerte MM2. I tilfellene der MM2 var delvis i okklusjon, var vellykketheten lavere (11).
Kirurgisk fjerning av MM3 der MM2 var i delvis okklusjon preoperativt
Alle pasientene med distaltippet MM2, hadde gjennomgått kjeveortopedisk behandling uten ekstraksjon av premolar. De fleste av våre pasienter med denne problemstillingen ble behandlet med kirurgisk fjerning av MM3. Vi observerte at MM2 postoperativt i disse tilfellene, sjeldent endret aksestilling etter ekstraksjon av MM3 og at det ble liten bedring av okklusjon (kun 17,6 % viste videre frembrudd). Disse funnene samsvarer med Wellfelt og Varpio som observerte at i tilfeller med distaltippet MM2, var det ingen spontan bedring i tannens aksestilling etter fjerning av MM3 (11). I non-ex kasus i forbindelse med kjeveortopedisk behandling av trangstilling, kan det derfor være en god idé og vurdere fjerning av MM3 profylaktisk før, eller underveis i behandlingen, slik at man ikke ender med en distovertert MM2 delvis i okklusjon etter endt kjeveortopedisk behandling.
I en studie utført av You et al. så man en forskjell på høyden av bennivået distalt for MM2 hos pasienter som hadde mottatt kjeveortopedisk behandling med og uten premoarekstraksjon. De fant at ved non-ex behandling, var det signifikant høyere bendekke distalt for MM2; benet dekket halve kronen, mens i gruppen som fikk utført ekstraksjon av premolar lå bennivået lavere; ved emalje-cement grensen (8). Vi så i vårt materiale, ved distovertert MM2, bedrede distale bløtvevsforhold og et lavere distalt bennivå postoperativt etter fjerning av MM3. Da fjerning av retinert MM3 også krever benfjerning distalt for MM2, er dette et mindre overraskende funn. Man kan tenke seg at man oppnår bedre periodontal helse i området til en distovertert MM2, dersom man samtidig med kirurgisk fjerning av MM3 reduserer benhøyde distalt for MM2. Kanskje bør man ved fjerning av MM3 i disse tilfellene, fokusere ekstra på dette for å kunne sikre ønsket benhøyde og derved bedrede bløtvevsforhold.
Frilegging av MM2 med påliming av lenke for kjeveortopedisk fremføring
Pasientene som var henvist fra kjeveortoped for kirurgisk frilegging med påliming av lenke på MM2 for kjeveortopedisk fremføring, hadde høy vellykkethet i de tilfeller der MM3 var fjernet tidligere eller ble fjernet samtidig. Vellykketheten var 100 %, og alle disse tennene oppnådde god okklusjonskontakt med antagonist. Tre tenner fikk pålimt lenke på MM2 uten fjerning av MM3, og disse tennene viste ingen videre erupsjon. I denne gruppen der MM2 ble frilagt, med eller uten fjerning av MM3, var materiale lite. En kan dermed ikke konkludere sikkert ut ifra disse resultatene. Det gir oss likevel en indikasjon på at tidlig intervensjon og styring av frembrudd til MM2 er fordelaktig.
Fjerning av MM2 for at MM3 kan bryte frem på MM2 sin plass
Fjerning av MM2 for at MM3 kan bryte frem på MM2 sin plass, viste i 40 % av tilfellene vellykket frembrudd. Selv om disse tennene oppnådde fullt frembrudd, oppnådde ikke alle vellykket okklusjon, blant annet på grunn av manglende antagonist. Tidligere studier har vist vellykkethet ved kirurgisk fjerning av MM2 for at MM3 skal kunne bryte frem på MM2 sin plass, dersom det skjer når kronen er ferdigutviklet og uten radiologisk tegn til rotutvikling (12). Dette avviker fra våre funn. I vårt materiale ble 7 av 10 MM2 fjernet på et tidspunkt der kronen til MM3 var ferdigutvikletuten tegn til rotutvikling. Fire av disse kom i okklusjon med antagonist, men kun 1 av disse okkluderte med et tilfredsstillende resultat. Dette er funn som samsvarer med Magnusson et al. som så på ulike behandlinger ved retinerte M2 både i maksillen og mandibelen, de fant at ekstraksjon av M2 for at M3 skulle bryte frem, ikke var vellykket. De få M3 som erupterte etter ekstraksjon av M2, var feillplasserte med enten tipping til kryss- eller saksebitt eller ikke fullt eruptert (7). Det kan tenkes at årsaken til et ikke-tilfredsstillende okklusjonsresultat ved denne behandlingen skyldes at erupsjon av MM3 skjer på et senere tidspunkt enn MM2. Denne behandlingen vil dermed kunne gi supraerupsjon eller feilplassering av antagonist. Dette er også bekreftet av Raghoebar et al. (15).
Annen behandling
I vårt materiale ble det utført én autotransplantasjon. Denne viste vellykket resultat. Generelt viser autotransplantasjoner høy grad av vellykkethet og kan vurderes i tilfeller der det foreligger retinert MM2 og der andre behandlingsvalg er usikre. En gunstig rotanatomi og gode plassforhold er en forutsetning. Autotransplaterte tenner krever i mange tilfeller kjeveortopedisk korreksjon postoperativt og dette må presenteres for pasienten.
Styrker og svakheter:
Vår styrke er at en person har vurdert resultatet av alle behandlingene. Studien har noen svakheter, først og fremst det retrospektive designet. En annen svakhet er at behandlingen som ble utført ikke var blindet for observatør ved vurdering av behandlingsresultatet. Det er valgt å ikke bruke statistiske analyser i studien. Det er flere årsaker til denne beslutningen. Utvalget i studien er lite. Gruppen er i tillegg heterogen med stor variasjon i preoperativ status. Dette ville gitt resultater med relativ stor seleksjonsbias i statistiske analyser. I tillegg kan preoperativ status medvirke til det postoperative resultatet avhengig av behandlingsvalg og dermed være en betydelig konfunder.
Konklusjon
Ut ifra våre funn, er kirurgisk fjerning av MM3 når MM2 er retinert og uten noen okklusjonskontakt, en behandling som viser gode resultater og som oftest gir spontan erupsjon uten behov for ytterligere kjeveortopedisk korreksjon. Dette krever tidlig intervensjon.
Frilegging av MM2 med påliming av lenke med samtidig fjerning av MM3, er en behandling som ut ifra våre funn gir gode resultater. Denne behandlingen bør om mulig igangsettes når pasienten allerede er i gang med kjeveortopedisk behandling.
Erupsjonsforsinkelser bør avdekkes tidlig for å kunne tilby pasienten best mulig behandling med minst mulig intervensjon. Behandlere i den offentlige tannhelsetjenesten har ansvar for å avdekke eventuelle erupsjonsforstyrrelser og ved mistanke om dette utføre ekstra kontroller slik at diagnose stilles så tidlig som mulig og tidlig intervensjon igangsettes.
Resultatene i denne studien kan være med på å danne grunnlag for nye retningslinjer for behandling av ikke-frembrutte MM2 hos personer under 18 år. For bedre å vurdere betydningen av ulike behandlingsvalg i forhold til vellykkethet, er det nødvendig med ytterligere forskning med større antall pasienter og prospektiv design.
Takk
Takk til personalet ved Avdeling for oral kirurgi og oral medisin ved Det odontologiske fakultet, Universitetet i Oslo, for tilrettelegging med pasientoppfølging i forbindelse med datainnsamling.
Referanser
Cassetta M, Altieri F, Di Mambro A, Galluccio G, Barbato E. Impaction of permanent mandibular second molar: a retrospective study. Med Oral Patol Oral Cir Bucal. 2013; 18(4): e564–8.
Cho S-y, Ki Y, Chu V, Chan J. Impaction of permanent mandibular second molars in ethnic Chinese schoolchildren. J Can Dent Assoc. 2008; 74: 521-.
Shapira Y, Borell G, Nahlieli O, Kuftinec MM. Uprighting mesially impacted mandibular permanent second molars. Angle Orthod. 1998; 68: 173–8.
Varpio M, Wellfelt B. Disturbed eruption of the lower second molar: clinical appearance, prevalence, and etiology. ASDC J Dent Child. 1988; 55: 114–8.
Keim RG, Gottlieb EL, Vogels DS, 3rd, Vogels PB. 2014 JCO study of orthodontic diagnosis and treatment procedures, Part 1: results and trends. J Clin Orthod. 2014; 48: 607–30.
Evans R. Incidence of lower second permanent molar impaction. Br J Orthod. 1988; 15(3): 199–203.
Magnusson C, Kjellberg H. Impaction and retention of second molars: diagnosis, treatment and outcome. A retrospective follow-up study. Angle Orthod. 2009; 79: 422–7.
You TM, Ban BH, Jeong JS, Huh J, Doh RM, Park W. Effect of premolar extraction and presence of the lower third molar on lower second molar angulation in orthodontic treatment. Oral Surg Oral Med Oral Pathol Oral Radiol. 2014; 118: 278–83.
Richardson ME. The effect of mandibular first premolar extraction on third molar space. Angle Orthod. 1989; 59: 291–4.
Kavadia S, Antoniades K, Kaklamanos E, Antoniades V, Markovitsi E, Zafiriadis L. Early extraction of the mandibular third molar in case of eruption disturbances of the second molar. J Dent Child (Chic). 2003; 70: 29–32.
Wellfelt B, Varpio M. Disturbed eruption of the permanent lower second molar: treatment and results. ASDC J Dent Child. 1988; 55: 183–9.
Dacre JT. The criteria for lower second molar extraction. Br J Orthod. 1987; 14(1): 1–9.
Bishara SE, Ortho D, Burkey PS. Second molar extractions: a review. Am J Orthod. 1986; 89: 415–24.
Valmaseda-Castellón E, De-la-Rosa-Gay C, Gay-Escoda C. Eruption disturbances of the first and second permanent molars: results of treatment in 43 cases. Am J Orthod Dentofacial Orthop. 1999; 116: 651–8.
Raghoebar GM, Boering G, Vissink A, Stegenga B. Eruption disturbances of permanent molars: a review. J Oral Pathol Med. 1991; 20: 159–66.
English summary
Surgical treatment of second molar retention in the lower jaw. A retrospective study.
There is an increasing incidence of retained second molars (MM2) in the mandible. Several treatment options for retained MM2 are available, both surgical and orthodontic. We present a retrospective study presenting the results after treatment of retained MM2 in patients under 18 years, in the period 2014–2016.
49 patients were included in the study and were evaluated after the treatment. The average age of the study sample at the time of surgery was 15.3 years. The average age at the time of control was 18.4 years.
A total of 43 mandibular 3. molars (MM3) were removed in 31 patients. Ten MM2 were removed in 9 patients, for replacement of MM3. Eight MM2 were surgically exposed with attachment of a chain to the tooth for orthodontic treatment in 6 patients. Four patients had both MM2 and MM3 removed and 1 patient underwent an autotransplant.
We found that the most predictable and successful treatment for retained MM2 is the surgical removal of MM3 before MM2 has come into occlusion, this requires early intervention. Orthodontic treatment with surgical exposure and attachment of a chain to MM2 for orthodontic treatment with simultaneous surgical removal of MM3 also gave successful treatment results.
In conclusion, successful treatment of retained MM2 requires early diagnosis and intervention and in many cases collaboration between oral surgeons and orthodontists.
Matri KL, Jensen JL. Kirurgisk behandling av retinert andre molar i underkjeven. En retrospektiv studie. Nor Tannlegeforen Tid. 2021;132:358-66. doi:10.56373/2021-4-4
Korresponderende forfatter: Kristine Lindstad Matri, e-post: k.l.matri@odont.uio.no
Akseptert for publisering 08.02.2021
Artikkelen har gjennomgått ekstern faglig vurdering.
Matri KL, Liaaen Jensen J. Kirurgisk behandling av retinert andre molar i underkjeven. En retrospektiv studie. Nor Tannlegeforen Tid. 2021; 131: 358–66
Norsk MeSH: Oral kirurgi; Visdomstann; Pasientutredning og oppfølging;
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Matri KL, Jensen JL. Kirurgisk behandling av retinert andre molar i underkjeven. En retrospektiv studie. Nor Tannlegeforen Tid. 2021;132:358-66. doi:10.56373/2021-4-4
