Anafylaksi etter endodontisk behandling
En mann i 30-årene reagerte med anafylaksi i forbindelse med endodontisk behandling. Gjentatt spesialallergologisk utredning var nødvendig for å finne årsaken. Denne var et lite kjent, men økende rapportert allergen som kan ha store innvirkninger på pasientens videre liv.
Kasusbeskrivelse
Pasienten fikk i november 2016 endodontisk behandling av tann 36 på grunn av akutt apikal periodontitt og partiell pulpanekrose (figur 1). Pasienten var tidligere frisk. Pasienten fikk ledningsanestesi (Xylocain Dental adrenalin) ved N. mandibularis, samt infiltrasjon ved tann 36 og direkte i tannpulpa. Tannen ble desinfisert med natriumhypokloritt (irrigasjonsmiddel) i rotkanal og etter instrumentering ble det tørket i kanalene med papirpoints og det ble lagt inn kalsiumhydroksid (AH Temp, Dentsply) og midlertidig fylling bestående av Cavit (3M ESPE) i rotkanalsåpningene og i bunnen av kavum og med IRM (Dentsply) som toppfylling.
Fem minutter etter han forlot tannlegekontoret tilkom intens generalisert kløe, kvalme og kaldsvette. Han kjørte til sitt arbeidsted og husker ikke mer før han våknet på sykehuset. Pasienten ble raskt etter ankomsten til sitt arbeid funnet omtåket i garderoben av en kollega og ambulanse ble tilkalt. Ambulansejournal beskriver pasienten med blodtrykk 70/40, puls 90, satO2 87 % og omtåket og trøtt. Han fikk intravenøst NaCl 0,9 %, 10 mg desklorifeneramin og 200 mg hydrokortison med effekt. Ved ankomst på sykehuset ble det avdekket et urtikarielt eksantem på trunkus. Pasienten ble observert til neste dag og utskrevet med antihistamintabletter (Cetirizin). Han ble samtidig henvist til spesial-allergologisk seksjon Haukeland universitetssjukehus.
En detaljert gjennomgang viste at følgende stoffer var blitt brukt ved tannbehandlingen: AH Temp kalsiumhydroksid innlegg (Dentsply), IRM midlertidig tannfyllingsmateriale (Dentsply, inneholder eugenol), Cavit midlertidig tannfyllingsmateriale (3M ESPE), Antibac dental overflatedesinfeksjon (Antibac AS), non-latekshansker, non-lateks kofferdam (FlexiDam, Roeko), papirpoints (Dia Dent), natriumhypokloritt 2,5 % (apotek-blandet lokalt).
Etter den akutte reaksjonen var pasienten symptomfri, men etter 3 måneder fikk han igjen symptomer i form av smerter og infeksjon i tann 36. Ettersom det ikke var kjent hvilket allergen pasienten hadde reagert på frarådet spesialist i indremedisin ved det lokale sykehuset tannlegen å behandle pasienten og tannen ble da fjernet av tannlegespesialist på et regionalt sykehus under anestesiovervåkning. Fjerningen ble gjennomført uten noen tegn på allergisk reaksjon.
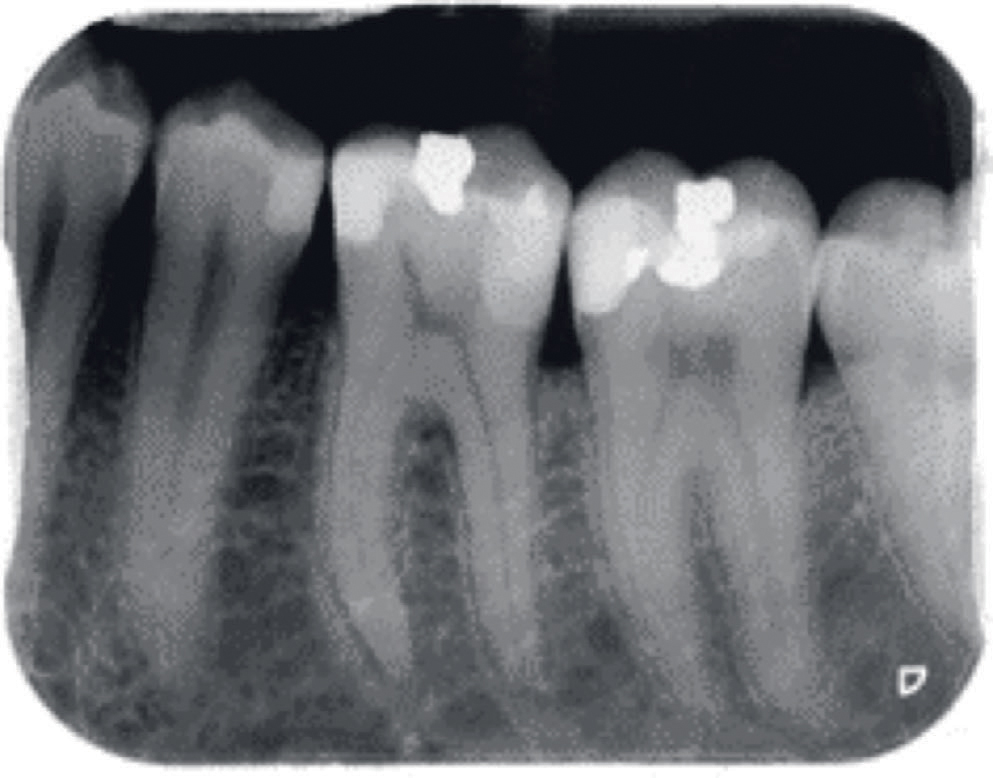
Figur 1. Tann 36 viser apikal periodontitt. Det var ingen abscess eller fistel i området.
Utredning på allergologisk avdeling
Pasienten kom til undersøkelse ved poliklinikken ved spesial-allergologisk seksjon Haukeland universitetssjukehus første gang i mars 2017. Han hadde før den aktuelle tannbehandlingen aldri hatt allergiske reaksjoner. Det ble gjort hudprikktest på lateks, klorheksidin, Xylocain, metylparahydroksybenzoat og natriumbisulfat. Alle var negative. Intrakutantest ble utført med Xylocain i fortynning 1:100, denne var negativ. Subkutan provokasjon med Xylocain 10mg/ml i fortynning 1:100, 1:10 og 1:1 var alle negative. Lappetest med eugenol 10 % væske, IRM pulver 10 % og Antibac 75 % med avlesning etter 20 og 40 min var negative. Blodprøver viste IgE total 26 kU/L (<120 kU/L), tryptase 5,7 µg/l (<12 µg/L) basofil aktiveringstest med Antibac var negativ. Spesifikk IgE Matpanel og Inhalasjonspanel, klorhexidin og lateks var negative (<0,35 kU/L). Pasienten ble henvist til supplerende testing med hudlappetester som følger: Hanskemateriale nativ og løst i etanol 95 %, FlexiDam kofferdam nativ, FlexiDam løst i aceton og aceton alene og papirpoints løst opp i aceton. Pasienten anga kløe og erytem ble observert ved FlexiDam løst i aceton, aceton alene og papirpoints løst i aceton. Resultatet ble tolket som uspesifikke reaksjoner, sannsynligvis på aceton. Pasientens tannlege rapporterte reaksjonen til Bivirkningsgruppen for odontologiske biomaterialer i Bergen og det framkom at AH Temp inneholder polyetylenglykol (PEG) som er et potensielt allergen. Pasienten ble henvist på nytt til spesial-allergologisk seksjon ved Haukeland universitetssjukehus. Pasientens tannlege rapporterte reaksjonen i tillegg til Legemiddelverket og til produsenten av AH Temp (Dentsply).
Pasienten ble revurdert ved spesial-allergologisk seksjon ved Haukeland universitetssjukehus i juni 2019. Han hadde ikke hatt allergiske reaksjoner i mellomtiden. Det ble utført prikk til prikktest (mistenkt utløsende substans prikkes direkte i hud) med AH Temp og Movicol. Movicol er et avføringsmiddel som primært inneholder polyetylenglykol USP 3350 og derfor kan være egnet til å vurdere PEG allergi. Begge prikktester var negative. God testbarhet av pasienten ble vist med histamin positivkontroll.
Sammensetningen av AH Temp gjorde det uegnet til intrakutantest og provokasjonstesting. Ren polyetylenglykol var ikke tilgjengelig. På grunn av behov for avklaring om allergi ble det derfor besluttet å gjøre en åpen oral provokasjon med et annet medikament med polyetylenglykol som virkestoff og færrest mulig andre innholdsstoffer. Vi valgte igjen Movicol. Etter inntak en dose Movicol a 13 g oralt, oppsto det etter 10 minutter urticaria på trunkus og ekstremiteter (figur 2 a, b), kløe i munn og svelg og uro hos pasienten. Blodtrykk og puls var uendret under reaksjonen. Han opplevde symptomene identiske til starten av anafylaksien han gjennomgikk i 2016. På grunn av stabile sirkulatoriske forhold med primært hudfunn ble det administrert 5 mg Aerius (antihistamin) tablett og 20 mg Prednisolon tablett, bedring etter ca 15 minutter. Adrenalin forelå tilgjengelig som autoinjektor under prosedyren, men da kun et organsystem var involvert ble det ikke administrert. Urticaria var tilnærmet forsvunnet innen en time etter administrasjon av antihistamin og Prednisolon. Blodprøver tatt 2 timer etter reaksjonen viste total IgE 45 kU/L (<120 kU/L) tryptase 7,8 µg/l (<12 µg/L), og negativ basofil aktiveringstest for Movicol og AH Temp.
Det ble konkludert med at pasienten er allergisk mot polyetylenglykol. Han ble utstyrt med adrenalin autoinjektor og CAVE informasjon lagt i kjernejournal. Atypisk legemiddelreaksjon ble meldt til RELIS, legemiddelverket og til produsenten av AH Temp. Pasienten ble informert grundig om hva PEG er, hvor det forekommer og at faglig konsensus pr nå er å unngå stoffet helt for å unngå nye reaksjoner.
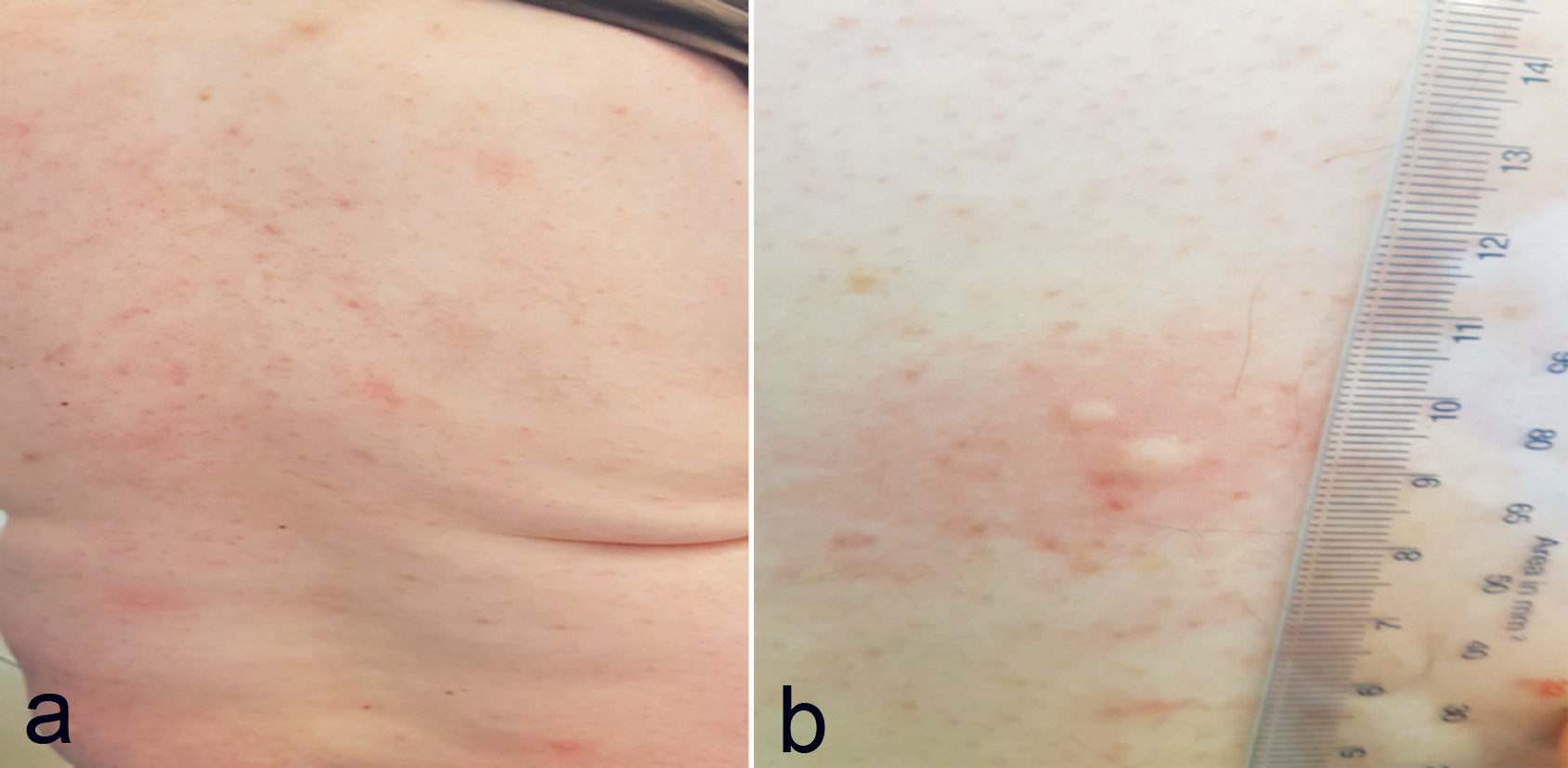
Figur 2a, b: Urtikarielle lesjoner 15 minutter etter peroral provokasjonstest med Movicol (polyetylenglykol).
Diskusjon
Anafylaksi er definert som akutte allergiske symptomer eller funn fra to eller flere organsystem oppstått plutselig, i rask rekkefølge (1). Anafylaksi under medisinske prosedyrer som tannbehandling innebærer mange mulige årsaker til reaksjon. Reaksjon på hansker og slanger (lateks) og desinfeksjonsmiddel er noen en av de årsakene hyppigst blir avdekket, men spesielt antallet lateks reaksjoner er fallende. Sjeldnere ses reaksjon på tannfyllingsmaterialer og lokalanestesimidler. Reaksjon på lokalanestesi overestimeres ofte (2), da det i akuttsituasjonen gjerne er uklart om reaksjonen var vasovagal eller allergisk. Behandling av mistenkt anafylaksi skal alltid være adrenalin til intramuskulær injeksjon. Det er ved mistenkt anafylaksi ingen absolutte kontraindikasjoner til intramuskulært adrenalin og effekten er bedre jo tidligere adrenalin administreres. Standard styrke er Adrenalin 1 mg/ml. Engangsdoser til barn: 0,1 ml/10 kg kroppsvekt inntil 0,5 ml. Engangsdoser til voksne: 0,5 ml. Dosene gjentas ved behov etter 5–15 minutter.
Studier viser at alt for få får korrekt behandling med tidlig im. adrenalin ved anafylaksi, oftest fordi helsepersonell er engstelig for bivirkninger av medikamentet og har for høy tiltro til effekt av antihistaminer og steroider ved anafylaksi (3). Etter administrasjon av im. adrenalin anbefales i de norske retningslinjene for praktisk anafylaksihåndtering (4): Desklorifeneramin (1 mg/ml) iv., 10mg til voksne og 1–5 mg barn, hydrokortison iv. 200 mg til voksne og 10 mg/kg inntil 200 mg hos barn. Ved hypotensjon gis Ringer-acetat eller NaCl 0,9 % 10 ml/kg på 5–10 minutter og ved bronkospasme administreres Ventoline spray (0,1 mg/dose) 3–4 doser via spacer. Anafylaktisk sjokk er et hypovolemisk sjokk og store væskevolum kan bli nødvendig.
Materialsammensetning AH Temp er ifølge kommunikasjon med produsenten: Polyetylenglykol (polymert bindemiddel) 28 %, vann (løsningsmiddel) 27 %, kalsiumwolframat (røntgenkontrastmiddel) 15 %, kalsiumhydroksid (basissubstans) 29 %, zirkoniumoksid (reologisk modifisering) 1 %. I sikkerhetsdatabladets avsnitt om sammensetning fremgår ikke at polyetylenglykol inngår i AH Temp, men det framgår av innholdsfortegnelsen i bruksanvisningen (https://www.dentsply.eu/directions-for-use).
Polyetylenglykol (også kalt PEG eller makrogol) er hydrofile polymerer med varierende molekylvekt fra 200–50 000 g/mol. Ved medikamenter angis det oftest med g/mol som for eksempel PEG 3000. AH Temp inneholder PEG 8000. Polyetylenglykol brukes bredt i plastforbindelser, kosmetikk, mat og medikamentformuleringer. Polyetylenglykol må angis i innholdsfortegnelsen av kosmetikk og legemidler hvor det er et virkestoff. Det er ikke pliktig å merke i matvarer, finnes ofte ikke i sikkerhetsdatabladet og man må ved legemidler, hvor det kun er hjelpestoff, spesifikt lete det opp i preparatomtalene hos Legemiddelverket. AH Temp er klassifisert som medisinsk utstyr, og innholdsfortegnelsen og informasjonen for en del materialer er ufullstendig og sikkerhetsdatabladene kan forbedres.
Det er en betydelig kryssreaktivitet mellom sensibilisering til PEG med forskjellig molekylvekt og til beslektede forbindelser som polysorbater. Allergi mot polyetylenglykol er veldokumentert i kasuistikker fra og med 1990 tallet, men det foreligger kun en større oversiktsartikkel om straksallergiske reaksjoner mot PEG (5) og lite forskning på området. European Academy of Allergi and Clinical Immunology anbefaler rutinemessig test for PEG allergi for pasienter med uavklart medikamentallergi i sitt «position paper» for perioperative hypersensitivitetsreaksjoner fra 2019 (6). PEG-allergiske pasienter skal anbefales å unngå kontakt med PEG, men å unngå PEG helt er praktisk nesten umulig, og pasienten kan ha vært i kontakt med stoffet i mellomtiden i andre former, som i kosmetiske produkter over intakt hud, uten å reagere. Tidligere kontakt med PEG i andre former er også sannsynlig sensibiliseringsvei. Kunnskap om at pasienten er allergisk mot PEG og har reagert på medikamenter med innholdsstoffet er likevel viktig for livsmestring, for å minimere videre eksponering, redusere sjansen for nye reaksjoner. Utredningsprosedyre foreslått for polyetylenglykol er hudprikktest og basofil aktiveringstest med utløsende medikament, så hudprikktest med PEG og PEG-derivatene polysorbat 80 og Poloxamer 407. Ved negativ hudprikktest gjøres videre intradermaltest med fortynning av aktuelt stoff eller PEG. Provokasjon skal kun gjøres i hudtest-negative pasienter og titrert fra lav dose.
Medikamentprovokasjon er gullstandard for å verifisere eller avkrefte allergisk reaksjon på medikamenter. Ideelt skulle pasienten vært provosert med utløsende medikament AH Temp. Det er en utfordring i allergologien at ikke alle medikamenter tillater en gradert utreding med hudprikktest, intrakutantest og påfølgende provokasjon. I tillegg kan provokasjon være kontraindisert på grunn av reaksjonens alvorlighetsgrad og pasientens komorbiditeter. Tidligere skilte man mellom IgE-medierte anafylaksier og anafylaktoide reaksjoner, men dette er forlatt til fordel for at anafylaksi er en klinisk reaksjon som skal behandles likt, men med forskjellige endotyper. Vi anser polyetylenglykol til å være utløsende substans for anafylaksien som vår pasient opplevde i forbindelse med tannbehandlingen, da han aldri har hatt andre allergiske reaksjoner. AH Temp inneholder PEG og ved provokasjon med Movicol fikk han innen 10 minutt akuttallergisk reaksjon som han opplevde lik starten på anafylaksi gjennomgått i 2016.
Konklusjon
Vi presenterer en pasient med allergi mot fyllstoffet polyetylenglykol som debuterte med anafylaksi etter tannbehandling. Allergi og anafylaksi på grunn av polyetylenglykol er sjelden, men sannsynligvis underdiagnostisert. Vi håper med denne kasuistikken å spre økt kunnskap om at fyllstoffer kan gi alvorlige allergiske reaksjoner og at utredning på disse bør inkluderes ved anafylaksi. Allergi på fyllstoffer har store konsekvenser for pasienten når den er bekreftet, men det farligste vil være å ikke vite.
Pasienten har samtykket skriftlig til publikasjon av kasuistikken med bruk av bilder.
Referanser
Simons FE, Ardusso LR, Bilò MB, Cardona V, Ebisawa M, El-Gamal YM et al. International consensus on (ICON) anaphylaxis. World Allergy Organ J. 2014; 7: 9.
Rood JP, Adverse reaction to dental local anaesthetic injection – ‘allergy’ is not the cause. Br Dent J. 2000; 189: 380–4.
Ribeiro M, 1 Herberto JC. Diagnosis and treatment of anaphylaxis: there is an urgent needs to implement the use of guidelines. Einstein (Sao Paulo). 2017; 15: 500–6.
Berstad AK, Storaas T, De Pater GH et al. Norsk veileder i praktisk anafylaksihåndtering. https://legeforeningen.no/PageFiles/202 353/Norsk%20veileder%20i%20praktisk%20anafylaksihåndtering.pdf (avlest 30.01.2020)
Wenande E, Garvey LH. Immediate-type hypersensitivity to polyethylene glycols: a review. Clin Exp Allergy. 2016; 46: 907–22.
Garvey LH, Didier GE, Mertes PM Dewachter P, Garcez T, Kopac P et al. EAACI position paper on the investigation of perioperative immediate hypersensitivity reactions. Allergy. 2019; 74: 1872–84
English summary
Anaphylaxis following dental root filling
A patient experienced anaphylaxis after endodontic dental treatment. Repeated specialist examination was necessary for detecting the culprit substance. We describe anaphylaxis due to polyetylenglykol (PEG) where the PEG was a substance included in the formulation of the dental endodontic filling material (AH Temp). This known but rare allergen can have a severe impact on the further life of our patient.
Allergy to polyethylenglycoles is known from several case reports, but there is only one review article and little research exists on the substance from an allergological point of view. We report this case to increase the knowledge that polyethylenglycoles can be the culprit drug also when it is not considered the active component of a drug or a material.
Korresponderende forfatter: Marie Alnæs, Helse Bergen HF, Haukeland universitetssjukehus, Yrkesmedisinsk avdeling, Postboks 1400, 5021 Bergen. E-post: mariealnaes1@gmail.com
Artikkelen har gjennomgått ekstern faglig vurdering.
Alnæs M, Storaas T, Björkman L, Vindenes HL, Brudevoll S. Anafylaksi etter endodontisk behandling. Nor Tannlegeforen Tid. 2020; 130: 326–30
Godtatt for publisering 20.02.2020
MeSH: Anafylaksi; Allergener; Allergi; Endodonti; Odontologiske materialer; Kasusrapporter
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Alnæs M, Storaas T, Björkman L, Vindenes HK, Brudevoll S. Anafylaksi etter endodontisk behandling. Nor Tannlegeforen Tid. 2020;131:326-30. doi:10.56373/2020-4-5