Oral lichen planus med malignitetsutvikling
Forfattere
Lichen planus (LP) er en hud- og slimhinnesykdom uten kjent årsak. Oral lichen planus (OLP) er ifølge WHOs klassifikasjon inndelt i flere undergrupper; retikulær LP, bulløs LP, papulær LP, plakktype og atrofisk/erosiv LP. I en undersøkelse fra Kina deler man dem inn i hvite og røde lesjoner (1). I tillegg kommer orale lichenoide betennelser (OLB) som klinisk og histologisk har samme bilde, men hvor man har en kjent årsak i form av reaksjon på fyllingsmaterialer eller medikamenter. At OLP er en potensielt malign tilstand har vært kjent lenge, det første tilfellet av en malignitetsutvikling fra OLP ble publisert i 1910. Det beskrives her fire tidligere upubliserte kasus hvor det er malignitetsutvikling fra OLP.
I denne praksisen for oral kirurgi og oral medisin, er lichen planus den vanligste lidelsen som ses i munnhulens slimhinner. De siste 36 årene har det blitt diagnostisert ca. 20 nye kasus med OLP og OLB per år, det vil si ca. 720 kasus tilsammen. Av disse er det blitt malignitetsutvikling i fire tilfeller (ca. 0,5 %).
Kasus 1
En 67 år gammel mann ble henvist fra egen lege for hvite forandringer lateralt på venstre tungerand/tungerygg. Det ble funnet både røde og hvite elementer på venstre side av tungen (figur 1), og en histologisk undersøkelse bekreftet den kliniske diagnosen atrofisk OLP.
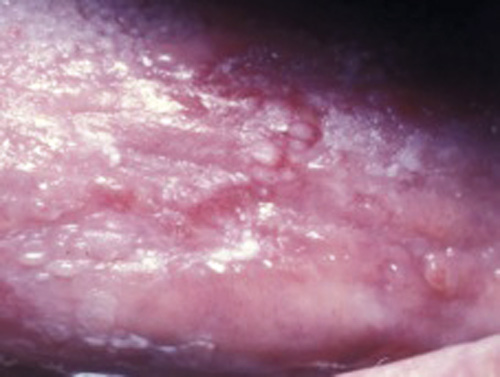
Figur 1. Kasus 1: atrofisk lichen planus på venstre side av tungen.
Det var planlagt en kontroll et år etter biopsi, men han ble henvist ni måneder etter biopsitaking fra en øre-nese-hals-lege for vurdering av spent tyggemuskulatur på den samme siden. Ved denne undersøkelsen fantes det nå en elevert tumor på biopsistedet med vollformet periferi og nedsenket sentralt parti, men uten sentral nekrose (figur 2). En ny biopsi bekreftet den kliniske diagnosen: plateepitelcarciom, høyt differensiert, og han ble sendt for cancerterapi ved Haukeland universitetssykehus.
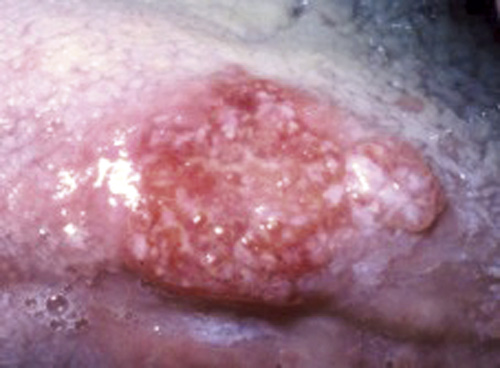
Figur 2. Kasus 1: 9 måneder etter første biopsi sees plateepitelcarcinom på biopsistedet.
Kasus 2
En 50 år gammel kvinne ble henvist for vurdering av slimhinneforandringer bilateralt i kinnslimhinnene. Hun hadde vært plaget med smertesymptomer i fire år, og hadde hos egen lege, hudlege og øre-nese-hals-lege fått stilt diagnosen sopp på bakgrunn av dyrkning, mens en histologisk undersøkelse tre år før min undersøkelse konkluderte med massiv akutt betennelse og sannsynlig bulladannelse med påvist sopp. Konklusjonen var OLP samt candidiasis. Hun hadde blitt behandlet med Mycostatin uten noen effekt.
Undersøkelsen viste arrdannelse etter tidligere biopsi, samt atrofiske områder i høyre kinnslimhinne (figur 3) mens det fantes hvite forandringer i venstre kinn (figur 4). En biopsi fra høyre kinnslimhinne viste OLP, atrofisk type. Hun fikk hydrokortisonsalve (fluocinonid) til symptomatisk behandling, og dette holdt henne symptomfri i nesten ett år da en kontroll viste ulcerasjoner i begge kinn, og hun fikk ny resept på samme hydrokortisonsalve. Resepten ble fornyet etter ytterligere sju måneder, men så avbestilte hun videre kontroller.
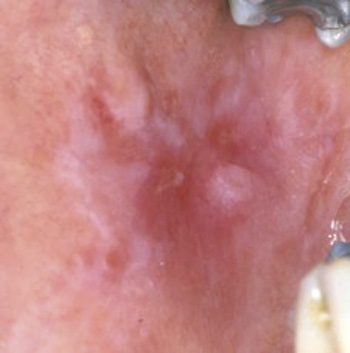
Figur 3. Kasus 2: atrofisk lichen planus i høyre kinn, samt arrdannelse.
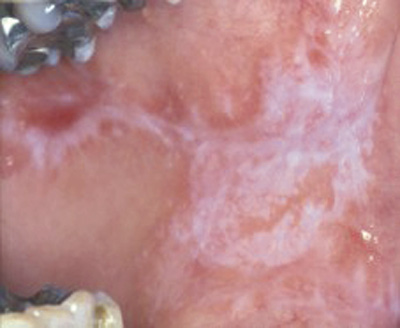
Figur 4. Kasus 2, retikulær lichen planus i venstre kinn med små felt med atrofi.
Fem år senere henvendte hun seg selv på grunn av hevelse i høyre kinnslimhinne. Dette hadde hun hatt i ca. seks måneder, og hun trodde at hun hadde bitt seg selv i kinnet. I høyre kinn ble det funnet en indurert hevelse på ca. 25 mm i diameter, og tilnærmet vollformet periferi (figur 5). Den nye histologiske undersøkelsen viste plateepitelcarcinom, høyt differensiert, og hun ble sendt til Haukeland universitetssykehus for videre behandling.
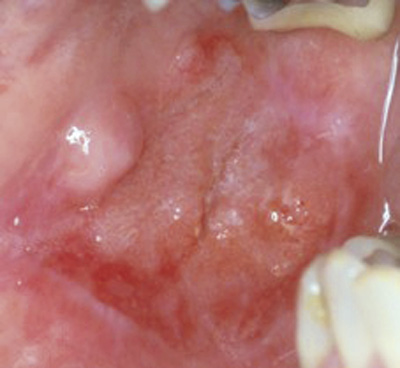
Figur 5. Kasus 2: ca. 7 år etter biopsi sees plateepitelcarcinom i høyre kinn.
Kasus 3
En 71 år gammel kvinne ble henvist fra egen tannlege for en hvit flekk på høyre tungerand. Det ble funnet en hvit svakt elevert forandring på 5 x 5 mm på høyre tungerand, samt et noe større hvitt felt omkring, uten at dette var elevert (figur 6). I tillegg fantes ytterst svake hvite streker i høyre kinnslimhinne. Den kliniske diagnosen OLP, papulær type ble bekreftet histologisk.
Ved en kontroll fire år senere hadde det oppstått en liten tumor i området, denne gang hadde det preg av en fibroepitelial polypp. En ny biopsi viste plateepitelhyperplasi med hyperkeratose, OLP uten tegn til malignitet. Pasienten gikk ut av kontroller og ble så etter ytterligere tre år henvist, denne gang fra egen lege for leukoplaki. Det var nå en indurert hevelse med mulig sentral nekrose (figur 7), og en tredje biopsi viste keratiniserende plateepitelcarcinom. Pasienten ble henvist til Haukeland universitetssykehus for videre behandling.
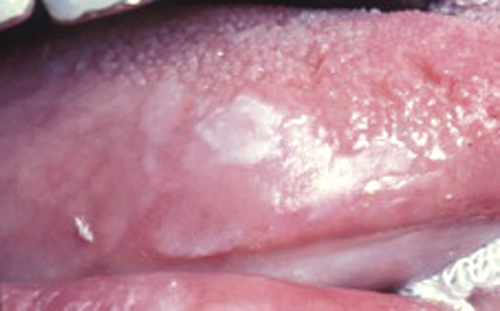
Figur 6. Kasus 3: oral lichen planus papulær type på høyre tungerand.
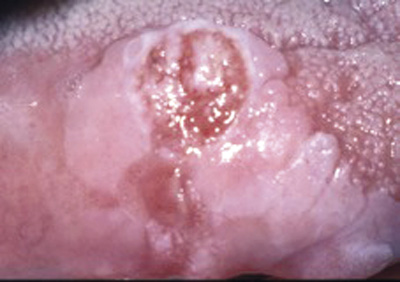
Figur 7. Kasus 3: keratiniserende plateepitelcarcinom på høyre side av tungen ca. 7 år etter første biopsi.
Kasus 4
En 66 årig kvinne ble henvist fra egen tannlege for vurdering av gingiva i overkjevens front. Klorheksidinskylling og intensivert munnhygiene hadde ikke gitt noen bedring. Det var sterkt rød marginal gingiva, særlig i overkjevens front, samt retikulære hvite forandringer i venstre kinnslimhinne. Det ble tatt en biopsi av den røde gingiva regio 21/22 buccalt. Dette ble ansett som den mest «alvorlige» tilstanden. Histologisk undersøkelse bekreftet den kliniske diagnosen atrofisk OLP. Da pasienten kom til kontroll ca. Ett år senere, var de gingivale forandringene som ved første besøk (figur 8, 9), mens de retikulære forandringene i venstre kinn hadde forandret seg fra «vanlig retikulært mønster», til et bilde av nodulære forandringer med begynnende malignt preg (figur 10). Den histologiske undersøkelsen viste begynnende infiltrativ vekst med høyt differensiert plateepitelcarcinom. Pasienten ble henvist til Rikshospitalet/Radiumhospitalet for videre behandling.
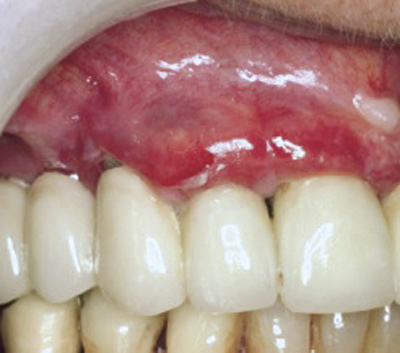
Figur 8. Kasus 4: atrofisk lichen planus ved marginale gingiva i overkjeven.
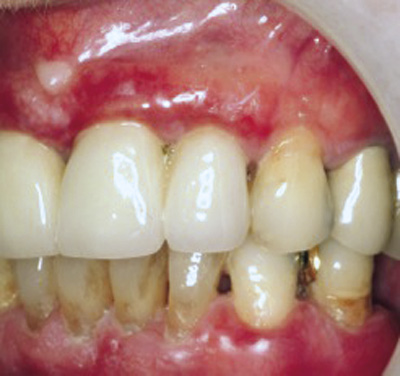
Figur 9. Kasus 4: atrofisk lichen planus ved marginale gingiva i både overkjeven og underkjeven.
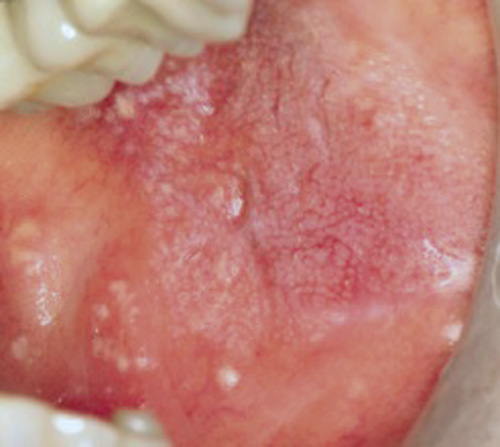
Figur 10. Kasus 4: nodulære forandringer i venstre kinn med høyt differensiert plateepitelcarcinom ett år etter første biopsi.
Diskusjon
Det første tilfellet av malignitetsutvikling i OLP ble publisert i 1910. Senere er det kommet flere kasuistikker samt flere prospektive og retrospektive undersøkelser. Malignitetsutvikling er sjelden. I en oversiktsartikkel (2) varierer malignitetsutviklingen mellom 0 og 6 %, og gjennomsnittet for alle undersøkelsene er 1,2 % (2).
OLP sees hyppigst i kinnslimhinnene, vanligvis bilateralt. Tunge og gingiva er også hyppige lokalisasjoner. Derfor er det ikke unaturlig at malignitetsutvikling også forekommer hyppigst i disse regionene, og av de fire kasus som er beskrevet her forekommer to i kinnslimhinnene og to ved tungen. Andre undersøkelser med forholdsvis mange pasienter med malignitetsutvikling, har tungen som den lokalisasjonen hvor dette oftest forekommer (3,4,5).
Når det gjelder hvilken type av OLP som gir malignitetsutvikling, så er disse fire kasus eksempler på at to av dem utvikler seg fra atrofisk LP, en fra papulær LP og en fra retikulær LP. I undersøkelsen til Shen og medarbeidere er det fire som utvikler seg fra atrofisk LP og bare en fra hvit lesjon (1).
Histologisk har OLP et karakteristisk utseende med apoptotiske celler basalt i epitelet, intraepiteliale lymfocytære celler og et båndformet celleinfiltrat som består av mononukleære betennelsesceller (lymfocytter og makrofager (figur 11)). Epitelet kan enten være atrofisk eller fortykket (akantose) og med varierende grad av keratinisering, hvilket vil gjenspeiles klinisk i lesjonens farge.
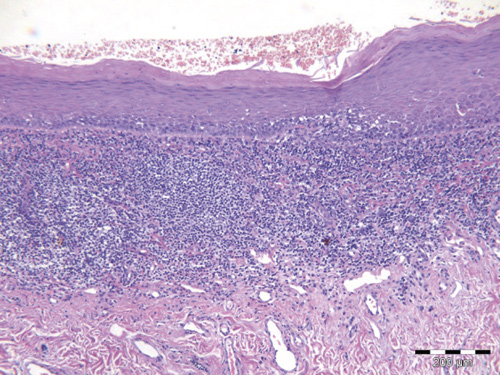
Figur 11. Histopatologisk bilde av biopsi fra oral lichen planus. Det er atrofisk flerlaget plateepitel med apoptose i basalcellelaget samt subepitelial kronisk betennelse. Målestav 200m.
Oral lichen planus bør kontrolleres regelmessig, nettopp fordi der er en potensiell fare for malign transformasjon (figur 12). I en oralkirurgisk praksis bør pasienter med OLP bli kontrollert i 3 - 5 år avhengig av den kliniske utviklingen, men på grunn av et stort antall pasienter med denne lidelsen, vil det være en fordel om det blir pasientens allmenntannlege som står for den jevnlige kontrollen, og heller gir tilbakemelding hvis det skulle skje forandringer i det kliniske bildet. Kliniske foto er ikke bare et utmerket hjelpemiddel, men helt nødvendig ved slike kontroller.
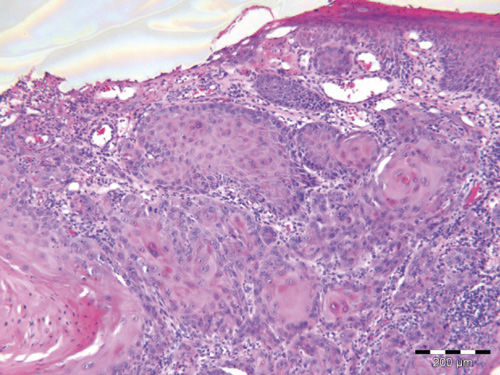
Figur 12. Histopatologisk bilde av biopsi med plateepitelcarcinom utviklet i et område der det tidligere var diagnostisert oral lichen planus. Målestav 200m.
Referanser
Shen ZY, Liu W, Zhu LK, Feng JQ, Tang GY, Zhou ZT. A retrospective clinicopathological study on oral lichen planus and malignant transformation: analysis of 518 cases. Med Oral Pat Oral Cir Bucal. 2012; 17: e943 - 7.
Lodi G, Scully C, Carrozzo M, Griffiths M, Sugerman PB & Thongprasom, K. Current controversies in oral lichen planus. Report of an international concensus meeting. Part 2. Clinical management and malignant transformation. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005; 100: 164 - 78.
Carbone M, Arduino PG, Carrozzo M, Gandolfo S, Argiolas MR, Berolusso G & al. Course of oral lichen planus: a retrospective study of 808 northern Italian patients. Oral Dis. 2009; 15: 235 - 43.
Fang M, Zhang W, Chen Y & He Z. Malignant transformation of oral lichen planus: a retrospective study of 233 cases. Quintessence Int. 2009; 40: 235 - 42.
Bermejo-Fenoll A , Sanchez-Siles M, Lopez-Jornet P, Camacho- Alonso F & Salazar-Sanchez N. Premalignant nature of oral lichen planus. A retrospective study of 550 oral lichen planus patients from south-eastern Spain. Oral Oncol. 2009; 45: 54 - 6.
Adresse: Bjarte Grung, Drammen Oralkirurgi, Torgeir Vraasplass 6, 3044 Drammen. E-post: bjagrung@online.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Grung B, Johannessen AC. Oral lichen planus med malignitetsutvikling. Nor Tannlegeforen Tid. 2014;124:376-78. doi:10.56373/2014-5-11