Sentralt odontogent fibrom - en sjelden, men viktig svulst for tannleger
Sentralt odontogent fibrom (SOF) er en sjeldent forekommende asymptomatisk benign odontogen tumor som er hyppigst forekommende hos kvinner (1 - 3). Den forekommer oftest i maksillen (4, 5). Klinisk sees den som en asymptomatisk hard hevelse hvor tenner i tilknytning til tumoren i noen tilfeller er deplassert (3). Histologisk defineres den som en fibroblastisk neoplasi (4). Den kan enten være av en cellefattig type med lite odontogent epitel (epitelfattig type) eller den kan være mer differensiert og rik på epitel med områder som inneholder dentin eller sement (WHO type; sammensatt og epitelrik) (3). Den epitelfattige typen av SOF synes å stamme fra den dentale follikkelen, mens en antar at den sammensatte utgår fra periodontalligamentet (6).
Røntgenologisk kan SOF være vanskelig å skille fra andre patologiske tilstander av dental årsak, for eksempel apikal periodontitt. Tenner i tilknytning til SOF er oftest vitale (7). Sammenfatning av kliniske, røntgenologiske og histopatologiske funn kan bidra til å diagnostisere sjeldne odontogene tumorer. I vårt tilfelle var dette et sentralt odontogent fibrom av den epitelfattige typen som var sekundært infisert. Tumoren som ble fjernet viste ingen tegn til residiv ved treårskontroll.
Kasusrapport
En 47 år gammel kvinne ble henvist i september 2011 for utredning, diagnose og eventuell behandling av en multilokulær oppklaring i venstre overkjeve (figur 1A). Pasienten møtte til konsultasjon i vår praksis i Trondheim, oktober 2011.
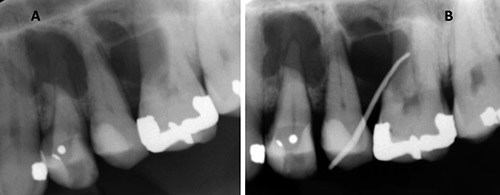
Figur 1 A-B. A: Røntgen viser en velavgrenset multilokulær prosess som strekker seg fra midt på tann 23 til midt på tann 26 i sagitalplanet og i kaudal retning fra midtrots på tennene 24, 25, 26 til sinus maxillaris sin nedre begrensning. B: Fistelografi viser at fistel synes å drenere en infeksjon utgående fra tann 26.
Pasienten opplyste at hun hadde penicillinallergi og var røyker. Hun hadde oppsøkt henvisende tannlege i april 2010 på grunn av smerter fra venstre overkjeve og vond smak i munnen. Tann 26 ble ekstrahert på grunn av diagnostisert apikal periodontitt med fisteldannelse samtidig som det ble anbefalt videre oppfølging hos spesialist (figur 1B). Pasienten ønsket å avvente situasjonen.
I september 2011 ønsket pasienten videre oppfølging og behandling på grunn av persisterende problemer i regionen. Etter henvisning ble det utført klinisk og røntgenologisk undersøkelse. OPG ble utført for å undersøke prosessens relasjon til andre strukturer og om det var andre lignende røntgenologiske endringer (figur 2A). I regio 26 ble det palpert en tydelig hevelse som strakk seg fra tann 24 til tann 26. Hevelsen var noe øm og området var rødlig på farge. Sensibilitetstesting av tennene 23, 24 og 25 ga positivt utslag. Tennene 24 og 25 var svakt perkusjonsømme med mobilitetsgrad 1 - 2. Tann 25 hadde en periodontal lomme distopalatinalt på 5 mm (figur 2B).
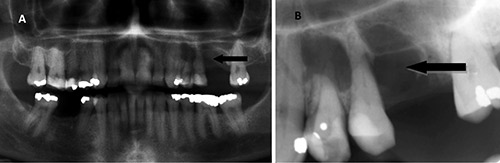
Figur 2 A-B. A: OPG viser oppklaringens relasjon til sinus maxillaris (pil). B: Røntgen på henvisningstidspunkt viser at 26 er fjernet og at det er et radiolucent område i regio 23 - 26 (pil).
Tentativt ble tilstanden diagnostisert som residualcyste etter ekstraksjon av tann 26. Det ble anbefalt kirurgisk fjerning og biopsi. Pasienten ble informert om behandling og samtykket til denne. Det kirurgiske inngrepet innebar risiko for at tennene 24 og 25 måtte rotfylles på et senere tidspunkt på grunn av fare for tap av blod- og nerveforsyning.
Behandling
En rektangulær lapp fra tann 23 til tann 27 ble mobilisert. Den bukkale beinlamellen var perforert. Den cystelignende prosessen ble fjernet i tilnærmelsesvis ett stykke og lagt på formalin for histologisk undersøkelse. Det ble også forsøkt å unngå ledering av blodkar og nerveforsyning til tennene 24 og 25. Den bukkale roten på tann 25 var konkav, sannsynligvis som et resultat av trykkresorpsjon fra prosessen. Det ble funnet to små perforasjoner til sinus maxillaris. Den kirurgiske etterkontrollen viste god bløtvevstilheling. Tennene 24 og 25 ble sensibilitetstestet med negativt resultat, men videre behandling ble avventet i to måneder for sikrere diagnostikk.
Histopatologisk undersøkelse
Histopatologisk ble det funnet et fibrøst bindevev med en rekke små øyer og drag av odontogent epitel (figur 3A og B). Forkalkninger ble ikke påvist. Vevet inneholdt områder med fokale kroniske betennelsesceller; i hovedsak lymfocytter (figur 3B). I et område av vevet ble det funnet relativt store hulrom med grå fnokket til trådaktig fremmed substans (figur 3C). Dette kan man noen ganger se i periapikalt vev etter rotbehandling, men det er usikkert hva fremmedlegemene består av. Immunfarging med cytokeratin/pankeratin farget positivt for epitelceller (figur 3D). Epitelet virket inaktivt uten pleomorfi eller mitoseaktivitet. Diagnosen som ble stilt var et sentralt epitelfattig odontogent fibrom med fremmedlegemer og fokal kronisk inflammasjon.
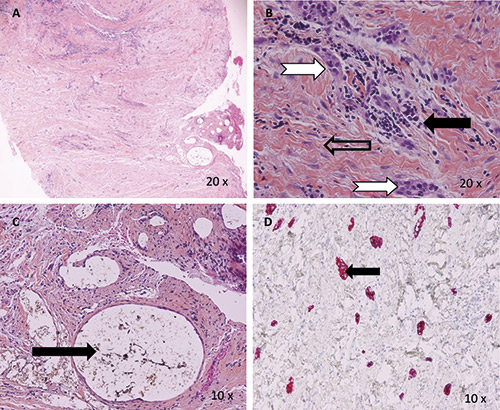
Figur 3. Sentralt odontogent fibrom. HE farging viser et fibrøst bindevev som er relativt cellerikt (A). Videre sees mange øyer av epitel (hvit pil) i bindevevet (åpen svart pil) og noen små ansamlinger av lymfocytter som tegn på betennelse (svart pil) (B). Hulrom (pil) med varierende størrelse og fnokkete fremmedlegemer (C). Bilde D viser immunfarging med pankeratin (rød farge). Fargingen viser at celleansamlingene utgjøres av epitel (pil) og ikke f. eks. endotelceller i årer.
Behandling
Ved 2-måneders kontroll viste tann 24 og 25 negativt utslag på elektronisk pulpatest, kuldetest (EndoIce®) og borretest. Ved åpning til pulpakavum ble det funnet sensibilitet og blødning i tennene 24 og 25. Rotbehandling ble utført på begge tenner. På grunn av at prosessen hadde forårsaket trykkresorpsjon på de palatinale røttene på tennene 24 og 25, ble disse rotfylt med Mineral Trioxide Aggregate. De bukkale rotkanalene på begge tennene ble rotfylt med guttaperka og AH+. Deretter ble tennene 24 og 25 forsynt med tett toppfylling (Cavit®, glassionomersement/Fuji IX®). Ifølge pasienten oppstod det i perioden mellom utrensing og endelig rotfylling en blemme palatinalt for tann 25 som sprakk og tømte seg. Hun hadde ingen symptomer eller ubehag etter dette (figur 4). Blemmen synes å være knyttet til en infeksjon i regio 24/25.
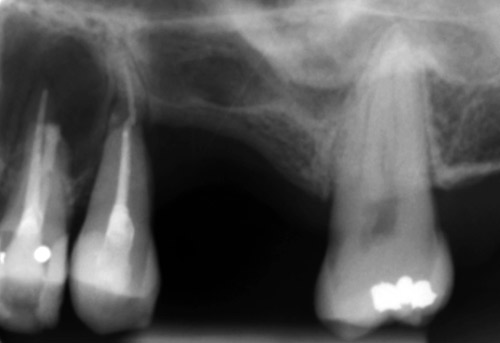
Figur 4. Kontroll etter 2 måneder. Tennene 24 og 25 er rotfylt, men et radiolusent område fra distalt på tann 23 til midtrots på tann 25 persisterer. I regio 26 er det tilheling med redusert beinnivå i kranial retning.
Ved 6-måneders kontroll, august 2012, var det ingen hevelser, kun noe palpasjonsømhet i området. Tann 25 var mobil grad 1 - 2 med distopalatinal lomme på 5 mm. Røntgen viste manglende bein distalt for tann 25. I apikalområdet på 24 var det en persisterende radiolusens (figur 5A). Klinisk kunne det sees normale slimhinner i regio 26, men med noe ødematøse forhold distopalatinalt for tann 25 (figur 5B). Pasienten ble satt opp for ny kontroll etter 3 måneder.
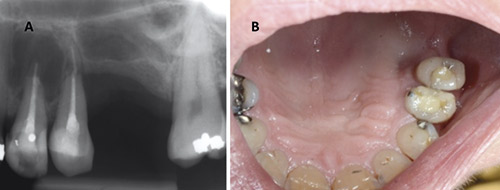
Figur 5 A-B. A: Kontrollrøntgen etter 6 måneder viser et persisterende radiolusent område i regio 23 - 25. B: Klinisk bilde viser noe ødematøst og rødlig gingiva distopalatinalt for tann 25.
I november 2012 hadde pasienten persisterende symptomer i regio 24/25. Klinisk var det palpasjonsømhet i regio 24/25 og noe perkusjonsømhet i tann 25. Røntgen viste mangelfull tilheling i området (figur 6). Prosessen ble oppfattet som et granulom utgående fra tann 25 eller tann 24. Det ble derfor ikke utført ny histopatologisk undersøkelse. En ny undersøkelse kunne ha avdekket om fjernet vev bestod av rester av det sentrale odontogene fibromet. Det ble bestemt i samråd med pasient å utføre et rotspissinngrep på 24/25. Prognosen på tann 25 ble bedømt som usikker, men pasienten ønsket å beholde tannen om mulig (figur 6).
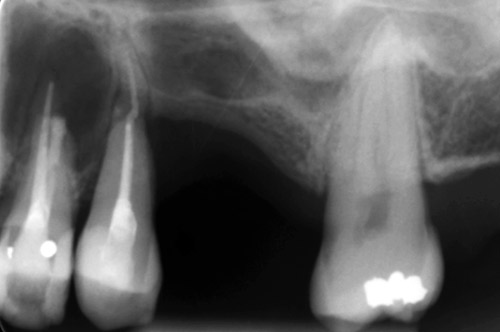
Figur 6. Rothinnene omkring de bukkale røttene på tennene 24 og 25 har normal bredde. På de palatinale røttene på tann 24 og 25 er det vanskelig å følge rothinnen. Beinnivå distalt for tann 25 er sterkt redusert.
En rektangulær lapp fra tann 23 til tann 25 ble mobilisert. Det ble observert beininnvekst i området hvor det odontogene fibromet hadde sin bukkale begrensing. En liten beinperforasjon i den apikale delen av tann 24 ble registrert. Den bukkale roten på tann 24 ble kappet og den palatinale roten som var fylt med MTA ble jevnet til. Det ble ikke observert granulom på den bukkale roten på tann 25. Granulom og arrvev ble fjernet fra beinkaviteten i området. Tann 25 ble foreløpig beholdt (figur 7).
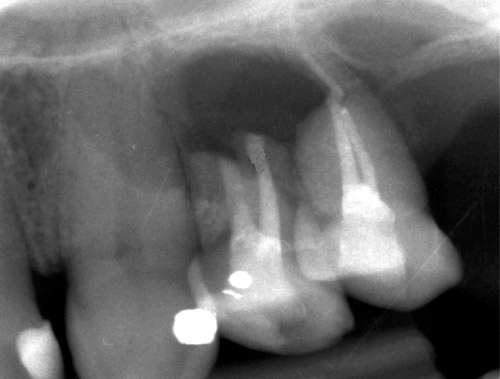
Figur 7. Postoperativt bilde etter rotspissamputasjon viser retrograd fylling i den bukkale roten på tann 24. Denne projeksjonen viser også manglende bein distalt for tann 25.
Ved kirurgisk etterkontroll etter en uke var pasienten symptomfri, men tann 25 var mobil grad 3. En horisontal rotfraktur ble diagnostisert på den bukkale roten og tannen ble fjernet i samme seanse.
Ved etterkontroll 6 måneder senere var pasienten symptomfri. Det var ingen palpasjonsømhet eller intraoral hevelse i regio 24 - 26. Røntgen viste tydelig tegn til beininnvekst (figur 8A). Tann 24 hadde tilnærmet normal mobilitet. Slimhinner var nå normale i regionen (figur 8B).
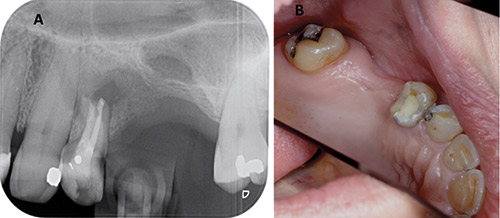
Figur 8 A-B. A: Kontroll 6 måneder etter rotspissamputasjon av tann 24 og fjerning av tann 25 viser beininnvekst og et tilfredsstillende beinnivå distalt for tann 24. Et radiolusent område kan sees i sinusbunnen. B: Klinisk bilde viser normale slimhinner uten synlige hevelser.
Diskusjon
Sentralt odontogent fibrom finner man som navnet antyder sentralt inne i kjeven. Normalt beinvev resorberes og erstattes av et fibrøst bindevev. I dette bindevevet finnes øyer eller drag av odontogent epitel (5, 8). Svulsten synes å ha sitt utgangspunkt i tannfollikkel eller periodontiet (6, 9).
Sentralt odontogent fibrom utgjør ca. 0,1 % av alle odontogene svulster. Det er observert i alle aldersgrupper, og forekommer hyppigst i maksillen anteriort for 1. molar og i mandibula posteriort for 1. molar. Klinisk kan man finne en fast hevelse i området, men i noen tilfeller viser den seg som en forsenkning i vevet (9). Svulsten kan flytte tenner og i noen tilfeller forårsake tannløsning, men svulsten er ikke forbundet med smerter (10).
Røntgenbildet kan vise både unilokulær og multilokulær oppklaring. Prosessen er som regel veldefinert, men i noen tilfeller sees kortikal ekspansjon. Svulsten kan forårsake rotresorpsjon av tenner. Ved eventuelle forkalkninger kan man finne små radio-opake legemer i oppklaringen (11).
Histologisk finner man et fibrøst bindevev som inneholder øyer og drag av odontogent epitel. Bindevevet er relativt cellerikt og kan variere fra myxoid til tett og kollagenrikt. Det hender at det kan forekomme forkalkning (dentin eller sement), men det ble ikke påvist her (5). Betennelsesinfiltratet som ble observert i vårt tilfelle kan tilskrives sekundær infeksjon. Det er beskrevet enkelte tilfeller hvor svulsten opptrer sammen med sentralt kjempecellegranulom. Differensialdiagnoser kan være desmoplastisk fibrom, hyperplastisk tannfollikel, odontogent myxom og sentralt ossifiserende fibrom (5).
Behandling av sentralt odontogent fibrom er enukleering og det er sjelden med residiv (5).
Basert på resultatet av sensibilitetstesting ble rotbehandling av tennene 24 og 25 initiert etter det kirurgiske inngrepet. Elektrisk pulpa-, kulde- og borretest ble uført uten å oppnå sensibilitetsutslag. Testene stimulerer sensoriske nervefibre i pulpa og utløser en smertereaksjon (12). Midlertidig eller permanent tap av sensorisk nervefunksjon (på grunn av anestesi, traume eller kirurgi) kan gi negativ respons på stimuli (13). Videre kan noen nervefibre være motstandsdyktige mot nekrotisering til tross for at omliggende vev er brutt ned (14). Elektrisk pulpa-, temperatur og borretester kan derfor gi falske positive resultater (14).
Laser Doppler Flowmetry (LDF) registrerer sirkulasjonsbevegelse i blodkar (15). Et puls-oksidimeter måler mengden av oksygenmettet hemoglobin i blodkar (16, 17). Begge målemetoder kan gi mer nøyaktig informasjon om pulpas vitalitet (15). LDF og puls-oksidimeter er lite brukt innen fagområdet odontologi på grunn av høye kostnader, krav til fiksering for å hindre bevegelse og manglende reproduserbarhet (18).
I dette kasuset ville en mer nøyaktig undersøkelsesmetode gitt bedre informasjon om sirkulatoriske forhold i tennene 24 og 25. Manglende sensibilitetsrespons og symptomer sammen med et traumatiserende inngrep i blodforsyningsområdet til tennene 24 og 25, tilsa nekrotisk pulpa. Det persisterende problemet i regionen oppfattes å utgå fra enten restpatologi av det sentrale odontogene fibromet, alternativ at infeksjonen ble initiert og opprettholdt via en periodontal lomme distopalatinal på tann 25.
Det er få retningslinjer for hvordan denne type kasus skal behandles med hensyn til å bevare og eller rotfylle tenner i forkant av en tumorfjerning. Vår behandling ble basert på pasientens ønske om å bevare flest mulig tenner i regionen av estetiske årsaker. En implantatstøttet protetisk erstatning av tennene 26 og 25 ville medført beintransplantasjon. Pasient ønsket ikke denne form for behandling. I ettertid ser vi at tann 25 burde vært fjernet på et tidligere stadium. Den periodontale lommen knyttet til tann 25 er sannsynlig årsak til opprettholdelsen av den patologiske tilstanden i regionen. Pasient er i dag symptomfri og oppfatter den estetiske situasjon som tilfredsstillende uten videre protetisk behandling.
English summary
Centralt Odontogic Fibroma - a rare but important tumor
Central Odontogenic Fibroma is a rare benign tumor of the jaws. It should be considered a differential diagnosis when evaluating radiolucencies associated with vital teeth. Our case report presents clinical, radiographic and histopathological findings connected with treatment of a Central Odontogenic Fibroma in the maxilla posterior region. As teeth connected to Central Odontogenic Fibroma are usually vital, the secondary infection in the present case made the diagnostics challenging.
Iden O, Solheim T, Fristad I. Sentralt odontogent fibrom - en sjelden, men viktig svulst for tannleger. Nor Tannlegeforen Tid. 2014;124:898-901. doi:10.56373/2014-11-12
Referanser
Piattelli A, et al. Central granular cell odontogenic tumour: report of the first malignant case and review of the literature. Oral Oncol. 2003; 39: 78 - 82.
Reichart PA, Philipsen HP, Sciubba JJ. The new classification of Head and Neck Tumours (WHO) - any changes? Oral Oncol. 2006; 42(8): 757 - 8.
Hrichi R., et al. Central odontogenic fibroma: retrospective study of 8 clinical cases. Med Oral Patol Oral Cir Bucal. 2012; 17(1): 50 - 5.
Younis RH, et al. Hybrid central odontogenic fibroma with giant cell granuloma-like component: case report and review of literature. Head Neck Pathol. 2008; 2: 222 - 6.
Regezi JA, Jordan RCK. Central odontogenic fibroma. In: Regezi JA, Jordan RCK, editors. Oral pathology. Clinical pathological correlations. 5th ed. St. Luis: Sounders; 2008. p. 273 - 4.
Nah KS. Central odontogenic fibroma: a case report. Imaging Sci Dent. 2011; 41: 85 - 8.
Huey MW, et al. Central odontogenic fibroma mimicking a lesion of endodontic origin. J Endod. 1995; 21: 625 - 7.
Neville BD, Damm DD, Allen CM, Bouquot JE. Central odontogenic fibroma. In: Neville BD, Allen DD, Bouquot, JE, editors. Oral and Maxillofacial pathology. 2nd ed. Philadelphia: Sounders; 2002. p. 633 - 4.
Dunlap CL, Barker BF. Central odontogenic fibroma of the WHO type. Oral Surg Oral Med Oral Pathol. 1984; 57: 390 - 4.
Daskala I, et al. Central odontogenic fibroma of the mandible: a case report. J Oral Sci. 2009; 51: 457 - 61.
Kaffe I, Buchner A. Radiologic features of central odontogenic fibroma. Oral Surg Oral Med Oral Pathol. 1994; 78: 811 - 8.
Luukko K, Kettunen P, Fristad I, Berggreen E. Structure and functions of the dentin-pulp complex. In: Hargreaves KM, Berman LH, editors. Cohen`s Pathways of the pulp. 10th ed. St. Louis: Mosby; 2010 p. 452 0 5-3.
Ikeda H, Suda H. Subjective sensation and objective neural discharges recorded from clinically nonvital and intact teeth. J Endod, 1998; 24: 552 - 6.
Radhakrishnan S, Munshi AK, Hegde AM. Pulse oximetry: a diagnostic instrument in pulpal vitality testing. J Clin Pediatr Dent. 2002; 26: 141 - 5.
Fratkin RD, Kenny DJ, Johnston DH. Evaluation of a laser Doppler flowmeter to assess blood flow in human primary incisor teeth. Pediatr Dent. 1999; 21: 53 - 6.
Aoyag Y. Tunable Distributed-Feedback Dye Laser. Applied Physics Letters. 1975; 27: 687 - 8.
Gopikrishna V, Tinagupta K, Kandaswamy D. Comparison of electrical, thermal, and pulse oximetry methods for assessing pulp vitality in recently traumatized teeth. Journal of Endodontics, 2007; 33: 531 - 5.
Ramsay DS, Artun J, Martinen SS. Reliability of pulpal blood-flow measurements utilizing laser Doppler flowmetry. J Dent Res, 1991; 70: 1427 - 30.
Adresse: Ole Iden, Institutt for klinisk odontologi - endodonti, Universitetet i Bergen, Årstadveien 19/21, 5009 Bergen. E-post: ole.iden@iko.uib.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Iden O, Solheim T, Fristad I. Sentralt odontogent fibrom - en sjelden, men viktig svulst for tannleger. Nor Tannlegeforen Tid. 2014; 124: 898-901.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Iden O, Solheim T, Fristad I. Sentralt odontogent fibrom - en sjelden, men viktig svulst for tannleger. Nor Tannlegeforen Tid. 2014;124:898-901. doi:10.56373/2014-11-12