Langtidsresultater etter kirurgisk korrigering av bukkale gingivale retraksjoner
Enkeltstående bukkale gingivale retraksjoner (GR) kan føre til subjektive problemer relatert til estetikk, hypersensitivitet samt vanskelige forhold for plakkontroll. Flere typer kirurgiske bløtvevskorrigeringer har vist seg effektive for behandling av slike defekter. Koronalforskjøvet lapp (KFL), alene eller i kombinasjon med autogent bindevevsgraft (ABG) eller emaljematrisederivat (EMD), har vist seg best i et kortidsperspektiv, men lite er publisert av langtidsresultater. Målet med denne oversiktsartikkelen var derfor å undersøke hvilken teknikk som gir best bløtvevsdekning i et langtidsperspektiv (minst 5 år). Et søk i PubMed identifiserte tre publikasjoner med til sammen fire behandlinger som oppfylte de satte inklusjonskriteriene, og disse dokumenterte effekten av KFL, KFL+ABG og fritt gingivagraft (FGG) i tidsperioden fem til fjorten år. Antall publikasjoner var beskjedent og ga begrensede muligheter for sammenligning mellom studiene. KFL og KFL+ABG viste de beste resultatene angående andelen retraksjoner med vedvarende 100 % dekning av defekten, og reduksjon av initial retraksjonshøyde.
Konklusjon: KFL og KFL+ABG viste de beste langtidsresultatene etter behandling av GR. Resultatet i form av andelen retraksjoner med komplett rotdekning og reduksjonen i retraksjonshøyde synes å svekkes noe over tid, og resultatet påvirkes av valg av pasient og GR, samt systematisk postoperativ oppfølging og optimal utført kirurgisk behandling.
Enkeltstående bukkale gingivale retraksjoner (GR) er lokaliserte bløtvevsdefekter hvor gingivalranden forskyves apikalt og fører til eksponering av den bukkale rotflaten. Retraksjonsdefekter defineres ofte i henhold til Millers klassifisering (1) (figur 1).
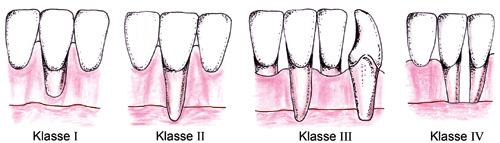
Figur 1. Millers klassifisering av gingivale retraksjoner. Klasse I: Retraksjon som ikke ekstenderer til mukogingivalgrensen: ikke interdentalt festetap. Klasse II: Retraksjon som ekstenderer til eller forbi mukogingivalgrensen: ikke interdentalt festetap. Klasse III: Retraksjon som ekstenderer til eller forbi mukogingivalgrensen: interdentalt festetap eller tannrotasjon. Klasse IV: Retraksjon som ekstenderer til eller forbi mukogingivalgrensen: omfattende interdentalt festetap eller tannrotasjon. Illustrasjon: Tannlege Jon Egil Tønnevold Fiane.
GR kan forårsake problemer relatert til estetikk, rotdentinhypersensitivitet, rotkaries og vanskeliggjøring av plakkontroll (2). I ekstreme tilfeller kan GR føre til tanntap som følge av omfattende bukkalt festetap.
Mulige årsaker til, og forhold assosiert med utvikling av GR, er kronisk traumatiserende tannpussing, lokal inflammasjon, bukkalt beintap forårsaket av tenner stående bukkalt for normal sentrert plassering i alveolarkammen, idiopatiske beindehiscenser (bukkale beindefekter), høyt muskelfeste og drag fra frenulae (2 - 4). Det er også rapportert om utvikling av gingivale retraksjoner som følge av snusbruk (5) og leppe- /tungepiercing (6).
Eventuell behandling av GR for å dekke den eksponerte rotoverflaten med bløtvev må starte med et subjektivt ønske fra pasienten, da det ikke finnes sterk evidens for å anbefale denne type behandling for å opprettholde gingival helse eller beholde den affiserte tannen (2, 7). Redusert høyde eller fravær av bukkalt festet (keratinisert) gingiva er i seg selv ikke vist å være årsak til videre utvikling av GR eller tanntap, men kan være en risikofaktor i kombinasjon med inflammasjon (7 - 9). Manglende eller minimal bredde av keratinisert gingiva vil også kunne føre til mindre fysisk motstandskraft mot for eksempel traumatiserende tannpussing. Faren for videre utvikling av en etablert GR kan reduseres ved å instruere og motivere pasienten til en atraumatisk pusseteknikk i området. En myk tannbørste med en apikal-til-koronal «rulleteknikk» kan anbefales, alternativt en solobørste; prinsippet er en skånsom pusseteknikk som ikke utøver et apikalt eller lateralt press på gingivalranden, men som samtidig effektivt fjerner plakk (10).
Det er særlig svært bukkaltstående tenner som synes å være i faresonen for å utvikle ekstremt bukkalt festetap, med tanntap som ytterste konsekvens. Kjeveortopedisk lingualføring eller tipping av slike tenner tilbake inn i kjevekammen kan føre til en viss grad av selvkorrigering av GR (11, 12). Bløtvevskorrigering av GR på betydelig bukkaltstående røtter har vist seg vanskelig og usikkert, spesielt ved tynt bløtvev (13) og smal kjevekam. Underkjevens front er et typisk sted med disse utfordringene. Andre anatomiske faktorer som tilgrensende frenulae og muskelfester kan også bidra til å opprettholde eller forverre GR, eller stå i veien for tiltenkt bløtvevskorrigering. Følgelig kan eliminasjon av inflammasjon, korrigering av traumatisk pusseteknikk, kjeveortopedisk korrigering av bukkaltstående tenner og kirurgisk korrigering av interfererende anatomiske strukturer anses som både forebyggende behandling mot videre utvikling av GR, og en forbehandling før eventuell videre bløtvevsdekking av retraksjonsområdet.
Bløtvevskorrigering av GR kan forbedre estetikk, avhjelpe hypersensitivitet og forenkle plakkontroll ved å koronalforflytte gingivalranden mot emalje-sementgrensen, og i beste fall reetablere den opprinnelige plasseringen (2). Flere faktorer er avgjørende for mulighetene og prognosen for bløtvevskorrigeringer. Generell og lokal sykdom som kan påvirke tilheling, er kontraindikasjoner som ved alle former for mukogingival kirurgi, og atferdsrelaterte faktorer som compliance og evnen til å endre eventuelle etiologiske vaner, først og fremst pusseteknikk, bør vurderes før videre behandlingsplanlegging. Røyking synes å påvirke tilheling og behandlingsresultatet negativt (14). Anatomiske faktorer som approksimalt beintap, som ved Millerklasse 3 og 4, medfører at full rotdekning ikke kan forventes da redusert beinhøyde medfører en tilsvarende reduksjon i mulig bløtvevshøyde (1). Videre virker en tynn gingival biotype eller lokalt tynt bløtvev å svekke sjansene for å oppnå vedvarende rotdekning (13). Gode operatørferdigheter er også vesentlig for å oppnå et optimalt og forutsigbart resultat (15). Selv om bredden av keratinisert gingiva ikke er vist å være essensiell for opprettholdelse av gingival helse, er en viss mengde nødvendig ved enkelte typer behandlinger, først og fremst når lokalt bløtvev flyttes koronalt eller lateralt for å dekke GR (16). Det er vist en positiv korrelasjon over tid mellom bredden av keratinisert gingiva ved baseline og reduksjon av retraksjonshøyden ved bruk av slike teknikker (17).
Flere forskjellige kirurgiske teknikker kan benyttes for korrigering av GR. Det er to hovedprinsipper for dekking av eksponerte bukkale rotoverflater: Det første er transplantat av epitel med underliggende bindevev hentet fra annet sted i munnen, oftest ganen, plassert direkte over defekten og forankret i tilgrensende bløtvev, såkalt fritt gingivagraft (FGG). Det andre prinsippet er kirurgisk mobilisering og delvis flytting av tilgrensende bløtvev, men uten å kutte graftet fri fra enten den apikale eller laterale basen. Eksempler på slike graft er koronal- og lateralforskjøvede lapper. Den koronalforskjøvede lappteknikken kan videre kombineres med ulike typer bindevevsgraft (deepitelialisert bløtvevsgraft fra egen munn (videre i denne oversiktsartikkelen kalt autogent bindevevsgraft, ABG) eller avital allogen eller xenogen bindevevsmatrix), bioaktive stoffer som emaljematriksderivat (EMD) (Emdogain®, Straumann AG), membraner og vekstfaktorer. Figur 2 viser en oversikt over aktuelle teknikker og kombinasjoner for behandling av GR. Bløtvevsdekking av GR vil ikke føre til regenerasjon av bein og periodontalligament, men histologi fra dyrestudier har vist at apikale deler av retraksjonsområdet kan oppnå en viss grad av sementpåleiring og bindevevsfeste. Funnene er videre bekreftet i humane kasuistikker (18, 19).
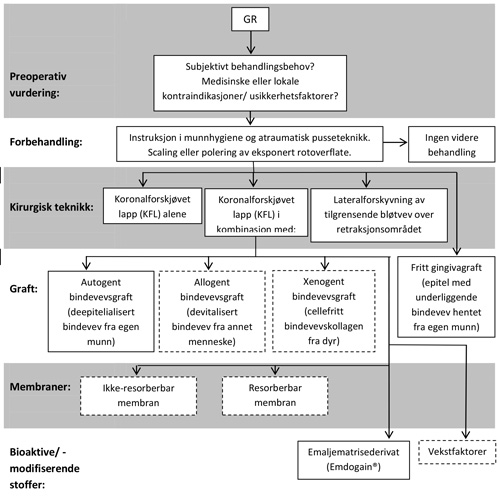
Figur 2. Behandlingsalternativer for gingivale retraksjoner (GR). Best dokumenterte alternativer markert med heltrukne linjer.
Effekten av flere av disse kirurgiske teknikkene er veldokumentert i kliniske studier for Miller klasse 1 og 2, og videre analysert i systematiske oversiktsartikler (20 - 23). Disse analysene konkluderte i hovedtrekk med at koronalforskjøvet lapp (KFL) kommer best ut og er en sikker og forutsigbar teknikk, og at tilleggsbruken av ABG eller EMD kan øke sjansene for et vellykket og stabilt resultat. Bruk av KFL+membraner har ikke vist seg fordelaktig i disse oversiktsartiklene, og effekten av vekstfaktorer har begrenset klinisk dokumentasjon (15). KFL-teknikken er vist i figur 3.
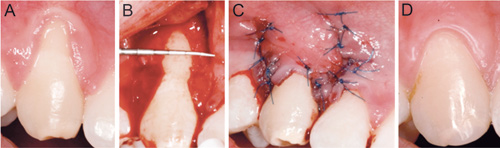
Figur 3. Koronalforskjøvet lapp. A) Preoperativt, gingival retraksjon (GR) Miller klasse I; B) Mobilisering av lapp; C) Koronalforskyvning og plassering av lappen; D) 6 måneder postoperativt. Foto: Jostein Andersen.
Det er imidlertid få studier som har vurdert behandling av GR som strekker observasjonsperioden til over fire år. De fleste studiene som er inkludert i de ovennevnte systematiske oversiktsartiklene har under to års observasjonstid, og de fleste av disse igjen bare seks til tolv måneder. Mer informasjon om hvilken teknikk eller teknikker som gir best langtidsresultater er av opplagt interesse.
Målet med denne oversiktsartikkelen var å undersøke om det finnes en teknikk som i et langtidsperspektiv (minst?5 år) er bedre enn andre teknikker for å korrigere enkeltstående bukkale gingivale retraksjoner.
Materiale og metode
Litteratursøk: Det ble gjort et elektronisk søk ved hjelp av MeSH (Medical Subject Heading) med termene gingival recession (med subheadings; surgery og therapy) og gingivoplasty (med subheading; methods). Resultatet ble overført til PubMed og videre begrenset til Article Type: [Case Reports, Clinical Trial, Controlled Clinical Trial, Randomized Controlled Trial], Species: [Human] og Languages: [English]. Dette ga 873 treff.
Følgende kriterier ble satt for videre seleksjon av studier:
Inklusjonskriterier: Enkeltstående bukkale gingivale retraksjoner på tenner; Prospektivt studiedesign; Systemisk og lokalt friske deltagere; Miller klasse 1 eller 2; Minst 3 mm gjennomsnittlig retraksjonshøyde preoperativt, definert som avstanden fra emalje-sementgrensen til den apikale grensen av retraksjonen; Minst 5 års oppfølging; Maksimalt 30 % frafall av deltagere fra baseline til postoperative målinger etter minimum 5 år.
Eksklusjonskriterier: Miller klasse 3 og 4, eller studier hvor Millerklassifiseringen er uklar eller ikke er oppgitt; Studier hvor oppfølgningsperioden er oppgitt i intervaller hvor en eller flere deltagere kan ha oppfølgingstid på mindre enn 5 år.
Parametere for analyse og sammenligning av behandlinger: 1) Grad av rotdekning og/eller andel med komplett rotdekning; prosentvis dekking av eksponert rotoverflate opp til emalje-sementgrensen; 2) Endring i retraksjonshøyde; målt som avstanden fra emalje-sementgrensen til den apikale grensen av retraksjonen.
Seleksjonsprosessen ble manuelt utført (av JA) ut fra overskrifter, sammendrag og fulltekstanalyse (figur 4). Referanselistene i de selekterte publikasjonene, samt i et utvalg systematiske oversiktsartikler (20 - 23), ble sjekket for å fange opp mulige publikasjoner som ikke ble funnet direkte i det elektroniske søket.
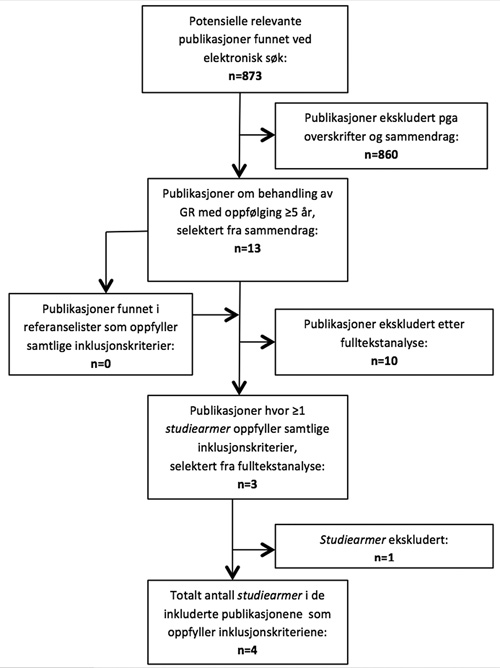
Figur 4. Søke- og seleksjonsprosessen.
Resultater
Tretten publikasjoner ble funnet som omhandlet behandling av GR med oppfølging minst?5 år. I henhold til inklusjonskriteriene ble fire behandlinger (studiearmer) i tre publikasjoner inkludert (17, 24, 25) og ti publikasjoner (26 - 35) ekskludert. De inkluderte behandlingene er presentert i tabell 1.
Forfattere |
Antall behandlinger (studiearmer) som oppfyller inklusjonskriteriene: |
Type gingivale retrak-sjoner (GR) |
Metode |
Antall pasienter/sites ved baseline |
Antall pasienter/sites ved siste måling |
Obser-vasjons-tid |
Vertikal høyde av GR ved baseline/siste måling |
Differ-anse |
Gjennom-snittlig rotdekning ( %) |
Komplett rotdekning ( %) |
|---|---|---|---|---|---|---|---|---|---|---|
Pini Prato et al. 2011 |
1 av 2 |
Miller klasse 1 og 2, overkjeve |
KFL |
10 pasienter, 10 sites |
9 pasienter, 9 sites |
14 år |
3,11,1mm / 0,91,2mm |
2,2mm |
ua |
56 % |
Pini Pratoet al. 2012 |
1 av 1 |
Miller klasse 1 og 2, overkjeve |
KFL |
60 pasienter, 60 sites |
57 pasienter, 57 sites |
8 år |
3,21,1mm / 0,90,9mm |
2,3mm |
ua |
35 % |
Paolantonio et al. 1997 |
2 av 2 |
Miller klasse 1 og 2 |
FGG |
35 pasienter, 35 sites |
35 pasienter, 35 sites |
5 år |
3,10,3mm / 1,50,4mm |
1,6mm |
53 % |
9 % |
KFL+ABG |
35 pasienter, 35 sites |
35 pasienter, 35 sites |
3,40,4mm / 0,60,5mm |
2,8mm |
85 % |
49 % |
Pini Prato et al. (2011) dokumenterte effekten av KFL alene, med 56 % av GR med komplett rotdekning og en gjennomsnittlig reduksjon av retraksjonshøyden på 2,2 mm etter 14 år. De samme verdiene ble registrert etter 5 år.
Pini Prato et al. (2012) dokumenterte effekten av KFL alene, med 35 % av GR med komplett rotdekning og 2,3 mm gjennomsnittlig reduksjon av retraksjonshøyden etter 8 år. Ved 5 år var andelen med komplett rotdekning 36 % og 2,5 mm gjennomsnittlig reduksjon av retraksjonshøyden.
Paolantonio et al. (1997) dokumenterte 5 års oppfølging av KFL + ABG, med 85 % gjennomsnittlig rotdekning, 49 % med komplett rotdekning og gjennomsnittlig 2,8 mm reduksjon av retraksjonshøyden av GR etter 5 år.
Paolantonio et al. (1997) dokumenterte også effekten av FGG, med 53 % gjennomsnittlig rotdekning, 9 % med komplett rotdekning og 1,6 mm gjennomsnittlig reduksjon av retraksjonshøyden etter 5 år.
Diskusjon
Det viste seg å være få publikasjoner om behandling av GR med oppfølgingstid på minst?5 år. De fire behandlingene som litteratursøket i denne oversiktsartikkelen førte frem til, dokumenterte signifikant effekt av KFL, KFL+ABG og FGG fra baseline til 5 - 14 år postoperativt, men det beskjedne antallet og variasjoner mellom studiene begrenser mulighetene for videre sammenligning og konklusjoner.
Bare to studier med oppfølging >5 år ble inkludert (Pini Prato et al. (2011 og 2012), henholdsvis 14 og 8 år). Av de tretten publikasjonene funnet i litteratursøket med minst?5 års oppfølging, ble utvalget redusert av følgende inklusjonskriterier: Millerklassifisering (5 studier ekskludert (26, 30, 31, 33, 35)), prospektivt studiedesign (2 studier ekskludert (30, 31)), minimum 3 mm gjennomsnittlig retraksjonshøyde ved baseline (2 studier (27, 29) og 1 studiearm (24) ekskludert), og deltagerfrafall på maksimalt 30 % fra baseline til siste måling (4 studier ekskludert (27, 28, 32, 34)).
En svakhet knyttet til søkeprosessen er at det i litteraturen brukes flere synonymer og begreper for å beskrive GR. MeSH (Medical Subject Heading) ble benyttet for å inkludere studier bredest mulig. Referanselistene i artikler hvor sammendragene ble vurdert, samt i aktuelle systematiske oversiktsartikler (20 - 23), ble sjekket manuelt for å finne eventuelle studier som ikke ble oppdaget i det elektroniske søket.
En svakhet ved denne oversiktsartikkelen er at selv om det ble inkludert to randomiserte kliniske studier (RCT), så medfører eksklusjonen av en studiearm hos Pini Prato et al. (2011), og manglende kontrollbehandling hos samme pasient i de to gruppene hos Paolantonio et al. (1997), at verdien av randomiseringen i stor grad forsvinner. Følgelig kan det argumenteres for at behandlingene kan anses som kasusserier, på linje med Pini Prato et al. (2012). Kasusserier har en lavere evidensgrad enn RCT, blant annen på grunn av mangelen på en matchet kontrollgruppe, men de kan ha en verdi for å dokumentere effekten av en behandling. Dette gjelder spesielt når antallet pasienter er stort og inklusjonskriteriene er standardiserte og på nivå med RCTer som ser på de samme behandlingene. Særlig i tilfeller hvor behandlingen blir utført av samme operatør, og etter en standardiserte prosedyrer, vil kasusserier kunne ha en viss komparativ verdi. Dette er tilfellet for de to inkluderte studiene til Pini Prato et el. (2011 og 2012) og studien til Paolantonio et al. (1997).
Inklusjonskriteriene ble basert på Cochraneanalysen til Chambrone at al. fra 2009 (23). I tillegg ble det satt en grense på maksimalt 30 % deltagerfrafall fra baseline til siste måling etter minimum 5 år for best mulig å kunne fange opp alle typer behandlingsutfall, samt redusere andre statistiske feilkilder. Kvantitative inklusjonskriterier, som å sette en terskel på minimum 3 mm gjennomsnittlig retraksjonshøyde, medfører svakheter knyttet til gjennomsnittsverdier. Et eksempel er studien til Pini Prato et el. (2011) som både har en inkludert og ekskludert studiearm, og hvor eksklusjonen utelukkende er basert på en oppgitt gjennomsnittlig retraksjonshøyde på 2,91,0 mm. Det vil opplagt være deltagere i denne studiearmen som befinner seg over terskelverdien. Likeledes vil det kunne være deltagere i den inkluderte behandlingen som befinner seg under, siden inklusjonsgrensen i studien var vertikal retraksjon eller festetap på minst 2 mm. Et annet aspekt er at normale måleavvik og avrundinger vil kunne tippe verdier som ligger rett rundt grenseverdien mer eller mindre vilkårlig i den ene eller andre retningen. For eksempel ble målinger i samtlige av de inkluderte behandlingene avrundet til nærmeste halve millimeter. I denne oversiktsartikkelen er det valgt en terskelverdi på 3 mm ut fra et ønske om å se på GR av et visst klinisk omfang og relevans. For eksempel kan behandling av grunne retraksjoner med 1 - 2 mm retraksjonshøyde godt vise endringer som er statistisk signifikante, men som likevel estetisk og utbyttemessig sett er så små at endringene eller behandlingen ikke nødvendigvis er klinisk signifikante.
Selv om begge de inkluderte behandlingene til Pini Prato et al. (2011 og 2012) brukte KFL alene for å dekke GR, var det en forskjell i rotoverflatebehandlingen før koronalplassering av bløtvevslappen. Pini Prato et al. (2011) polerte med pussepasta, mens Pini Prato et al. (2012) scalet og rotplanerte (SRP). Begge behandlingene viste stabile resultater fra 5 år og til siste oppfølging, etter henholdsvis 14 og 8 år. Selv om andelen behandlede GR med komplett rotdekning var lavere for gruppen med SRP (35 - 36 %) enn for gruppen med polering (56 %), viste gruppen med SRP en noe større reduksjon av gjennomsnittlig retraksjonshøyde (0,3 - 0,5 mm). En forklaring på dette er at det var større site-variasjoner i poleringsgruppen, noe som videre kan skyldes at bare 9 pasienter ble fulgt opp, i motsetning til et vesentlig høyere antall (57 pasienter) i SRP-gruppen som bedre vil utjevne ekstreme variasjoner mellom sites og individer. Samme operatør utførte alle operasjonene i begge studiene, og de samme inklusjonskriteriene ble brukt. Det kan derfor argumenteres for at rotoverflatebehandlingen er den eneste vesentlige forskjellen mellom gruppene. Sammenligning av disse to behandlingene gir ikke grunnlag for å hevde at den ene rotoverflatebehandlingen er bedre enn den andre.
Paolantonio et al. (1997) viste ved behandling med KFL+ABG lignende resultater som Pini Prato et al. (2011 og 2012), med 49 % av GR med komplett rotdekning og en reduksjon i gjennomsnittlig retraksjonshøyde på 2,8 mm etter 5 år. Imidlertid hadde ikke studien oppfølging utover dette. Flere korttidsstudier har vist at KFL+ABG kan være minst like bra som KFL alene, og at det økte volumet ABG bidrar med, kanskje kan øke områdets motstandskraft mot residiv (36, 37). Det er derfor plausibelt at KFL+ABG kan ha fordeler i et langtidsperspektiv, men lite synes å være dokumentert.
Paolantonio et al. (1997) viste også effekt av FGG opp til 5 år, resultatene er vesentlig dårligere enn for KFL og KFL+ABG (andel GR med komplett rotdekning var 9 %, og reduksjon i gjennomsnittlig retraksjonshøyde 1,6 mm). Resultatene av FGG og KFL+AGB er sammenlignbare fordi de følger samme studieprotokoll, bortsett fra selve behandlingen. Imidlertid ville et split-mouth design kunnet gi enda bedre informasjon om forholdet mellom de to behandlingsmetodene. Selv om ikke studien med FGG viser like gode resultater som KFL og KFL+ABG i denne oversiktsartikkelen, er det likevel plausibelt at teknikken kan ha en verdi i et langtidsperspektiv i tilfeller hvor det ikke er tilstrekkelig keratinisert gingiva for KFL-prosedyrer, og/eller hvor ekstra gingival tykkelse er ønsket. FGG kan også inngå som første steg («forbehandling») i forbindelse med senere behandling med KFL ved å skape mer keratinisert og tykkere gingiva. Imidlertid synes det ikke å være noen publiserte langtidsresultater angående dette.
Det kan bemerkes at Pini Prato et al. (2011 og 2012), i motsetning til Paolantonio et al. (1997), bare inkluderte GR i overkjeve. Overkjevefortenner og premolarer er av anatomiske og tekniske grunner oftest enklere og mer forutsigbare å behandle enn for eksempel tenner i underkjevens front, hvor tynt bein og tynn gingiva og mukosa er en hyppig kompliserende faktor. Seleksjon av overkjevedefekter vil følgelig kunne gi bedre og mer forutsigbare resultater, og dermed bedre gjennomsnittsverdier i studier.
Felles for de inkluderte studiene var en hyppig oppfølging med fokus på profylakse og eventuell korrigering av reetablert/utvikling av traumatisk pusseteknikk. Alle pasientene fikk pusseinstruksjon som en del av forbehandlingen, og Paolantonio et al. (1997) bemerket spesifikt at traumatiserende pussing og bruk av hard tannbørste var fraværende innen operasjonen. For alle studiene var oppfølgingen særlig tett de første ukene/månedene postoperativt, og deretter ble pasientene satt på 3 eller 6 måneders innkallingsintervall. De stabile resultatene begge studiene til Pini Prato et al. (2011 og 2012) viste utover 5 år, kan indikere effekten av oppfølging på sikt. Dette er i samsvar med Leknes et al. (2005) (28), som etter oppfølging i 6 år etter behandling med KFL+membran versus KFL alene, bemerket at regelmessig oppfølging og periodevis reinstruksjon i atraumatisk pusseteknikk synes å være avgjørende for et godt langtidsresultat. Moslemi et al. (2011) (35), som så på effekten av KFL i kombinasjon med enten ABG eller allograft etter 5 år, sendte imidlertid pasientene tilbake til henvisende tannlege mellom 6 måneder og 5 år postoperativt uten et standardisert oppfølgingsregime. Resultatene viste markant reduksjon i andelen GR med komplett rotdekning og økt retraksjonshøyde for begge behandlingene (35 - 75 % endring). Andre forhold enn plakk og traumatisk pussing kan innvirke på langtidsprognosen, men fravær av disse to elementene synes uansett å være viktige prognostiske faktorer for opprettholdelse av et behandlingsresultat over tid. Pini Prato et al. (2012) konkluderte også med at keratinisert gingiva er en viktig prognostisk faktor for reduksjon av retraksjonshøyden, og jo mer keratinisert gingiva i utgangspunktet, jo større sjanse for mer reduksjon av retraksjonshøyden og opprettholdelse av dette over tid.
Operatørferdigheter og en optimalisert utførelse av behandlingen er også av vesentlig betydning. Cortellini et al. (2009) viste i en multisenterstudie at enkelte behandlere/sentre kan gi stabilt bedre resultater enn andre som utfører samme behandling (37). Operasjonstekniske aspekter relatert til sårtilheling og postoperativ blodforsyningen i bløtvevet over retraksjonsområdet synes å være av vesentlig betydning. Horisontal bløtvevstykkelse (38), graden av strekk i forflyttet vev (39) og arealet av vevet som dekker defektstedet (40) er dokumenterte innvirkende faktorer. Ved bruk av KFL-teknikker er det også viktig å mobilisere lappen godt nok slik at man optimalt sett kan plassere den 1 - 2 mm koronalt for emalje-sementgrensen for å kompensere for forventet postoperativ «krymping» i den første tilhelingsfasen (41).
Alle de inkluderte studiene viste større eller mindre grad av tilbakefall av utførte korrigeringer frem til siste oppfølging. Pini Prato et al. (2011) rapporterte en gjennomsnittlig økning av retraksjonshøyden på 0,3 mm fra 1 til 5 år for KFL, men det holdt seg deretter stabilt til 14 år. I motsetning viste Pini Prato et al. (2012) en gradvis og jevn forverring over hele perioden, kumulativt 0,2 mm økt retraksjonshøyde ved hver måling etter 1, 5 og 8 år.
Paolantonio et al. (1997) rapporterte ingen data postoperativt før etter 5 år for KFL+ABG og FGG, så det er ikke mulig å si noe om progresjonsmønsteret. Ut i fra stabiliseringen av gingivalranden Pini Prato et al. (2011) viste fra 5 til 14 år, kan det tenkes at videre negativ utvikling vil være mindre sannsynlig etter en viss tid med stabilitet, men det kan ut i fra foreliggende data ikke konkluderes med annet enn at samtlige beskrevne teknikker ble svekket over tid.
Behandling av GR er et fagfelt i konstant utvikling. KFL-teknikken har undergått flere foreslåtte modifikasjoner de siste tiårene (42, 43), og bruk av mikrokirurgiske teknikker med tanke på minimalt traume og optimal tilheling, bidrar ytterligere til forbedrede og mer forutsigbare behandlingsresultater (44). KFL+EMD er blant behandlingsprosedyrene som ikke ble inkludert i denne oversiktsartikkelen som kanskje kan vise lovende resultater i et langtidsperspektiv. McGuire et al. (2012) (34) viste ingen signifikante forskjeller angående grad av rotdekning mellom KFL+ABG og KFL+EMD for 9 av opprinnelig 20 pasienter etter 10 år. Nyere alternativer til ABG i kombinasjon med KFL er også potensielt lovende. Et xenogent bindevevsmatrixprodukt (Mucograft®, Geistlich AG) er vist å fungere tilsvarende ABG etter 6 og 12 måneder (45, 46), og fordelen synes først og fremst å være at pasienten slipper tilleggsoperasjonen for å hente ABG fra for eksempel ganen. Allogent acellulær dermal bindevevsmatrix har også vist tilsvarende egenskaper og mulig potensial (35). Flere studier med langtidsoppfølging av alternative behandlinger til KFL alene og KFL+ABG behøves for å verifisere verdien av disse teknikkene i et langtidsperspektiv.
Konklusjon
På bakgrunn av de inkluderte behandlingene i denne oversiktsartikkelen, og med de begrensningene som er bemerket, synes KFL alene og KFL+ABG å være de beste teknikkene for korrigering av Miller klasse I og II GR i et landskap i et langtidsperspektiv (minst 5 år), målt i andel GR med komplett rotdekning og reduksjon av retraksjonshøyde. Eliminering og korreksjon av eventuelle atferdsmessige og anatomiske etiologiske årsaker, god oppfølging, og optimalisert operasjonsteknikk, synes å være vesentlige faktorer for å sikre et best mulig og holdbart behandlingsresultat. Flere studier med langtidsoppfølging behøves for å kunne avgjøre hvilken teknikk for bløtvevskorrigering av GR som gir best resultat i et langtidsperspektiv.
Hovedbudskap | |
|---|---|
· |
Pasientseleksjon er vesentlig for et godt behandlingsresultat av enkeltstående bukkale gingivale retraksjoner (GR), og må baseres på pasientens subjektive behandlingsbehov, god plakkontroll, anatomiske forhold og eliminering av eventuell traumatiserende tannpussing. |
· |
Koronalforskjøvet lapp, med eller uten underliggende bindevevsgraft, synes å være de beste behandlingsmetodene av GR i et langtidsperspektiv (minst 5 år), men konklusjonen er basert på svært få studier. |
· |
Strukturert oppfølging med vekt på plakkontroll og fravær av traumatiserende tannpuss, samt en erfaren operatør, synes å være blant de viktigste prognostiske faktorene. |
English summary
Long-term results following surgical correction of buccal gingival recessions - a review of the literature
Localized buccal gingival recessions (GR) can cause problems related to esthetics, root dentin hypersensitivity and gingival inflammation. Different techniques have been shown to be effective in the treatment of such defects on a short-term basis, but little is published regarding long-term effects. The aim of this review was to identify which technique yields the best result for the treatment of GR (Miller class I and II) in a long-term perspective (5 years). A search in PubMed identified three publications including three treatments fulfilling the inclusion criteria. These treatments documented the effect of coronally advanced flap (CAF), CAF + autogenous connective tissue graft (CTG), and free gingival graft between 5 - 14 years. The data available was very limited, and direct comparison of the treatments was difficult. CAF and CAF+CTG showed the best results regarding root coverage and reduction in recession height.
Conclusion: Within the limitations of the present study, CAF and CAF+CTG showed the best results for the treatment of GR in a long-term perspective, but the results seem to decrease over time. However, the decrease seems to be reduced by careful preoperative patient- and site selection, systematic postoperative care, and optimal surgical execution.
Referanser
Miller PD. A classification of marginal tissue recession. Int J Periodontics Restorative Dent. 1985; 5: 8 - 13.
Wennström JL. Mucogingival therapy. Ann Periodontol. 1996; 1: 671 - 701.
Sangnes G, Gjermo P. Prevalence of oral soft and hard tissue lesions related to mechanical toothcleansing procedures. Community Dent Oral Epidemiol. 1976; 4: 77 - 83.
Vehkalahti M. Occurrence of gingival recession in adults. J Periodontol. 1989; 60: 599 - 603.
Kharazmi M, Carlsson A-P, Hallberg P, Modig M, Bjørnstad L, Hirsch J-M. Surgical approach to snus-induced injury of the oral mucosa. J Oral Sci. 2014; 56: 91 - 4.
Plessas A, Pepelassi E. Dental and periodontal complications of lip and tongue piercing: prevalence and influencing factors. Aust Dent J. 2012; 57: 71 - 8.
Kennedy JE, Bird WC, Palcanis KG, Dorfman HS. A longitudinal evaluation of varying widths of attached gingiva. J Clin Periodontol. 1985; 12: 667 - 75.
Wennström JL. Lack of association between width of attached gingiva and development of soft tissue recession. A 5-year longitudinal study. J Clin Periodontol. 1987; 14: 181 - 4.
Freedman AL, Green K, Salkin LM, Stein MD, Mellado JR. An 18-year longitudinal study of untreated mucogingival defects. J Periodontol. 1999; 70: 1174 - 6.
Wennström JL, Zucchelli G. Increased gingival dimensions. A significant factor for successful outcome of root coverage procedures? A 2-year prospective clinical study. J Clin Periodontol. 1996; 23: 770 - 7.
Dorfman HS. Mucogingival changes resulting from mandibular incisor tooth movement. Am J Orthod. 1978; 74: 286 - 97.
Coatoam GW, Behrents RG, Bissada NF. The width of keratinized gingiva during orthodontic treatment: its significance and impact on periodontal status. J Periodontol. 1981; 52: 307 - 13.
Baldi C, Pini Prato G, Pagliaro U, Nieri M, Saletta D, Muzzi L, et al. Coronally advanced flap procedure for root coverage. Is flap thickness a relevant predictor to achieve root coverage? A 19-case series. J Periodontol. 1999; 70: 1077 - 84.
Chambrone D, Pustiglioni F, Chambrone L, Lima L. The influence of tobacco smoking on the outcomes achieved by root-coverage procedures: a systematic review. J Am Dent Assoc. 2009; 140: 294 - 306.
Cortellini P, Pini Prato G. Coronally advanced flap and combination therapy for root coverage. Clinical strategies based on scientific evidence and clinical experience. Periodontol 2000. 2012; 59: 158 - 84.
Zucchelli G, Cesari C, Amore C, Montebugnoli L, De Sanctis M. Laterally moved, coronally advanced flap: a modified surgical approach for isolated recession-type defects. J Periodontol. 2004; 75: 1734 - 41.
Pini Prato G, Franceschi D, Rotundo R, Cairo F, Cortellini P, Nieri M. Long-term 8-year outcomes of coronally advanced flap for root coverage. J Periodontol. 2012; 83: 590 - 4.
Heijl L. Periodontal regeneration with enamel matrix derivative in one human experimental defect. A case report. J Clin Periodontol. 1997; 24: 693 - 6.
Cummings L, Kaldahl W, Allen E. Histologic evaluation of autogenous connective tissue and acellular dermal matrix grafts in humans. J Periodontol. 2005; 76: 178 - 86.
Roccuzzo M, Bunino M, Needleman I, Sanz M. Periodontal plastic surgery for treatment of localized gingival recessions: a systematic review. J Clin Periodontol. 2002; 29 (Suppl 3): 178 - 94.
Oates T, Robinson M, Gunsolley J. Surgical therapies for the treatment of gingival recession. A systematic review. Annals of periodontology. 2003; 8: 303 - 20.
Cairo F, Pagliaro U, Nieri M. Treatment of gingival recession with coronally advanced flap procedures: a systematic review. J Clin Periodontol. 2008; 35 (8 Suppl): 136 - 62.
Chambrone L, Sukekava F, Araújo MG, Pustiglioni FE, Chambrone LA, Lima LA. Root coverage procedures for the treatment of localised recession-type defects. Cochrane Database Syst Rev. 2009 Apr 15: CD007161.
Pini Prato G, Rotundo R, Franceschi D, Cairo F, Cortellini P, Nieri M. Fourteen-year outcomes of coronally advanced flap for root coverage: follow-up from a randomized trial. J clin periodontol. 2011; 38: 715 - 20.
Paolantonio M, di Murro C, Cattabriga A, Cattabriga M. Subpedicle connective tissue graft versus free gingival graft in the coverage of exposed root surfaces. A 5-year clinical study. J Clin Periodontol. 1997; 24: 51 - 6.
Romanos GE, Bernimoulin JP, Marggraf E. The double lateral bridging flap for coverage of denuded root surface: longitudinal study and clinical evaluation after 5 to 8 years. J Periodontol. 1993; 64: 683 - 8.
Gürgan CA, Oruc AM, Akkaya M. Alterations in location of the mucogingival junction 5 years after coronally repositioned flap surgery. J Periodontol. 2004; 75: 893 - 901.
Leknes K, Amarante E, Price D, Bøe O, Skavland R, Lie T. Coronally positioned flap procedures with or without a biodegradable membrane in the treatment of human gingival recession. A 6-year follow-up study. J clin periodontol. 2005; 32: 518 - 29.
Zucchelli G, De Sanctis M. Long-term outcome following treatment of multiple Miller class I and II recession defects in esthetic areas of the mouth. J Periodontol. 2005; 76: 2286 - 92.
Agudio G, Nieri M, Rotundo R, Cortellini P, Pini Prato G. Free gingival grafts to increase keratinized tissue: a retrospective long-term evaluation (10 to 25 years) of outcomes. J Periodontol. 2008; 79: 587 - 94.
Rossberg M, Eickholz P, Raetzke P, Ratka Krüger P. Long-term results of root coverage with connective tissue in the envelope technique: a report of 20 cases. Int J Periodontics Restorative Dent. 2008; 28: 19 - 27.
Nickles K, Ratka Krüger P, Neukranz E, Raetzke P, Eickholz P. Ten-year results after connective tissue grafts and guided tissue regeneration for root coverage. J Periodontol. 2010; 81: 827 - 36.
Pini Prato G, Cairo F, Nieri M, Franceschi D, Rotundo R, Cortellini P. Coronally advanced flap versus connective tissue graft in the treatment of multiple gingival recessions: a split-mouth study with a 5-year follow-up. J Clin Periodontol. 2010; 37: 644 - 50.
McGuire M, Scheyer ET, Nunn M. Evaluation of human recession defects treated with coronally advanced flaps and either enamel matrix derivative or connective tissue: comparison of clinical parameters at 10 years. J Periodontol. 2012; 83: 1353 - 62.
Moslemi N, Mousavi Jazi M, Haghighati F, Morovati S, Jamali R. Acellular dermal matrix allograft versus subepithelial connective tissue graft in treatment of gingival recessions: a 5-year randomized clinical study. J Clin Periodontol. 2011; 38: 1122 - 9.
da Silva R, Joly J, de Lima AFM, Tatakis D. Root coverage using the coronally positioned flap with or without a subepithelial connective tissue graft. J Periodontol. 2004; 75: 413 - 9.
Cortellini P, Tonetti M, Baldi C, Francetti L, Rasperini G, Rotundo R, et al. Does placement of a connective tissue graft improve the outcomes of coronally advanced flap for coverage of single gingival recessions in upper anterior teeth? A multi-centre, randomized, double-blind, clinical trial. J Clin Periodontol. 2009; 36: 68 - 79.
Hwang D, Wang H-L. Flap thickness as a predictor of root coverage: a systematic review. J Periodontol. 2006; 77: 1625 - 34.
Pini Prato G, Pagliaro U, Baldi C, Nieri M, Saletta D, Cairo F, et al. Coronally advanced flap procedure for root coverage. Flap with tension versus flap without tension: a randomized controlled clinical study. J Periodontol. 2000; 71(2): 188 - 201.
Pini Prato G, Tinti C, Vincenzi G, Magnani C, Cortellini P, Clauser C. Guided tissue regeneration versus mucogingival surgery in the treatment of human buccal gingival recession. J Periodontol. 1992; 63: 919 - 28.
Pini Prato G, Baldi C, Nieri M, Franseschi D, Cortellini P, Clauser C, et al. Coronally advanced flap: the post-surgical position of the gingival margin is an important factor for achieving complete root coverage. J Periodontol. 2005; 76: 713 - 22.
Allen EP, Miller PD. Coronal positioning of existing gingiva: short term results in the treatment of shallow marginal tissue recession. J Periodontol. 1989; 60: 316 - 9.
de Sanctis M, Zucchelli G. Coronally advanced flap: a modified surgical approach for isolated recession-type defects: three-year results. J Clin Periodontol. 2007; 34: 262 - 8.
Burkhardt R, Lang N. Coverage of localized gingival recessions: comparison of micro- and macrosurgical techniques. J Clin Periodontol. 2005; 32(3): 287 - 93.
Jepsen K, Jepsen S, Zucchelli G, Stefanini M, de Sanctis M, Baldini N, et al. Treatment of gingival recession defects with a coronally advanced flap and a xenogeneic collagen matrix: a multicenter randomized clinical trial. J Clin Periodontol. 2013; 40: 82 - 9.
McGuire M, Scheyer ET. Xenogeneic collagen matrix with coronally advanced flap compared to connective tissue with coronally advanced flap for the treatment of dehiscence-type recession defects. J Periodontol. 2010; 81: 1108 - 17.
Adresse: Jostein Andersen, Avdeling for periodonti, Institutt for klinisk odontologi, Det odontologiske fakultet, Universitetet i Oslo. E-post: jostein.andersen@odont.uio.no.
Artikkelen har gjennomgått ekstern faglig vurdering.
Andersen J, Koldsland OC, Aass AM, Wohlfahrt JC. Langtidsresultater etter kirurgisk korrigering av bukkale gingivale retraksjoner. En litteraturstudie. Nor Tannlegeforen Tid. 2014; 124: 810-17.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Andersen J, Koldsland OC, Aass AM, Wohlfahrt JC. Langtidsresultater etter kirurgisk korrigering av bukkale gingivale retraksjoner. Nor Tannlegeforen Tid. 2014;124:810-17. doi:10.56373/2014-10-12