Tannimplantater i ferske ekstraksjonsalveoler
Kliniske studier har dokumentert en stor grad av vellykkethet ved tradisjonell implantatforankret protetikk. Men selv etter lang tids bruk, har behandling med dentale implantater flere utfordringer. Det er fortsatt vanskelig å oppnå et tilfredsstillende estetisk resultat ved erstatning av enkelttenner i overkjevens front og ingen kan angi det ideelle tidspunkt for innsetting av implantatet etter ekstraksjon. Mange pasienter opplever den lange behandlingstiden med dårlige midlertidige løsninger som problematisk. Plassering av implantater i ferske ekstraksjonsalveoler er en behandlingsstrategi som etter nøye vurdering og planlegging kan benyttes ved enkelttannsimplantater. Direkteinnsetting reduserer antall kirurgiske inngrep, gir kortere behandlingstid, og er derfor et mer pasientvennlig behandlingskonsept. Imidlertid, observasjonsstudier indikerer at direkteinnsetting mislykkes noe oftere, og det kan være vanskelig å forutsi postoperativt bløt- og hardvevsnivå. Alveolens morfologi kan også vanskeliggjøre primær stabilitet og optimal plassering av implantatet. Denne artikkelen ønsker med en kort gjennomgang av litteraturen å presentere fordeler og ulemper ved direkteinnsetting av implantater og diskutere hvilke kliniske vurderinger som bør gjøres før denne behandlingsformen kan anbefales. To dokumenterte kasus illustrerer ulike kirurgiske teknikker og viktige faser ved direkteinnsetting av tannimplantater i ferske ekstraksjonsalveoler.
Osseointegrasjon av implantater har åpnet nye behandlingsmuligheter for forutsigbar protetisk rehabilitering ved tanntap (1). Men selv etter flere tiårs bruk, har behandling med dentale implantater flere utfordringer. Særlig i den estetiske sone er det ofte vanskelig for behandlende tannlege å rekonstruere en krone med omliggende bløtvev i harmoni med nabotenner og som gjenskaper både funksjon og estetikk. Den tradisjonelle Brånemarksprotokollen anbefaler en 12-måneders tilhelingsperiode etter tanntrekking før implantatinnsetting og å vente i ytterligere tre til seks måneder før påsetting av protetisk konstruksjon (2). Selv med gode midlertidige løsninger er mange pasienter misfornøyde med en behandlingsperiode som strekker seg over ett til to år. Forutsigbar behandling av infeksjoner med beintap ved implantater (peri-implantitt) er også en uløst utfordring.
De siste årene har flere klinikere stilt spørsmålstegn ved dokumentasjonen ved den lange behandlingstiden. Er det ikke mulig med endret implantatoverflate å redusere tilhelingstiden før tyggebelastning (direktebelasting) og/eller utføre direkteinnsetting av implantater i ferske ekstraksjonsalveoler og samtidig opprettholde samme grad av vellykkethet?
Denne artikkelen ønsker ved en kort litteraturgjennomgang og illustrert ved to kasus å diskutere direkteinnsetting av implantater som et mulig alternativ til tradisjonell behandling.
Definisjon av tidspunkt for innsetting av dentale implantater
For å enes om terminologien ved innsetting av implantater i ekstraksjonsalveoler, ble et klassifikasjonssystem diskutert under tredje ITI (International Team for Implantology) konsensuskonferanse og følgende ble anbefalt (3): Type 1 refererer til innsetting av et implantat samme dag som tannekstraksjon og i samme kirurgiske prosedyre, mens Type 2 refererer til implantatinnsetting etter ca. 4 til 8 uker ved fullstendig bløtvevsdekning av alveolen. Ved Type 3 plasseres implantatet etter betydelig klinisk og/eller røntgenologisk beinoppfylling (etter ca. 12 til 16 uker). Type 4 refererer til innsetting av implantat i en tilhelt ekstraksjonsalveol vanligvis etter mer enn 16 uker.
Direkteinnsetting av implantater
Type 1 eller direkteinnsetting av implantater ble først beskrevet på slutten av 1970-tallet (4,5). Kliniske studier har vist at overlevelsesprosenten etter direkte (Type 1), tidlig (Type 2) eller sen innsetting (Type 3 og 4) av implantater er tilnærmet lik ved relativt korte observasjonsperioder (<5 år) og varierer mellom 93 % og 100 % (6 - 8). Direkteinnsetting har åpenbare fordeler. Pasienten gjennomgår bare én kirurgisk prosedyre ved at ekstraksjon og innsetting blir utført samtidig og behandlingstiden blir dermed betydelig redusert sammenlignet med Type 3 og Type 4 innsetting. Videre har behandler optimal tilgjengelighet og innsyn til alveolen og ved marginale beindefekter er det mulig med beinoppbygging i samme seanse (9). Kritiske ulemper kan være at alveolmorfologien ikke tillater optimal implantatplassering. Dette er særlig problematisk i overkjevens estetiske sone der det er viktig å unngå en for bukkal plassering av implantatet. Alveolens morfologi kan også vanskeliggjøre initial stabilitet og mangel på bløtvevsvolum kan komplisere koronalforskyvning av bukkal lapp og ønsket om en ukomplisert primær sårlukning. Dessuten kan en koronalforskyvning av lappen forårsake en endring av den mukogingivale grense, og således gi en kosmetisk bieffekt.
Et poeng i den tidlige lanseringen av teknikken var at direkteinnsetting av implantater i en frisk ekstraksjonsalveol skulle motvirke hardvevsresorpsjon og således hjelpe til å beholde opprinnelig alveolær beinhøyde og form (10). Seinere studier har ikke kunnet bekrefte denne hypotesen (11,12). Under tilheling etter ekstraksjon skjer det en uttalt bukkal og lingual beinresorpsjon og remodellering, og direkteinnsetting av implantater forhindrer ikke denne resorpsjonen (11,12). Det er også indikasjoner på at plassering av implantater i ferske ekstraksjonsalveoler bidrar til en mer uttalt bukkal beinresorpsjon heller enn å utøve en beinbevarende effekt (13). Nylig publiserte kliniske og prekliniske studier har dessuten rapportert betydelig horisontal og vertikal beinreduksjon av kjevekammen etter direkteinnsetting uavhengig av implantatutforming (14) og implantatsystem (13). Men intakt mesialt og distalt periodontium på nabotenner har en stabiliserende effekt på approksimal beinhøyde, og resorpsjonen blir i stor grad begrenset til bukkal alveolarvegg (15). Dersom nabotennene mangler, skjer det en markert vertikal resorpsjon av alle fire flater i ekstraksjonsalveolen (15).
Bukkal beindimensjon i overkjevens front
Bredden på den bukkale beinvegg har en signifikant innvirkning på omfanget av postoperativ resorpsjon (16, 17). En tilhelingsstudie på hund konkluderte med at bredden på den bukkale beinvegg helst burde være 2 mm eller mer for å bevare den bukkale kjevekamsdimensjonen etter implantatinnsetting (18). For å undersøke normalanatomiske dimensjoner i overkjevens front, ble tykkelsen på bukkal og palatinal beinvegg målt på 93 pasienter før direkteinnsetting av implantater (19). Gjennomsnittlig bukkal beinbredde ble målt til 1,0 og palatinal til 1,2 mm. Fra hjørnetann til hjørnetann hadde 87 % av ekstraksjonsalveolene en tynnere bukkal beinvegg enn 1 mm og bare 3 % var 2 mm eller mer. Dette indikerer at dersom kravet om minimum 2 mm bukkal beintykkelse skulle oppfylles, vil bare et fåtall kasus være aktuell for direkteinnsetting av implantater (19). Manglende tykkelse på bukkal alveolvegg ved direkteinnsetting, vil således kunne gi særlig uttalt vertikal beinresorpsjon. Gingival biotype er et begrep brukt til å beskrive tykkelsen på gingiva i bukko-lingual retning og klassifiseres som tykk eller tynn (20). Direkteinnsetting på pasienter med tynn vevsbiotype ser ut til ytterligere å forsterke graden av bukkal bløtvevsretraksjon (21).
Ekstraksjon og direkteinnsetting med eller uten lappoperasjon
Flere studier har rapportert motstridende dimensjonelle morfologiske forandringer etter ekstraksjon og direkteinnsetting av implantater med eller uten lappoperasjon (22 - 24). To undersøkelser konkluderer med at ekstraksjon etter mobilisering av bukkal og palatinal lapp resulterte i mer uttalt hard- og bløtvevsreduksjon over en tremåneders tilhelingsperiode (22,23). En hundestudie over seks måneder viste ingen forskjell i tilheling om ekstraksjonen var utført med eller uten lapp (24). Forfatterne av den siste studien antydet at forskjeller registrert etter 3 måneder sannsynligvis forsvinner etter en lengre tilhelingsperiode (24).
Beinregenerasjon av alveolen?
Det har i flere år vært diskusjon om konsekvensene av direkteinnsetting i ekstraksjonsalveoler der det er særlig stor spalte mellom implantat og alveolvegg. Enkelte rapporter har antydet at med en horisontal spalte 2 mm er beinregenerasjon nødvendig både for å forebygge omfattende bukkal beinresorpsjon og dessuten hindre nedvekst av bindevev mellom beinvegg og implantat (3, 25). En nylig publisert kasuistikk dokumenterte imidlertid klinisk og histologisk at selv med en horisontal spalte på 4,2 mm i bukko-lingual retning etter direkteinnsetting, var det mulig 10 måneder postoperativ å oppnå fullstendig osseointegrasjon opp til øverste gjenge av implantatet uten bruk av beinregenerasjon og primær sårlukning (25). Forfatterne antyder at intakt bukkal beinvegg er en viktig forutsetning for optimal sårtilheling og et godt klinisk resultat (25). Er deler av den bukkale alveolarveggen borte, anbefales bruk av beinoppbyggingsprosedyrer som membrankirurgi eller innlegg av beintransplantater eller aller helst at en venter og benytter Type 3 eller Type 4 innsetting (3,25).
Kasuistikk
De to påfølgende kasus ble ved ekstraksjon behandlet med direkteinnsetting av implantater; det første med lappoperasjon og det andre uten. Det første kasus gjelder en 58 år gammel mann som ble henvist fra sin tannlege for vurdering av tann 12 (figur 1 A).
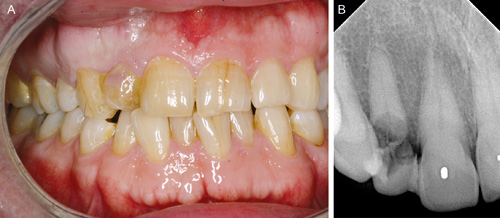
Figur 1. A: Misfarget tann 12 (preoperativt). B: Preoperativt røntgenbilde 12 viser uttalt cervical rotresorpsjon.
Røntgenbilde avslørte en omfattende cervikal rotresorpsjon og ekstraksjon ble anbefalt (figur 1 B). Begge nabotennene var intakte, og i samråd med pasienten ble det bestemt å erstatte tapt tann med implantatforankret protetikk. Om forholdene lå til rette, ble det videre bestemt å utføre direkteinnsetting av implantat i ekstraksjonsalveolen. I forbindelse med det kirurgiske inngrepet ble pasienten satt på 24 timers antibiotikadekke (Dalacin, Pfizer, New York, USA). Etter å ha oppnådd god anestesieffekt, ble det lagt et randsnitt regio 11 - 13 og et vertikalt hjelpesnitt regio 13 for å få god oversikt og tilgang til rotresten og operasjonsområdet (figur 2).
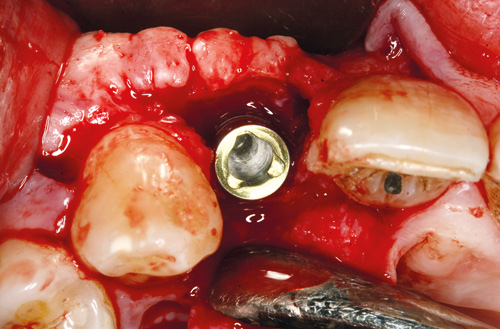
Figur 2. Etter mobilisering av lapp og innsetting av implantatet i ekstraksjonsalveolen.
Rotresten ble så fjernet atraumatisk med hjelp av en periotom. Et 4.3 x 13 mm implantat (NobelReplace, Nobel Biocare Management AG, Zürich-Flughafen, Switzerland) ble satt inn etter Brånemarks kirurgiprotokoll (2; figur 2 og 3).
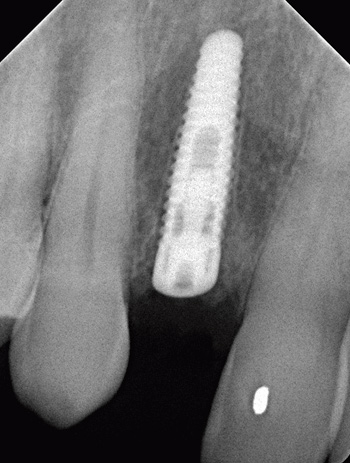
Figur 3. Periapikalt røntgenbilde tatt like etter implantatinnsetting.
Implantatet ble plassert i den palatinale delen av ekstraksjonsalveolen og med cervikale del under nivået til palatinale vegg for å kompensere for forventet beinresorpsjon (figur 2). Intakt og bred bukkal beinvegg med marginale eksostoser favoriserte direkteinnsetting og gav dessuten gunstig tilgang til autogent bein (figur 2). Autogent bein ble høstet og plassert i spalten rundt implantatet. Dekkskrue ble satt på plass og såret lukket med enkle suturer (Supramid, B. Braun Melsungen AG, Germany). Postoperativt fikk pasienten med seg smertestillende medikament (Ibux, Weifa AS, Norge) og ble anbefalt å skylle med klorheksidin (Corsodyl, GlaxoSmithKline, UK). Ved første postoperative kontroll etter 10 dager, ble suturene fjernet. Tilhelingen hadde forløpt uten komplikasjoner. Kontrollen etter tre måneder viste også rolige kliniske forhold (figur 4) og distanseoperasjon ble utført (figur 5).
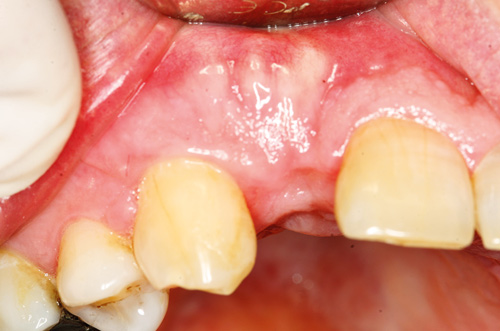
Figur 4. Stabile kliniske forhold ved 3-måneders kontroll.
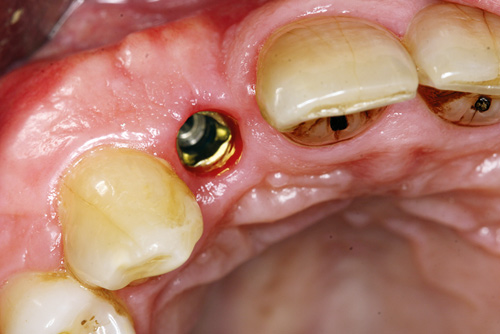
Figur 5. Distanseoperasjon uten å legge opp lapp.
Kroneterapi ble påbegynt ca. 4 uker seinere med avtrykk på fiksturnivå. Det ble fremstilt zirkoniumdistanse og zirkoniumkrone. Kontrollen etter 3 år viser stabile kliniske og røntgenologiske forhold (figur 6 A og B).
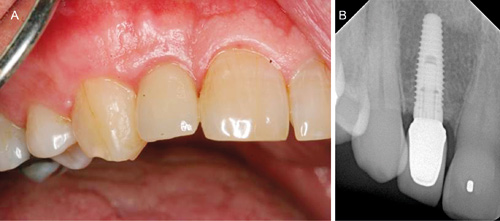
Figur 6. A: Klinisk bilde ved 3-års kontroll. B: Røntgenkontroll etter 3 år.
Kasus 2 viser en lappfri direkteinnsetting av et implantat i regio 22. En 28 år gammel kvinne ble henvist for vurdering og eventuell innsetting av implantat etter tidligere traume mot 22 mens pasienten var i tenårene. Like før henvisning, merket pasienten en plutselig «knekkelyd» fra en tann i venstre side overkjeve ved spising. Klinisk og røntgenologisk undersøkelse viste kronefraktur av 22 (figur 7 A og B).
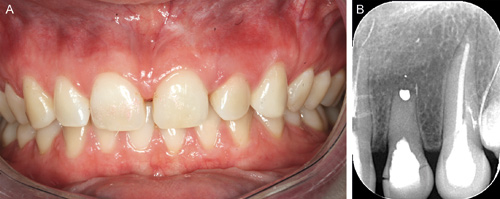
Figur 7. A: Preoperativt klinisk bilde. B: Periapikalt røntgenbilde 22 viser kronefraktur.
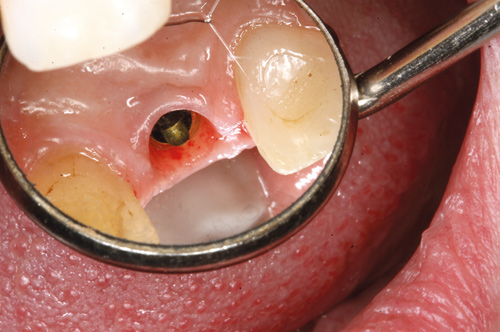
Nabotennene 21 og 23 var rotfylte, men ellers intakte. Pasienten ønsket ikke broerstatning og etter en del diskusjon ble det bestemt å utføre implantatforankret protetisk restaurering av 22. For å redusere behandlingstiden og hvis lokale anatomiske forhold lå til rette, ble direkteinnsetting nevnt som et alternativ. Under god anestesi, ble roten fjernet atraumatisk med en periotom. Etter nøye inspeksjon av ekstraksjonsalveolen, ble et 4.3 x 13 mm implantat satt direkte inn i ekstraksjonsalveolen (NobelReplace, Nobel Biocare Management AG, Zürich-Flughafen, Switzerland; figur 8).
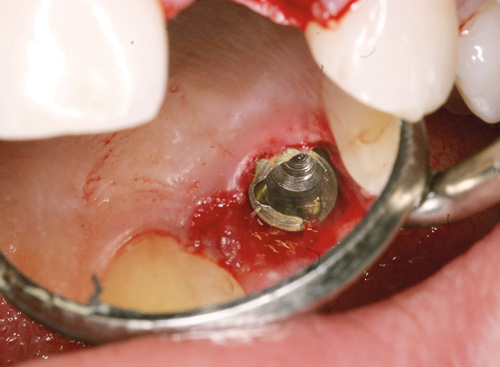
Figur 8. Etter direkteinnsetting av implantat.
Distanseoperasjon ble utført 4 måneder seinere. Det protetiske arbeidet startet 3 uker etter distanseoperasjon med avtrykk på fiksturnivå (figur 9), påsetting av zirkoniumdistanse og fremstilling av ferdig zirkoniumkrone. Kontrollen 3 år seinere viser stabile kliniske og røntgenologiske forhold (figur 10 A og B).
Figur 9. Kliniske forhold 3 uker etter distanseoperasjonen.
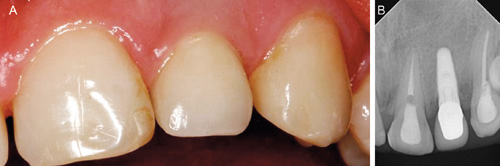
Figur 10. A: Klinisk bilde ved 3-års kontroll. B: Røntgenbilde ved 3-års kontroll.
Diskusjon
Denne artikkelen presenterer to kliniske kasus. I det første ble ekstraksjon av 12 og direkteinnsetting av implantatet i ekstraksjonsalveolen utført etter først å ha mobilisert bukkal og palatinal lapp. Optimal tilgang til alveolen lettet en atraumatisk fjerning av frakturert rotrest og gav dessuten viktig informasjon om lokale morfologiske forhold. God lappmobilisering gav også tilgang til høsting av autogent bein som etter behov kunne brukes til å fylle i spalten rundt implantatet. Ved utformingen av lappen ble det lagt et distalt hjelpesnitt. Vurdert i ettertid ville kanskje en mesial plassering av hjelpesnittet vært gunstigere med tanke på å sikre en best mulig blodtilførsel til den bukkale lappen (26). Med intakt og god dimensjon på bukkal alveolvegg og uten festetap på nabotenner, var denne pasienten en god kandidat for direkteinnsetting av implantat (15,19). Det kliniske og røntgenologiske bildet tatt tre år postoperativt understøtter denne antagelsen. Implantatet demonstrerer full røntgenologisk osseointegrasjon og kronen på 12 gir et harmonisk estetisk bilde uten synlig horisontal resorpsjon av alveolarprosessen.
Flere kliniske studier har vist at ved enkelttannsimplantater i den estetiske sone, er sluttresultatet avhengig av en palatinal plassering av implantatet i ekstraksjonsalveolen (17,21). En studie på 42 pasienter rapporterte tre ganger større gingival retraksjon ved bukkal plassering av implantatet sammenlignet med en palatinal plassering (21). Via statistiske analyser viste en annen studie at jo nærmere den bukkale veggen implantatet ble plassert, jo mer uttalt var graden av manglende bukkal beindekning ved reoperasjon etter 4 måneder (17). At det i første kasus var mulig å plassere implantatet i en palatinal posisjon av alveolen, var en absolutt forutsetning for å velge direkteinnsetting.
I en studie der det på 93 pasienter ble utført ekstraksjon og Type 1 innsetting av implantater i overkjeve front, var den bukkale beinresorpsjon mer enn dobbelt så stor som den palatinale (36 % mot 14 %) (14). Denne og flere andre studier (24,27) har vist at den bukko-linguale reduksjonen skjer bare i den marginale tredjedelen av ekstraksjonsalveolen der volumet av roten er størst og beinet er tynnest. Det kliniske bildet for kasus 1 etter circa 3 år indikerer godt beindekke også bukkalt.
Etter direkteinnsetting, kommer det ofte fram en spalte marginalt mellom implantat og alveolvegg (15). Under tilhelingen fylles denne spalten raskt med blodkoagel som erstattes seinere med osteoid vev (27). Etter direkteinnsetting i kasus 1, ble det i spalten mellom implantat og ekstraksjonsalveol lagt inn autogent bein og primær sårlukning ble tilstrebet. I dag er det ingen entydig dokumentasjon på om innlegg av ulike transplantatmaterialer eller bruk av membraner, er nødvendig for å oppnå fullstendig osseointegrasjon og minimal beinresorpsjon (3,25). En nylig publisert kasuistikk demonstrerte god osseointegrasjon selv med en spalte på 4,2 mm i bukko-lingual retning og uten bruk av beintransplantat og primær sårlukning (25). I mange tilfeller er fortsatt autogent bein det optimale transplantatmaterialet ved rekonstruksjons- og regenerasjonsprosedyrer siden vevet har både osteoproliferativ, osteokonduktiv og osteoinduktiv effekt (28). Med lett tilgang til autogent bein ble spalten rundt implantatet i kasus 1 fylt med pasientens eget beinvev.
Tann 22 i det andre kasuset ble ekstrahert atraumatisk uten å mobilisere lapp. Selv etter at frakturert kronedel ble fjernet, var tilgangen for eksartikulering av rotrest så god at lappoperasjon ble vurdert som unødvendig. Siden det er studier som indikerer at ekstraksjon etter mobilisering av lapp kan resultere i større grad av hard- og bløtvevsreduksjon (22,23), ble en lappfri prosedyre valgt. Pasienten hadde dessuten en heller tynn, girlanderformet gingiva, og rapporter antyder at denne pasientgruppen er mer utsatt for gingivale retraksjoner postoperativt enn pasienter med tykk gingival biotype (21,29). Tilhelingsbildet 3 år postoperativt for 22 viser full røntgenologisk osseointegrasjon og med en harmonisk protetisk erstatning uten gingival retraksjon.
I overkjevens front ble gjennomsnittlig bukkal og palatinal beinbredde målt etter ekstraksjon til henholdsvis 1,0 og 1,2 mm (19). Bukkal beinvegg ble i 87 % av ekstraksjonsalveolene målt til tynnere enn 1 mm og i bare 3 % til 2 mm eller mer. Dette indikerer at dersom kravet om minimum 2 mm bukkal beintykkelse i den estetiske sone skal oppfylles (18), vil bare et fåtall kasus være aktuelle for direkteinnsetting. I dette estetisk kritiske området er derfor den generelle anbefaling at implantatinnsetting utføres 4 til 8 uker etter ekstraksjon (Type 2 innsetting). En slik protokoll gir tid til oppvekst av bløtvev og eventuell tilheling av lokal patologi (3).
Uansett tidspunkt for innsetting av implantater etter ekstraksjon, så er det et absolutt krav til tett og systematisk oppfølging av pasienter i et strukturert vedlikeholdsprogram. Det er overbevisende dokumentasjon på at kvaliteten på støtteterapien er avgjørende for et vellykket langsiktig resultat ikke bare for pasienter med periodontal sykdom (30), men også for pasienter med implantatforankret protetikk (12).
English summary
Dental implant placement in fresh extraction sockets
Clinical studies have documented high clinical success rates when implants are placed according to standard surgical protocol. Yet, having been in use for several decades, implant therapy is still facing every day challenges. In the esthetic zone the restorative dentist has a hard time providing patients with crowns in harmony with adjacent teeth, and a protocol identifying the optimal time point for implant placement following tooth extraction is still lacking. Furthermore, many patients are uncomfortable wearing temporary restorations for an extended period of time. Placement of a dental implant in a fresh extraction socket can be considered after thorough treatment planning. This treatment strategy reduces the total treatment period and the number of surgical procedures, and enhances patient acceptance. However, immediate implant placement may slightly increase the rate of implant failure, cause difficulty in predicting future hard and soft tissue levels, and the morphology of the extraction socket may impair optimal placement and primary stability of the implant. This article reviews literature focusing on immediate dental implant placement and discusses case selection and advantages and disadvantages with the procedure. The presented cases illustrate two different surgical techniques and emphasize important steps during immediate implant placement.
Hovedbudskap | |
|---|---|
· |
Direkteinnsetting av implantater i den estetiske sone (front overkjeve) kan være aktuell behandling ved få utvalgte kasus som etter ekstraksjon har en intakt bukkal beinvegg med en marginal tykkelse på mer enn en millimeter |
· |
Gingiva må oppfylle kriteriene til en tykk vevsbiotype og alveolens morfologi må kunne tillate palatinal plassering av implantatet |
· |
Ved direkteinnsetting sikres vellykkete langtidsresultat ved kritisk kasusutvelgelse, optimal kirurgisk kompetanse og systematisk postoperativ oppfølging |
· |
Den generelle anbefaling i den estetiske sone er at implantatinnsetting utføres 4 til 8 uker etter ekstraksjon (Type 2 innsetting) |
Referanser
Quirynen M, Van Assche N, Botticelli D, Berglundh T. How does the timing of implant placement to extraction affect outcome? Int J Oral Maxillofac Implants. 2007; 22: 203 - 23.
Adell R, Lekholm U, Rockler B, Brånemark P-I. A 15-year study of osseointegrated implants in the treatment of the edentulous jaw. Int J Oral Surg. 1981; 10: 387 - 416.
Hämmerle CH, Chen ST, Wilson TG Jr. Consensus statements and recommended clinical procedures regarding the placement of implants in extraction sockets. Int J Oral Maxillofac Implants. 2004; 19: 26-8.
Schulte W, Heimke G. The Tübingen immediate implant. Die Quintessenz 1976; 27: 17 - 23.
Schulte W, Kleineikenscheidt H, Lindner K, Schareyka R. The Tübingen immediate implant in clinical studies. Deut Zahnaerztl Z. 1978; 33: 348 - 59.
Schropp L, Kostopoulos L, Wenzel A. Bone healing following immediate versus delayed placement of titanium implants into extraction sockets: a prospective clinical study. Int J Oral Maxillofac Implants. 2003; 18, 189 - 99.
Covani U, Bortolaia C, Barone A, Sbordone L. Bucco-lingual crestal bone changes after immediate and delayed implant placement. J Periodontol. 2004; 75: 1605 - 12.
Ganeles, J, Wismeijer D. Early and immediately restored and loaded dental implants for single-tooth and partial-arch applications. Int J Oral Maxillofac Implants. 2004; 19 : 92 - 102.
Chen ST, Buser D. Clinical and esthetic outcomes of implants placed in postextraction sites. Int J Oral Maxillofac Implants. 2009; 24: 186 - 217.
Paolantonio M, Dolci M, Scarano A, d''Archivio D, di Placido G, Tumini V, et al. Immediate implantation in fresh extraction sockets. A controlled clinical and histological study in man. J Periodontol. 2001; 72: 1560 - 71.
Araújo MG, Sukekava F, Wennström J, Lindhe J. Ridge alterations following implant placement in fresh extraction sockets: an experimental study in the dog. J Clin Periodontol. 2005; 32: 645 - 52.
Botticelli D, Berglundh T, Lindhe J. Hard-tissue alterations following immediate implant placement in extraction sites. J Clin Periodontol. 2004; 31: 820 - 8.
Vignoletti F, Discepoli N, Müller A, de Sanctis M, Muñoz F, Sanz M. Bone modelling at fresh extraction sockets: immediate implant placement versus spontaneous healing: an experimental study in the beagle dog. J Clin Periodontol. 2012; 39: 91 - 7.
Sanz M, Cecchinato D, Ferrus J, Pjetursson EB, Lang NP, Lindhe J. A prospective, randomized-controlled clinical trial to evaluate bone preservation using implants with different geometry placed into extraction sockets in the maxilla. Clin Oral Implants Res. 2010; 21: 13 - 21.
Botticelli D, Persson LG, Lindhe J, Berglundh T. Bone tissue formation adjacent to implants placed in fresh extraction sockets: An experimental study in dogs. Clin Oral Implants Res. 2006; 17: 351 - 8.
Ferrus J, Cecchinato D, Pjetursson EB, Lang NP, Sanz M, Lindhe J. Factors influencing ridge alterations following immediate implant placement into extraction sockets. Clin Oral Implants Res. 2010; 21: 22 - 9.
Tomasi C, Sanz M, Cecchinato D, Pjetursson B, Ferrus J, Lang NP, et al. Bone dimensional variations at implants placed in fresh extraction sockets: a multilevel multivariate analysis. Clin Oral Implants Res. 2010; 21: 30 - 6.
Qahash M, Susin C, Polimeni G, Hall J, Wikesjö UM. Bone healing dynamics at buccal peri-implant sites. Clin Oral Implants Res. 2008; 19: 166 - 72.
Huynh-Ba G, Pjetursson BE, Sanz M, Cecchinato D, Ferrus J, Lindhe J, et al. Analysis of the socket bone wall dimensions in the upper maxilla in relation to immediate implant placement. Clin Oral Implants Res. 2010; 21: 37 - 42.
Müller HP, Heinecke A, Schaller N, Eger T. Masticatory mucosa in subjects with different periodontal phenotypes. J Clin Periodontol. 2000; 27: 621 - 6.
Evans CD, Chen ST. Esthetic outcomes of immediate implant placements. Clin Oral Implants Res. 2008; 19: 73 - 80.
Fickl S, Zuhr O, Wachtel H, Bolz W, Huerzeler MB. Hard tissue alterations after socket preservation: an experimental study in the beagle dog. Clin Oral Implants Res. 2008; 19: 1111 - 8.
Blanco J, Nuñez V, Aracil L, Muñoz F, Ramos I. Ridge alterations following immediate implant placement in the dog: flap versus flapless surgery. J Clin Periodontol. 2008; 35: 640 - 8.
Araújo MG, Lindhe J. Ridge alterations following tooth extraction with and without flap elevation: an experimental study in the dog. Clin Oral Implants Res. 2009; 20: 545 - 9.
Tarnow DP, Chu SJ. Human histologic verification of osseointegration of an immediate implant placed into a fresh extraction socket with excessive gap distance without primary flap closure, graft, or membrane: a case report. Int J Periodontics Restorative Dent. 2011; 31: 515 - 21.
Lindhe J, Karring T, Araújo MG. The Anatomy of Periodontal Tissues. In: Lindhe J, Lang NP, Karring T (eds.) Clinical Periodontology and Implant dentistry 5th ed. Blackwell Muncksgaard: Oxford; 2008. p. 3 - 49.
Araújo MG, Wennström JL, Lindhe J. Modelling of the buccal and lingual bone walls of fresh extraction sites following implant installation. Clin Oral Implants Res. 2006; 17: 606 - 14.
Becker W, Becker BF, Polizzi G, Bergstrom C. Autogenous bone grafting of bone defects adjacent to implants placed into immediate extraction sockets in patients: A retrospective study. Int J Oral Maxillofac Implants. 1994; 8: 389 - 96.
Kan JY, Rungcharassaeng K, Umezu K, Kois JC. Dimensions of peri-implant mucosa: an evaluation of maxillary anterior single implants in humans. J Periodontol. 2003; 74: 557 - 62.
Rosling B, Nyman S, Lindhe J. The effect of systematic plaque control on bone regeneration in infrabony pockets. J Clin Periodontol. 1976; 3: 38 - 53.
Adresse: Pejman Khanifam, Prinsensgt. 2, 0152 Oslo. E-post: pejmak@odont.uio.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Khanifam P, Pullisaar H, Leknes KN. Tannimplantater i ferske ekstraksjonsalveoler. Nor Tannlegeforen Tid. 2013; 123: 184-89.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Khanifam P, Pullisaar H, N. Leknes K, Khanifam P, Pullisaar H, N. Leknes K. Tannimplantater i ferske ekstraksjonsalveoler. Nor Tannlegeforen Tid. 2013;123:184-89. doi:10.56373/2013-3-9