Endodontisk behandling hos eldre
Endodontisk behandling hos eldre er i prinsippet lik den man utfører på yngre pasienter. Likevel er det aspekter man bør ta hensyn til ved slik behandling. Blant annet vil tannens aldring være en kontinuerlig prosess gjennom hele tannens livsløp fra den erupterer. Siden en økende andel av befolkningen er eldre, er det nødvendig med økt kunnskap om diagnostiske og behandlingstekniske utfordringer som kan forekomme. Eldre kan ha en komplisert sykdomsbakgrunn og er i varierende grad behandlet og medisinert for dette. Bedret tannhelse og levestandard har også bidratt til at pasientene i større grad enn før ønsker og har råd til å ivareta tannsettet, på tross av at behandlingen kan være både tidkrevende og komplisert. Målet med artikkelen er å gi en oversikt over hvordan biologiske forandringer ved aldring påvirker diagnostikk og teknisk gjennomføring av endodontisk behandling.
Andelen eldre over 65 år øker. Frem til 2020 vil antallet 65 - 74-åringer øke for deretter å jevne seg ut. Antallet 75 - 79-åringer vil øke fra 2020 frem mot 2025, mens antallet som er 80 år og eldre vil begynne å stige fra 2020 (1). Selv om mange eldre er spreke og selvhjulpne, vil kombinasjonen aldring og økt sannsynlighet for å pådra seg sykdom gjøre at denne gruppen helsemessig sett er utsatt (2). Mange kan ha opptil flere kroniske sykdommer der medikamentell og/eller annen medisinsk behandling er påkrevd (3). Foruten normale aldersforandringer kan bruk av medisiner og nedsatt allmenntilstand disponere for sykdommer i tenner og omliggende vev (4,5).
Bedret tannhelse og levestandard har bidratt til at pasienter, i større grad enn før, ønsker og har råd til å ivareta tannsettet. Kronisk apikal periodontitt er en sykdom som forekommer hyppigere med økende alder (6). Et resultat av dette er økt behov for endodontisk behandling, som i mange tilfeller kan være teknisk vanskelig og tidkrevende. Det er derfor nødvendig med økt kunnskap om diagnostiske og behandlingstekniske forhold for å møte endodontiske problemstillinger hos eldre. Målet med denne artikkelen er å belyse hvordan tennenes aldringsprosess påvirker den endodontiske behandling. Biologiske, diagnostiske, tekniske og prognostiske forhold samt alternativ behandling vil bli diskutert.
Biologiske aspekter
Tannens aldring vil være en kontinuerlig prosess fra den bryter fram til den eventuelt tapes eller pasienten dør. Det er først og fremst biologiske forandringer som gjør at endodontisk behandling hos eldre kan være krevende.
Generelle aldersrelaterte forandringer
Immunforsvaret påvirkes av aldersrelaterte forandringer som øker risikoen for infeksjoner (7). Dessuten bruker eldre ofte mange legemidler som gir mulighet for interaksjon og bivirkninger (8), som igjen kan forårsake dårligere sårtilheling (9). Dette vil i seg selv ikke utgjøre en kontraindikasjon for endodontisk behandling, siden dette vanligvis vil være langt mer skånsomt og mindre traumatisk enn ekstraksjon.
Aldersrelaterte forandringer i tenner
Det må skilles mellom dentinforandringer som er forårsaket av kronologisk aldring og forandringer som skyldes skade og vevsirritasjon (tabell 1). Det kan likevel være vanskelig å skille disse klinisk siden skader som karies, traumer og restaureringer kan forsterke «aldersutviklingen». Pulpa hos yngre personer kan derfor likne det man finner hos eldre. Det er vanlig å skille mellom strukturelle og dimensjonelle forandringer i pulpa, men det vil samtidig skje endringer i dentin.
Strukturelle forandringer
Det er godt dokumentert at økende alder fører til cellulære og ekstracellulære forandringer i pulpa. Celletettheten i pulpa blir redusert, samtidig som antallet nervefibre og blodkar avtar (10). Mengden av kollagen i pulpa vil derimot tilta (fibrotisering), samtidig som kalsifikasjoner, både diffuse og lokaliserte, blir mer vanlig. Kalsifikasjoner vil kunne være et resultat av normal aldring, men og et resultat av inflammatoriske forandringer i pulpa (11) (figur 1). I denne sammenheng blir ofte pulpasteiner regnet som anatomiske normalvariasjoner, men disse kan tilta i størrelse med alder (12)
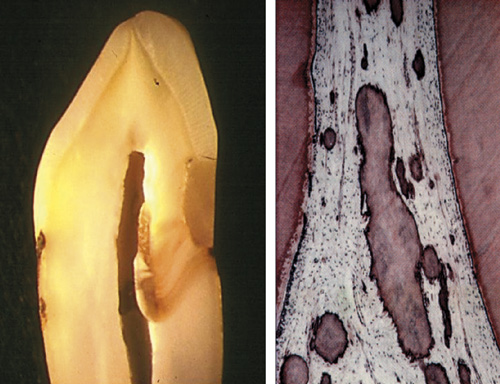
Figur 1. Bildet til venstre viser dentinavsetninger (irritasjonsdentin) i pulpa i tilknytning til fylling og kantdefekt i cervikalområdet. Bildet til høyre viser diffuse kalsifikasjoner i pulpa.
Dimensjonelle forandringer
Over tid får man en progressiv lineær reduksjon av pulpavolumet (13,14). Resultatet kan bli en forsnevring og retraksjon av pulpa. Prosessen kan akselereres av irritasjon fra karies, restaureringer og periodontal sykdom. Den vanligste endringen i pulpakammeret i en molar vil over tid være en avflating av pulpakammeret på grunn av dentindannelse i pulpatak og pulpagulv (10) (figur 2).
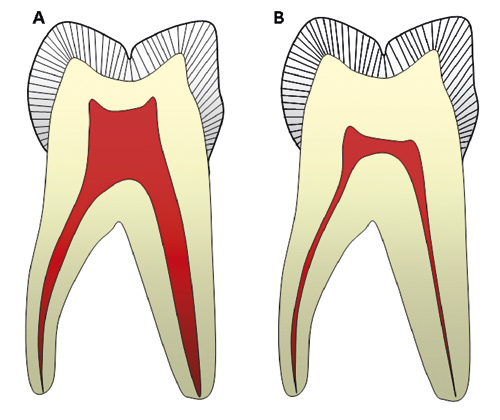
Figur 2. Dimensjonelle forandringer i pulpavolum ved tiltagende alder. A. Ung tann. B. Ved aldring skjer det en lineær forsnevring av rotkanalene samtidig som det skjer en avflating av pulpakammeret på grunn av sekundærdentindannelse i pulpatak og pulpagulv.
De anatomiske forholdene i apikalområdet endres også over tid. Dette skyldes i hovedsak sementpåleiringer som er en kontinuerlig prosess (15). Figur 3 viser anatomiske strukturer i apikalområdet. Viktige strukturer er røntgenologisk apeks, foramen apikale, og den apikale konstriksjonen. Sement-dentingrensen indikerer hvor pulpavevet slutter og periodontalt vev begynner. Mens kanaldiameteren reduseres over tid, vil sementpåleiring øke avstanden mellom den apikale konstriksjonen og foramen apikale. Hos yngre individer er avstanden i snitt 0,5 mm, mens den hos eldre i gjennomsnitt har økt til 0,7 mm (15). Mer viktig er det å være klar over at sementpåleiring i apikalområdet vil øke avstanden mellom den apikale konstriksjonen og røntgenologisk apeks. Normalt vil foramen apikale ligge 0,5 - 3,0 mm koronalt for røntgenologisk apeks. Denne avstanden øker ved aldring. Ytterligere vil det bli en liten økning i diameteren på foramen apikale, fra et snitt på 502 ?m ved 18 - 25 års alder til 681 ?m hos de over 55 år (16). Disse anatomiske forandringene kan gjøre det vanskeligere å fastsette riktig renselengde. I tillegg vil trangere kanaler gjøre kanalinstrumenteringen mer komplisert og tidkrevende.
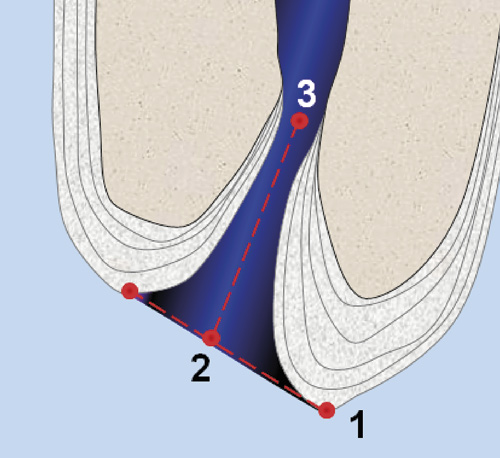
Figur 3. Anatomiske strukturer i apikalområdet: 1. viser røntgenologisk apeks, 2. foramen apikale (major) og 3. den apikale konstriksjonen (foramen apikale minor) som representerer overgangen hvor pulpavevet slutter og periodontalt vev begynner. Linjen som er trukket gjennom punkt 2 blir ofte betegnet anatomisk apeks. Sementpåleiringer i apikalområdet som tiltar ved økende alder, vil endre de anatomiske forhold.
Dentinforandringer
Avsetning av peritubulært dentin fører til sklerose og dannelse av translusent dentin. Dette starter apikalt i roten og brer seg i cervical retning med økende alder (17). Dette kan benyttes rettsodontologisk ved aldersbestemmelse (18). Translusent dentin er karakterisert ved at dentintubuli blokkeres av apatittkrystaller. Dette kan være gunstig med tanke på infeksjonsspredning ut i dentubuli, samtidig som bakteriefjerning apikalt dermed blir lettere. Med hensyn til rotbehandling kan sklerotisering påvirke binding mellom dentin og rotfyllingsmaterial negativt, og dermed den apikale forseglingen (19).
Tilheling
Det er en vanlig oppfatning at tilheling hos eldre er usikker, utilstrekkelig eller forsinket sammenlignet med yngre pasienter. Dette er ikke nødvendigvis riktig. En god blodgjennomstrømning er en forutsetning for normal tilheling. De strukturelle endringene en finner i pulpa vil normalt ikke gjelde blodgjennomstrømning og celletetthet periapikalt (20). Tilsvarende vil moderate vaskulære og bindevevsforandringer hos eldre i liten grad gi dårligere eller ufullstendig tilheling (21). Røntgenologisk kan man heller ikke dokumentere forskjeller i tilheling mellom unge og eldre pasienter etter endodontisk behandling (22). På denne bakgrunn bør ikke alder være noe hinder for konservativ eller kirurgisk endodontisk behandling hos ellers friske eldre pasienter.
Inngrepsformer som pulpateksjon og partiell pulpotomi er godt dokumentert som alternativ terapi på unge tenner for å stimulere videre rotvekst (23). Hos eldre vil nedsatt celletetthet i pulpa og økt mengde kollagen nedsette pulpas evne til reparasjon (10). Dette gjør at slik behandling kan ha dårligere prognose. Likevel kan man tenke seg at slik behandling, fortrinnvis dyp pulpotomi hvor en fjerner mest mulig inflammert vev koronalt, kan være en alternativ terapiform på vitale tenner hos eldre pasienter hvor pasientkooperasjon, som manglende gapeevne og førlighet, kan vanskeliggjøre fullverdig endodontisk behandling (24). Kombinert med at ekstraksjon bør unngås, slik som hos strålebehandlede og hos pasienter på bifosfonater (25), kan pulpotomi i enkelte tilfeller sees på som permanent endodontisk behandling hos eldre.
Diagnostikk
De samme prinsippene ligger til grunn ved undersøkelse og diagnostikk av eldre som hos yngre friske pasienter. Likevel kan helsesituasjonen bidra til at prosedyrene kan ta lengre tid. Dette kan skyldes nedsatt syn, hørsel, førlighet og mental status hos pasienter som kan vanskeliggjøre god kommunikasjon. Behandlingsprinsippene vil også være like for eldre og yngre pasienter. Den generelle helsesituasjonen hos eldre kan i ulik grad bidra til de behandlingsvalg som gjøres. Hovedforskjellen ligger i at eldre vanligvis har gjennomgått langt mer tannbehandling enn yngre. Tannsettet kan være omfattende restaurert, både når det gjelder fyllinger og protetisk terapi, inkludert implantatbehandling. Hos eldre må man derfor i større grad legge vekt på tannsettets generelle historie og status ved behandlingsvalg.
Pulpittsymptomer er ofte mindre uttalt hos eldre pasienter sammenlignet med unge pasienter. Dette kan skyldes redusert pulpavolum og redusert antall sensoriske nerver i pulpa, særlig i dentin (26). Mangel på endodontiske symptomer fra pulpa er derfor ikke uvanlig. Likevel er fravær av symptomer noe en finner uavhengig av alder. Diagnose må derfor baseres på kliniske og røntgenologiske funn. God pasientkommunikasjon og pasientkooperasjon er avgjørende ved slike undersøkelser.
Vitalitetstesting av tenner hos eldre gir ofte mer usikkert resultat enn hos yngre. Unntaket er unge tenner som er i frambrudd (27). Dette kan skyldes både sklerotisering av dentin og cellulære forandringer i pulpa. Det er vist at nerveender er mest tallrike i regulært dentin i tannkronen nær pulpahorn (28). Tertiært dentin, som en ofte finner som et resultat av tidligere behandling er dårlig forsynt med nerver, selv i tannkronen (figur 4) (29). Manglende reaksjon på sensibilitetstesting kan også være resultat av omfattende restaureringer som blokkerer dentinkanalene. Derfor er det knyttet mer usikkerhet til tester med strøm, varme og kulde hos eldre. Elektrisk pulpatesting og elektronisk måling av rotlengde med apekslokator har vanligvis ikke vært anbefalt brukt hos pasienter med pacemaker (30, 31,). Undersøkelser har imidlertid vist at sannsynligheten for påvirkning av moderne pacemakere er liten (32).
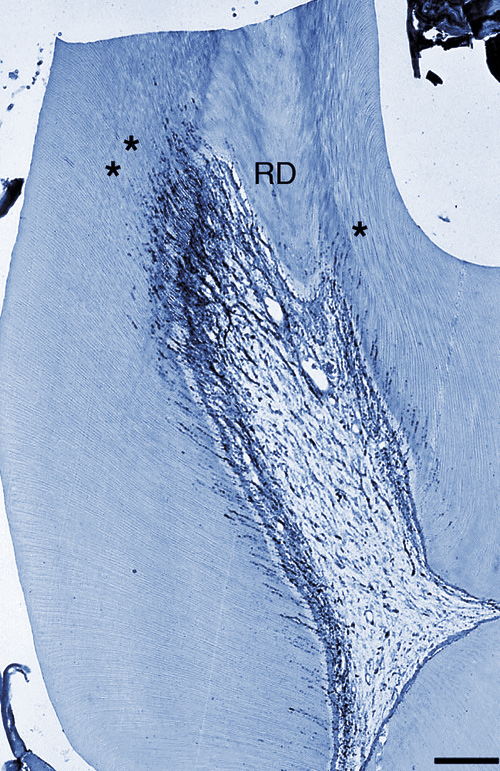
Figur 4. Radioaktiv merking av nervefibre i en voksen rottemolar med nedslitt kusp. Nervefibrene har en asymmetrisk fordeling i pulpa og er tettest på begge sider (*) av reparativt dentin (RD) som mangler nervefibre. Bar: 0,1 mm. (Byers og Kish,1976, gjengitt med tillatelse fra Margaret Byers).
Hos eldre pasienter kan rotkanalen være lite synlig røntgenologisk. Dette er normalt og skyldes sekundærdentindannelse. I noen tilfeller kan obliterering av rotkanalen skyldes raskt tiltagende mineralisering på grunn av inflammatoriske forandringer (kalsifiserende metamorfose) (12). Likevel vil det i de aller fleste tilfeller foreligge en pulpastreng selv om den ikke alltid kan sees på røntgenbildet (33). Dette er uproblematisk ved manglende patologi og er først en kompliserende faktor ved nekrose av pulpa og utvikling av apikal patologi. Den eksterne rotanatomi kan ytterligere forandres over tid på grunn av kontinuerlig sementdannelse (34).
Behandlingsplanlegging
Ved behandling av eldre må man i langt større grad ta hensyn til pasientens generelle helsesituasjon. Selv om periradikulært vev synes å tilhele like godt hos eldre som hos yngre pasienter, vil behandlingsplanlegging og prognose på behandling influeres av andre tilleggsfaktorer (35).
Restaureringsmulighetene som foreligger for hver enkelt tann, må tas i betraktning. Tennene kan ha substanstap som vanskeliggjør endodontisk behandling. Omfattende restaureringer som fyllinger, kroner og annen protetisk behandling kan komplisere tilgjengeligheten for endodontisk behandling. Ytterligere vil roterte og tippede tenner, samt periodontal sykdom kunne påvirke behandlingen. Differensialdiagnostiske problemer knyttet til periodontal sykdom og endodontiske infeksjoner er vanlig hos eldre. For tenner med svært usikker prognose kan ekstraksjon være det beste alternativet. Konsekvensene av å miste en tann i molarområdet vil være beskjedne, da tipping av nabotenner og ekstrusjon av antagonsist skjer i svært liten grad (36). Ofte vil en protetisk tannerstatning være unødvendig.
I medisinsk behandlingsplanlegging er det vanlig å planlegge varigheten av behandlingen i forhold til pasientens forventede levetid (37). Dette er i mindre grad akseptert av dagens eldre pasienter som forventer helsebehandling av tilsvarende kvalitet som yngre.
Endodontisk behandling
Lokalisering og instrumentering av rotkanalene er den største tekniske utfordringen ved endodontisk behandling av eldre. Dette skyldes ofte restaureringer og obliterasjoner i kronedelen som kompliserer tilgjengeligheten og kan skjule kanalene (figur 5). Obliterasjoner skyldes kontinuerlig sekundærdentindannelse som følge av naturlig aldring av pulpa (10), og økt dentindannelse på grunn av kroniske irritamenter (figur 1). I overkjevens anteriore tenner vil sekundærdentin dannes fra den palatinale flaten i pulpakammeret (13). På molarer vil den største avsetning skje i pulpagulvet i kronedelen (38). God tilgang med fjerning av koronale restaureringer, bruk av peilerøntgenbilder og operasjonsmikroskop vil ofte være nødvendige hjelpemidler for å lokalisere rotkanalene. Attrisjon, abrasjon og erosjon eksponerer dentin gjennom en sakte prosess som fører til dannelse av irritasjonsdentin og sklerotisering av dentinkanaler (39). Irritasjonsdentin dannes også som et resultat av karieslesjoner og restorative prosedyrer når odontoblastene opprettholder sin funksjon. Sklerotisering i kronedelen skyldes mild irritasjon av odontoblastene og blir ansett som en forsvarsmekanisme i pulpa. Derfor ses sklerotisk dentin ofte under kronisk karies, restaureringer og steder med attrisjon. Sklerotisering gjør at dentintubuli lukkes, noe som senker permeabiliteten i dentin (40). Kalsifiserende prosesser assosiert med normal aldring virker klinisk å være av en mer lineær type enn den som oppstår i yngre tenner som en respons på inflammatoriske forandringer. Laterale og aksessoriske kanaler kan kalsifisere slik at deres kliniske betydning reduseres. Sklerotisering som skjer apikalt i roten, gjør rotdentin nærmest impermeabel både for bakterier og desinfeksjonsmidler (17).
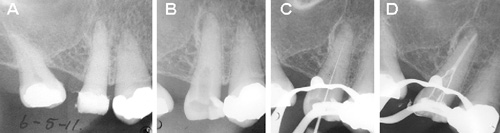
Figur 5. Røntgenbilder viser obliterasjon av rotkanal som er vanlig hos eldre. A. Preoperativt bilde viser apikal peridontitt på tann 15 med røntgenologisk kalsifisert rotkanal. B. Bilde i forbindelse med kanalsøk. C. Kanal lokalisert midtrots i tann 15. D. Ferdig rotfylling med rotfyllingsmasse i bikanal som peker i distal retning.
Endodontisk kirurgi
Vurderinger og indikasjoner for endodontisk kirurgi vil være de samme for eldre pasienter som for yngre individer. Generelt vil forekomsten av endodontisk sykdom være økende med alderen. Dette skyldes at endodontiske komplikasjoner i hovedsak er en følgetilstand av tidligere gjennomført behandling. Bein- og bløtvevskirurgi hos eldre kan i hovedsak utføres med like stor forutsigbarhet som hos yngre, selv om tilheling kan gå noe saktere (21). Tradisjonelt har man vært tilbakeholden med oralkirurgisk behandling av eldre som mottar antikoagulasjonsbehandling. Nyere retningslinjer, hvor en følger gjeldende normer (INR-verdier < 2 - 3), viser at man ved normale endodontisk-kirurgiske prosedyrer kan oppnå god blødningskontroll selv hos slike pasienter (41). I noen tilfeller vil det likevel være riktig å samarbeide med pasientens fastlege for å regulere den antikoagulerende behandlingen.
Restaureringshensyn
Hos eldre, som hos yngre pasienter, kan kvaliteten av den koronale forseglingen være avgjørende for den endodontiske langtidsprognosen (42). Ofte vil rotfylte tenner hos eldre ha behov for protetiske restaureringer med eller uten stiftretensjon. Manglende tenner øker bittbelastingen på det gjenværende tannsett med rotfrakturer som mulig resultat. Ytterligere vil periodontal sykdom med økt krone-rot-ratio gjøre tennene mer utsatt for horisontale krefter under belastning (43). Gingivale retraksjoner og rotkaries er et problem hos eldre (44). Dette skyldes en kombinasjon av periodontal sykdom, munntørrhet og dårligere munnhygiene. Fra rotoverflaten er det kort vei inn til pulpa. Dette øker sannsynligheten for eksponering av pulpa eller kontaminering av allerede rotfylte kanaler. Selv om det er vist at en teknisk god rotfylling kan motstå bakteriekontaminasjon over tid, er det viktig å unngå sekundærinfeksjon og fare for utvikling av apikal periodontitt (45). Restaurering av tenner hos eldre pasienter fortjener derfor minst like stor oppmerksomhet som hos yngre pasienter.
Konklusjon
Endodontisk behandling hos eldre skiller seg prinsipielt ikke fra tilsvarende behandling hos yngre pasienter. Likevel vil en måtte ta hensyn til medisinske forhold ved behandling av en del eldre pasienter. Ytterligere vil aldringsforandringer i tenner kunne gjøre den endodontiske prosedyren mer teknisk utfordrende. Andelen av eldre er økende i befolkningen. Flere eldre beholder egne tenner livet ut og ønsker også optimal behandling. Økt kompetanse hos tannlegen er derfor nødvendig for å imøtekomme det økte behovet for endodontisk behandling hos eldre.
Hovedbudskap | |
|---|---|
· |
Endodontisk behandling hos eldre er i prinsippet lik den som gjøres hos yngre |
· |
Biologiske endringer hos eldre kan gjøre den endodontiske behandlingen mer tidkrevende og komplisert |
· |
Et generelt krav om å bevare tenner har medført større endodontisk behandlingsbehov blant eldre |
· |
Generelle medisinske problemer og forekomst av apikal periodontitt tiltar med økende alder |
English summary
Endodontic treatment in elderly
Endodontic treatment of older patients is in principle the same as for younger patients. However, there are aspects and differences that should be considered. The aging of teeth is a dynamic process which begins when the tooth erupts and continues throughout the life of the tooth. Because there is an increasing proportion of elderly in the population today, there is a growing demand for knowledge concerning the challenges involved in endodontic diagnosis and treatment. Older people may have a complicated medical history, often with extensive medication. Increased standard of living and better oral health have led to a general awareness concerning the value of saving teeth, even though treatment may be expensive, time consuming and complicated. The aim of the present article is to give an overview of the biological changes that may occur during aging, and how this can influence endodontic treatment and planning.
Referanser
Folkehelseinstituttet. Helsetilstanden i Norge: Eldre - andelen eldre over 65 år i befolkningen. http://www.fhi.no/artikler/ ?id=70828 (lest 27.02.2012).
Miller RA. Biology of ageing and longevity. In: Hazzard WR, Halter JB, editors. Hazzard''s geriatric medicine and gerontology. New York: McGraw-Hill; 2009.
Guralnik JM, Ferrucci L. Demography and Epidemiology. In: Hazzard WR, Halter JB, editors. Hazzard''s geriatric medicine and gerontology. New York: McGraw-Hill; 2009.
Holsen DS, Johannessen AC. Diseases that affect both skin and oral mucosa. Tidsskr Nor Laegeforen. 2006; 126: 1214 - 7.
Løkken P, Skoglund LA. Adverse drug effects in the oral region. Tidsskr Nor Laegeforen. 2006; 126: 1345 - 8.
Eriksen H. Epidemiology of apical periodontitis. In: Ørstavik D, Pitt Ford TR, editors. Essential Endodontology. Cambridge: Blacwell Science Ltd; 1998. p. 179 - 91.
Weiskopf D, Weinberger B, Grubeck-Loebenstein B. The aging of the immune system. Transpl Int. 2009; 22: 1041 - 50.
Straand J. Patient medication review. Tidsskr Nor Laegeforen. 2007; 127: 1175 - 6.
Pittman J. Effect of aging on wound healing: current concepts. J Wound Ostomy Continence Nurs. 2007; 34: 412 - 5.
Bernick S, Nedelman C. Effect of aging on the human pulp. J Endod. 1975; 1: 88 - 94.
Sayegh FS, Reed AJ. Calcification in the dental pulp. Oral Surg Oral Med Oral Pathol.1968; 25: 873 - 82.
Luukko K, Kettunen P, Fristad I, Berggreen E. The advanced science of endodontics - Structure and Functions of the Dentin-Pulp Complex. In: Hargreaves KM, Cohen S, editors. Pathways of the pulp, 10th Edition. New York: Mosby Elsevier; 2010. p. 452 - 501.
Philippas GG, Applebaum E. Age change in the permanent upper canine teeth. J Dent Res. 1968; 47: 411 - 7.
Morse DR. Age-related changes of the dental pulp complex and their relationship to systemic aging. Oral Surg Oral Med Oral Pathol. 1991; 72: 721 - 45.
Vertucci F. Root canal morphology and its relationship to endodontic procedures. Endodontic Topics. 2005: 10: 3 - 29.
Kuttler Y. Microscopic investigation of root apexes. J Am Dent Assoc. 1955; 50: 544 - 52.
Paque F, Luder HU, Sener B, Zehnder M. Tubular sclerosis rather than the smear layer impedes dye penetration into the dentine of endodontically instrumented root canals. Int Endod J. 2006; 39: 18 - 25.
Vasiliadis L, Darling AI, Levers BG. The amount and distribution of sclerotic human root dentine. Arch Oral Biol. 1983; 28: 645 - 9.
Lopes GC, Cardoso Pde C, Vieira LC, Baratieri LN. Microtensile bond strength to root canal vs pulp chamber dentin: effect of bonding strategies. J Adhes Dent. 2004; 6: 129 - 33.
Van der Velden U. Effect of age on the periodontium. J Clin Periodontol. 1984; 11: 281 - 94.
Holm-Pedersen P, Loe H. Wound healing in the gingiva of young and old individuals. Scand J Dent Res. 1971; 79: 40 - 53.
Trusewicz M, Buczkowska-Radli?ska J, Lipski M, Debicka P. The effect of age on the process of healing of chronic periapical inflammation. Ann Acad Med Stetin. 2009; 55: 51 - 4.
Kontham UR, Tiku AM, Damle SG, Kalaskar RR. Apexogenesis of a symptomatic mandibular first permanent molar with calcium hydroxide pulpotomy. Quintessence Int. 2005; 36: 653 - 7.
Asgary S, Eghbal MJ. A clinical trial of pulpotomy vs. root canal therapy of mature molars. J Dent Res. 2010; 89: 1080 - 5.
Feller L, Wood NH, Khammissa RA, Chikte UM, Bouckaert M, Lemmer J. Bisphosphonate-related osteonecrosis of the jaw. SADJ. 2011; 66: 30 - 2.
Bernick S. Effect of aging on the nerve supply to human teeth. J Dent Res. 1967; 46: 694 - 9.
Nag OH, Fristad I, Skeie MS. Endodonti i primære tenner Nor Tannlegeforen Tid. 2007; 117: 948 - 52.
Byers MR, Dong WK. Autoradiographic location of sensory nerve endings in dentin of monkey teeth. Anat Rec. 1983; 205: 441 - 54.
Byers MR, Närhi MV, Mecifi KB. Acute and chronic reactions of dental sensory nerve fibers to cavities and desiccation in rat molars. Anat Rec. 1988; 221: 872 - 83.
Woolley LH, Woodworth J, Dobbs JL. A preliminary evaluation of the effects of electrical pulp testers on dogs with artificial pacemakers. J Am Dent Assoc. 1974; 89: 1099 - 101.
Beach CW, Bramwell JD, Hutter JW. Use of an electronic apex locator on a cardiac pacemaker patient. J Endod. 1996; 22: 182 - 4.
Garofalo RR, Ede EN, Dorn SO, Kuttler S. Effect of electronic apex locators on cardiac pacemaker function. J Endod. 2002; 28: 831 - 3.
Kuyk JK, Walton RE. Comparison of the radiographic appearance of root canal size to its actual diameter. J Endod. 1990; 16: 528 - 33.
Nitzan DW, Michaeli Y, Weinreb M, Azaz B. The effect of aging on tooth morphology: a study on impacted teeth. Oral Surg Oral Med Oral Pathol. 1986; 61: 54 - 60.
Swartz DB, Skidmore AE, Griffin JA, Jr. Twenty years of endodontic success and failure. J Endod. 1983; 9: 198 - 202.
Shugars DA, Bader JD, Phillips SW, Jr., White BA, Brantley CF. The consequences of not replacing a missing posterior tooth. J Am Dent Assoc. 2000; 131: 1317 - 23.
Braun RJ, Marcus M. Comparing treatment decisions for elderly and young dental patients. Gerodontics. 1985; 1: 138 - 42.
Walton RE. Endodontic considerations in the geriatric patient. Dent Clin North Am. 1997; 41: 795 - 816.
Stanley HR, Pereira JC, Spiegel E, Broom C, Schultz M. The detection and prevalence of reactive and physiologic sclerotic dentin, reparative dentin and dead tracts beneath various types of dental lesions according to tooth surface and age. J Oral Pathol. 1983; 12: 257 - 89.
Ketterl W. Age-induced changes in the teeth and their attachment apparatus. Int Dent J. 1983; 33: 262 - 71.
Wahl MJ. Myths of dental surgery in patients receiving anticoagulant therapy. J Am Dent Assoc. 2000; 131: 77 - 81.
Ray HA, Trope M. Periapical status of endodontically treated teeth in relation to the technical quality of the root filling and the coronal restoration. Int Endod J. 1995; 28: 12 - 8.
Torbjörner A, Fransson B. A literature review on the prosthetic treatment of structurally compromised teeth. Int J Prosthodont. 2004; 17: 369 - 76.
Wallace MC, Retief DH, Bradley EL, Jr. Prevalence of root caries in a population of older adults. Gerodontics. 1988; 4: 84 - 9.
Ricucci D, Bergenholtz G. Bacterial status in root-filled teeth exposed to the oral environment by loss of restoration and fracture or caries--a histobacteriological study of treated cases. Int Endod J. 2003; 36: 787 - 802.
Adresse: Inge Fristad, IKO, Årstadveien 17, 5009 Bergen. E-post: inge.fristad@iko.uib.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Kristoffersen Ø, Nag OH, Drageset J, Fristad I. Endodontisk behandling hos eldre. Diagnostiske og behandlingstekniske utfordringer. Nor Tannlegeforen Tid. 2012; 122: 510-5.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Kristoffersen Ø, Nag OH, Drageset J, Fristad I. Endodontisk behandling hos eldre. Nor Tannlegeforen Tid. 2012;122:510-5. doi:10.56373/2012-7-10