Benaugmentation i samband med implantatbehandling – en teknik- och litteraturöversikt
Forfattere
odont dr, professor. Avdelning för biomaterialvetenskap, Institut för kliniska vetenskaper, Sahlgrenska akademin, Göteborgs universitet
odont.dr, professor. Käkkirurgiska kliniken, Odontologiska institutionen, Medicinska fakulteten, Umeå universitet
med.dr, professor. Avd för oral & maxillofacial krirugi, Institut för odontologi, Sahlgrenska akademin, Göteborgs universitet
Förlust av tänder leder i varierande grad till nedbrytning av det alveolära benet samt en ökad utbredning av käkhålorna i den posteriora maxillan, vilket resulterar i att mängden ben för integration av orala implantat minskar (1). Infektioner, cystiska förändringar, tumörer, trauma, anatomiska varianter och kongenital avsaknad av vävnad är andra orsaker till att man kan hamna i en situation med inadekvat benmängd för implantat i både över- och underkäken. Många patienter har därför ett behov av benuppbyggande tekniker för att möjliggöra implantatbehandling.
Målet med en implantatbehandling är i första hand att ersätta förlorade tänder för att återställa en god bettfunktion. Därtill finns det en glidande skala av estetiska mål vilka beror på patientens önskemål, på den behandlande tandläkarens behandlingsfilosofi och utbildning samt på de biologiska eller ekonomiska förutsättningarna att möta dessa krav. På ena änden av skalan har vi situationen där implantat sätts när det inte finns tillräckligt med ben för att möjliggöra installation och inläkning av implantat för förankring av en bro. I den andra änden av skalan hittar vi situationer där man använder vävnadsuppbyggande tekniker med mål att återställa den ursprungliga morfologin, även om detta inte behövs för osseointegration. Detta innebär att uppfattningen om behovet av benuppbyggnad varierar beroende var på skalan man befinner sig. Där en behandlare uppfattar en terapi som självklar kan en annan se det som överterapi. Det finns även geografiska skillnader där vi i Skandinavien är tämligen konservativa medan benuppbyggande tekniker ofta används i resten av världen. Detta gör det svårt att fastställa riktlinjer när man ska utföra benuppbyggande terapier i samband med implantatbehandling. Den vetenskapliga litteraturen är också sparsam när det gäller systematiska genomgångar av behandlingsalternativen: Systematic reviews och Randomised Controlled Trials (rct)
Hur mycket ben som krävs för ett fullgott resultat är inte helt klarlagt. De kortaste implantaten är cirka 7 till 8 mm långa med en diameter av 3,5 till 4 mm. Rent kirurgiskt skulle man kunna sätta ett implantat utan blottade gängor i en benvolym som är cirka 5 x 7 mm. Från en protetisk synvinkel kan detta vara olämpligt biomekaniskt och estetiskt. Baserat på långtiduppföljningar av framför allt maskinbearbetade Brånemarksimplantat, verkar det som om implantat kortare än 10 mm är mindre lyckosamma än längre implantat, vilket också är en utbredd uppfattning. Senare uppföljningsstudier har visat på liknande resultat med långa såväl som korta implantat (2). Detta kan bero på att vi sedan ett tiotal år använder ytmodifierade implantat med bättre inläkningsegenskaper och att klinikerna generellt sett är bättre biomekaniskt skolade. Dock är litteraturen motsägelsefull när det gäller överlevnaden för korta implantat i maxillans posteriora delar. Patienter med resorberade käkar där benvolymen understiger ovan nämnda 5 x 7 mm ställer i dag även de krav på fasta protetiska lösningar. Nedan följer en översikt av de vanligaste benvolymsökande behandlingsteknikerna.
En översikt av benuppbyggande tekniker och kliniska resultat
Tagning av autologt ben
Beroende på områdets omfattning kan ett bentransplantat tas intraoralt eller extraoralt. Vid ett begränsat ingrepp för en- eller flertandslucka i den partiellt betandade patienten, hämtas transplantatet vanligen från ramus mandibulae (figur 1) eller mellan de båda foramen mentale (figur 2) med fissurborr eller bensåg under lokalanestesi. Benbiten som till största del består av kortikalt ben kan användas som ett block eller malas för packning på kristan, i defekter och i sinus maxillaris. Morbiditetsstudier har visat att patienterna i allmänhet har mindre besvär efter bentagning från ramus jämfört med hakan (1).
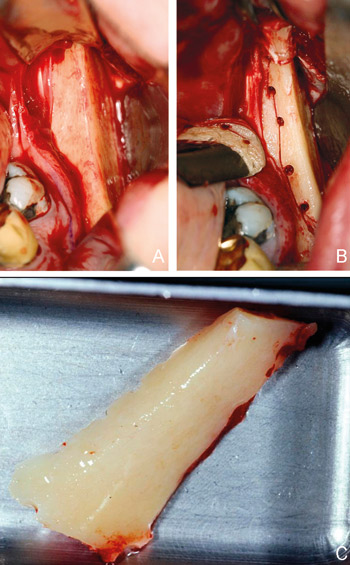
Figur 1. Bentagning från ramus mandibulae. A: Friläggning. B: Efter preparation. C: Benbit efter losstagning med osteotom som kan användas hel eller mald.
Figur 2. Bentagning från symphysis mandible. A: Friläggning och B: preparation av benblock.
Andra mindre invasiva tekniker för att få tillgång till bentransplantat är att samla benpartiklar i ett filter under borrning i närliggande ben (figur 3) eller genom avskrapning av benytorna med särskilda benhyvlar eller skrapor.
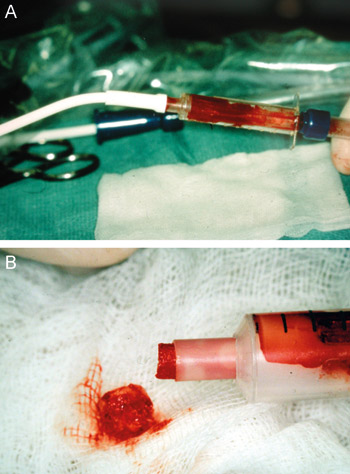
Figur 3. A: Uppsamling av benspån med ett benfilter under preparation av implantatsäten. B: Benspån.
För större rekonstruktioner används ben från höftkammen (figur 4). Beroende på bentagningsteknik kan man få block som består av både kortikalt och trabekulärt ben till olika grader. Det kortikala benet anses mer resistent mot postoperativ resorption än det mjuka trabekulära benet och används vanligen för uppbyggnad, medan det trabekulära benet används för att packa mellan benblocken och som inlägg i sinus maxillaris och näsgolvet. Detta ingrepp görs i allmänhet i narkos på inneliggande patient. En korrekt atraumatisk bentagning leder i dag i allmänhet till få postoperativa komplikationer. Det är dock viktigt att kirurgen är väl förtrogen med den lokala anatomin för att förhindra störning av muskelfästen och nervfunktion i området (1).
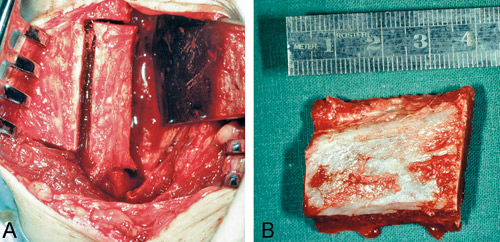
Figur 4. A: Bentagning från höftkammen. B: Benblock som kan delas eller malas.
Andra tagställen som beskrivits i litteraturen, dock mindre vanliga i Sverige, är os parietale och proximala tibia.
Bensubstitut
Vid benuppbyggnad av mindre områden är det i dag vanligt att man använder olika typer av bensubstitut, vilket innebär att man inte behöver ett tagställe för autologt bentransplantat (3). Dessa är vanligtvis partikulerade kalciumfosfat-baserade material, såsom biologiskt eller syntetiskt framställda hydroxylapatiter och trikalciumfosfater. Andra substanser som använts i detta syfte är kalciumsulfater (gips) och så kallad bioglass som är en kalcium-fosfat-silikonförening. Därtill har frystorkat och demineraliserat allogent ben använts, som också anses innehålla tillväxtfaktorer. I litteraturen finns också studier där djupfryst färskt allogent ben använts för rekonstruktioner i samband med implantatbehandling. Bensubstitut har fördelen av att i allmänhet resorberas i mindre grad än autologa bentransplantat. Dock krävs längre läktider och kostnaderna blir högre.
Membraner
Membrantekniken utvecklades på 1980-talet för regeneration av rotcement och ben kring parodontalt skadade tänder. Tekniken utnyttjar principen för styrd vävnadsläkning, vilken innebär att man med en fysisk barriär avskärmar ej önskad vävnad från en defekt varvid den önskade vävnaden kan regenerera och fylla ut defekten. Tekniken utvecklades sedan för användning i samband med implantatbehandling och då framför allt för att regenerera ben kring blottade implantatytor. Ett problem var att membranen, som var gjorda av teflon, ofta kollapsade på grund av mjukvävnadens tryck varvid benutfyllnaden var minimal. Detta kunde lösas genom att man lade benpartiklar eller bensubstitut under membranet. Det utvecklades också titanium-armerade membran som kunde motstå mjukvävnadstrycket. Även om detta membran fortfarande används utan bentransplantat så används de flesta membran i dag för att stabilisera och skydda benpartiklar eller bensubstitut. Med tiden har också resorberbara membran utvecklats (figur 5).
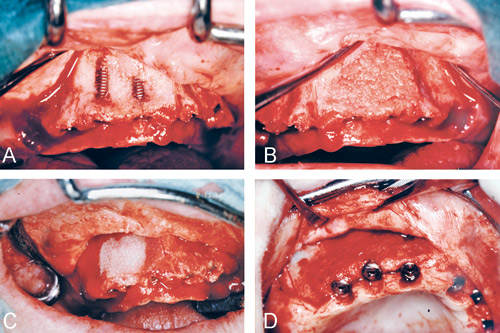
Figur 5. Täckning av exponerade gängor med benspån och resorberbart membran. A: Gängblottor efter implantatoperation. B: Täckning med benspån från benfilter. C: Täckning med resorberbart membran. D: Resultat efter sex månaders läkning.
Onlay-teknik
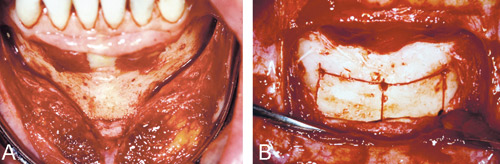
Onlay-tekniken används för att öka alveolarutskottets bredd och i vissa fall dess höjd (figur 6) (1, 4). I helt tandlösa fall används metoden när det inte finns behov av att korrigera käkarnas inbördes relation. Det vanligaste är att använda transplantatet som ett block, vilket fixeras till mottagarstället med osteosyntesskruvar, även om också malt ben har använts (5). Bentransplantatet modelleras för att passa till mottagarbenet, vilket ofta perforeras med ett litet rundborr för att skapa en blödning och en bättre förutsättning för läkning. Hos partiellt betandade patienter underlättas proceduren om det finns en guide som visar var de protetiska kronorna ska hamna efter behandlingen. Kirurgen kan med vägledning av denna optimera transplantatets form och placering (figur 7 och 8). Bentransplantaten får vanligtvis läka 4–6 månader innan fixationsskruvarna avlägsnas och implantaten kan sättas.
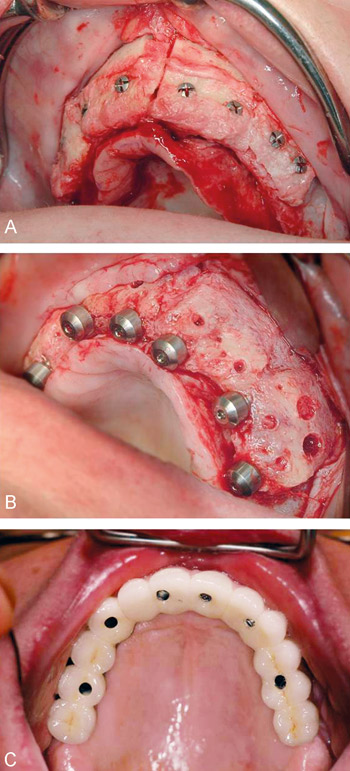
Figur 6. Onlay-transplantat hel överkäke. A: Fixering av autologa benblock från höftkammen. B: Resultat efter 6 månaders inläkning då implantat installeras. C: Temporär bro.
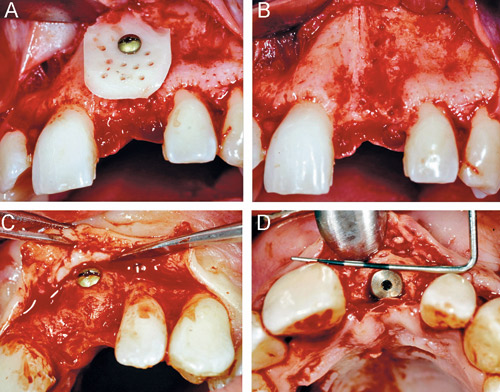
Figur 7. Onlay-transplantat singellucka i överkäken. A: Område frilagt. B: Fixering av bentransplantat från ramus. C: Efter inläkning. D: Efter implantatinstallation.
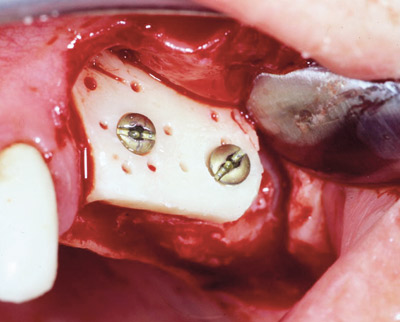
Figur 8. Onlay-transplantat från ramus i partiell fall i överkäken.
I partiella fall har en kombination av autologt ben och ej resorberbara membran beskrivits. Tanken med att använda membranet är att reducera risken för omfattande resorption, vilket har beskrivits i andra studier (6). Denna teknik används också tillsammans med bensubstitut för breddning av kristan (figur 9) (3).
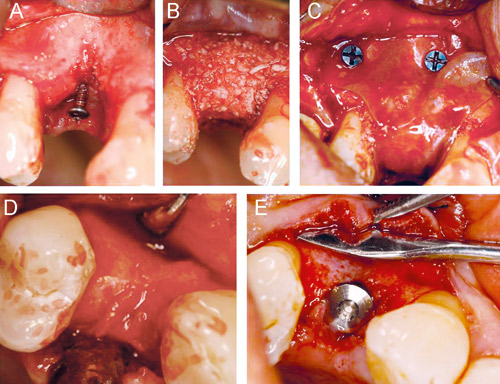
Figur 9. Benuppbyggnad med bensubstitut och membran. A: Friläggning. B: Packning med biologiskt HA. C: Fixering av resorberbart membran. D: Efter sex månaders läkning. E: Installation av implantat.
I fall där implantat sätts i lokala defekter eller en tunn krista, vilket leder till blottade gängor, kan autologt ben, bensubstitut eller en blandning av de båda användas för att packas över de blottade delarna och modellera upp alveolarutskottet. Ofta används ett membran för att stabilisera partiklarna och motverka inväxt av mjukvävnad i området (figur 5).
Behandling av den helt tandlösa käken med bentransplantat är tämligen väl dokumenterad där rekonstruktion av maxillan dominerar. I en genomgång av litteraturen konstaterades att implantatöverlevnaden för transplanterade helt tandlösa överkäkar var 86 procent efter en medeluppföljningstid av 22 månader (4). I detta material finns tekniker där man sätter implantaten simultant med bentransplantatet såväl som efter sex månaders inläkning. Samma genomgång av litteraturen visar att implantatöverlevnaden synes öka om en tvåstegsteknik används. Studier från en och samma forskningsgrupp i Umeå har rapporterat 75–85 procent implantatöverlevnad efter fem år med simultan teknik och 90 procent överlevnad efter 9–14 år med tvåstegsteknik, vilket stödjer denna observation (7). Förutom att förlusterna är färre så förloras få implantat i varje patient med tvåstegstekniken jämfört med den simultana tekniken. Detta leder till att implantatförlusterna inte påverkar möjligheten att göra en fast brygga och alla 44 tvåstegspatienterna i Umeåstudien fick och kunde behålla en bro. Kliniska studier har visat att det marginala benet remodelleras framför allt under de två första åren men att den marginala bennivåån vid implantaten stabiliseras. Mätningar av formförändringar av det transplanterade benet visar på cirka 20 procent resorption i höjd och 28 procent i bredd (8). Implantaten i studierna ovan har varit en maskinbearbetad slät yta medan vi i dag uteslutande använder ytmodifierade implantat som verkar läka in bättre och snabbare än de gamla maskinbearbetade implantaten (se nedan). En studie från Umeågruppen rapporterade en överlevnadsfrekvens på 100 procent efter mer än två år när ytmodifierade implantat användes i onlay-transplantat (9). Detta är i linje med Thor och medarbetare som rapporterade 98,7 procent överlevnad för ytråa implantat i transplanterade helt tandlösa överkäkar (5).
Det kliniska utfallet med onlay-transplantat synes vara bättre i partiellt betandade käkar (10, 11). En förklaring kan vara att restbettet skyddar området från ogynnsam belasting under inläkning men också under klinisk funktion. En annan mer trolig orsak kan vara att transplantaten använts på estetisk indikation för att stödja mjukvävnaden och att det funnits adekvat benmängd för osseointegrering av implantaten.
Interpositionell teknik
Den interpositionella tekniken används framför allt i svårt resorberade helt tandlösa överkäkar med en kraftig atrofi som resulterat i en inverterad käkrelation i förhållande till underkäken (1, 4). I dessa fall sågas maxillan med tillhörande alveolarutskottet loss, flyttas anteriort, varvid bentransplantat från höften interpositioneras och maxillan fixeras till det övriga ansiktsskelettet med plattor och osteosyntesskruvar i den nya anteriora positionen (figur 10). Efter en läkningtid på sex månader då plattor och skruvar avlägsnas, kan implantaten opereras in. Tekniken har också beskrivits i partiella fall där ett segment sågas loss, förflyttas och ett transplantat interpositioneras i spalten (12).
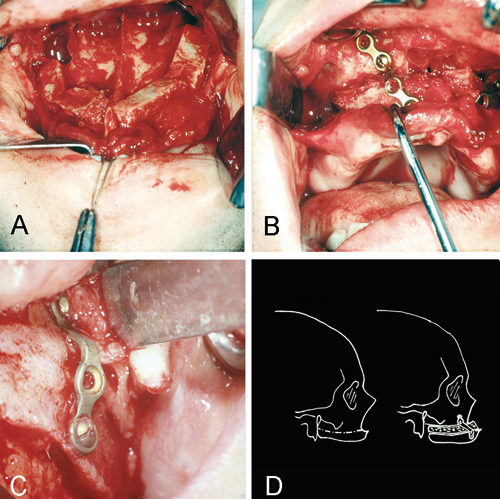
Figur 10. Interpositionellt bentransplantat i hel överkäke. A: Efter sågning och nedfrakturering av maxilla och alveolarutskott. Benblock har lagts på sinus maxillaris botten och främre delen av näsans golv. B: Framflyttning och fixering av alveolarutskottet till maxillan. C: Efter sex månaders inläkning. D: Schematisk bild.
Medelöverlevnaden för implantat i interpositionellt transplantat låg enligt en litteraturgenomgång på 86 procent baserat på resultaten från sju olika patientgrupper där implantat med maskinbearbetad yta använts. En nyligen publicerad långtidsstudie rapporterade en överlevnad av 85 procent efter 11–16 år där en tvåstegsteknik använts. Alla patienter fick och kunde behålla en fast bro under uppföljningen (13). I en jämförande studie konstaterades att implantatöverlevnaden var bättre för ytråa än för släta implantat, 94,5 procent jämfört med 87 procent efter fem år (14).
Split-teknik
Split-teknik kan vara lämplig i fall där man har ett högt och smalt alveolarutskott. Man delar detta med såg eller fissurborr och utför vertikala osteotomier för att möjliggöra flyttning av det buckala segmentet med hjälp av osteotomer (figur 11). Mellanrummet som uppstår packas vanligen med autologt ben eller bensubstitut. Implantaten sättes vanligen efter 4–6 månaders läkning även om simultan teknik också har beskrivits.
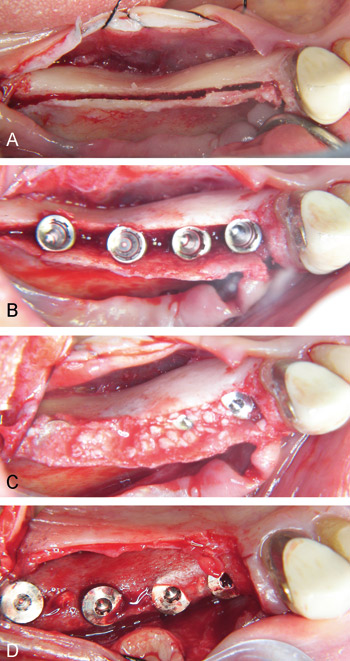
Figur 11. Split-teknik i underkäken. A: Preparation av den tunna kristan. B: Efter osteotomi och bucckalförflyttning av bensegmentet och isättning av implantat. C: Packning med biologiskt HA. D: Efter 6 månaders läkning.
Kliniska uppföljningsstudier med denna teknik har rapporterat en effektiv ökning av bredden på alveolarutskottet och goda kliniska resultat med implantatöverlevnadsfrekvensen 86,2–100 procent (10, 11).
Augmentation av sinus maxillaris golv, så kallat sinuslyft
I den posteriora tandlösa maxillan upptar ofta sinus maxillaris en stor del av alvelarutskottets volym. Detta kan leda till att man endast har några millimeter ben inferiort om sinus att sätta implantat i. En vanlig teknik för att öka benvolymen i detta område är att göra ett inlägg till golvet i sinus. Den klassiska tekniken är att göra ett lateralt fönster med borr eller såg, följt av en försiktig dissektion och lossgörning av sinusslemhinnan för att till slut fälla in benfönstret (figur 12). Därefter fylls utrymmet med autologt ben, vanligen malt, även om också block har används i detta syfte (1).
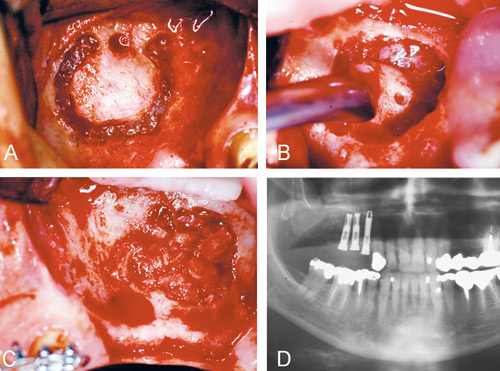
Figur 12. Sinuslyftteknik. A: Preparation av ett fönster i laterala käkhåleväggen. B: Invikning av benfönstret efter preparation av sinusmembranet. C: Utfyllnad av käkhålan med malt autologt ben. D: Postoperativ röntgen efter installation av tre implantat, sex månader senare.
Studier har visat att genom att enbart lyfta sinusmembranet, utan att använda något transplantat, och samtidigt sätta ytmodifierade implantat kan man få benutfyllnad av sinus på ett förutsägbart sätt (figur 13). Med denna teknik preparerar man ett avtagbart benfönster i den laterala sinusväggen (15). Detta görs med en såg varvid bladet vinklas för att snittet vinklas från fönstret. På så sätt kommer den mediala delen av lockat att ha en mindre diameter än den laterala vilket möjliggör en stabilisering när man sedan sätter tillbaka benfönstret. Sinusslemhinnan lossas från benväggarna och implantat sätts som tältpinnar in i sinuskaviteten varefter benlocket läggs på plats. På så sätt skapar man ett hålrum som begränsas av den upplyfta slemhinnan och omgivande benväggar. Experimentella och kliniska studier har visat att utrymmet fylls med ett koagel som förbenas varvid implantaten integrerar med det nybildade benet. De experimentella studierna har även indikerat en benbildande potential hos sinusslemhinnan. Kliniska uppföljningsstudier har visat på god överlevnad av implantaten och att ben bildas på ett prediktabelt sätt i sinus. En förutsättning för tekniken är att man kan uppnå god stabilitet av implantaten, vilket kräver 4–5 mm ben under käkhålan.
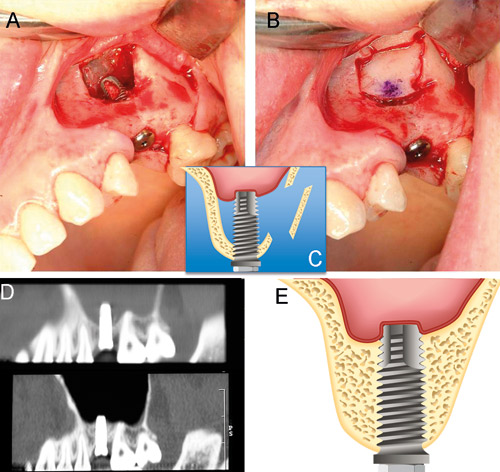
Figur 13. Sinusmembranelevation. A: Ett avtagbart benfönster har preparerats bort från laterala käkhålan varefter sinusslemhinnan lyfts och implantat installerats. B: Benfönstret repositioneras. C: Schematisk bild. D: Röntgen som visar på benutfyllnad efter inläkning av implantat och utlämning av brygga. E: Schematisk bild.
En mindre invasiv metod för att stimulera till benbildning i käkhålan är att använda så kallad osteotom eller transalveolär teknik. Med denna prepareras ett hål upp till sinusgolvet, vilket fraktureras in i käkhålan med hjälp av osteotomer med gradvis ökande diameter (figur 14). Därefter kan ett längre implantat än vad residualkristans höjd tillåtit innan behandlingen sättas in. Man kan också tillföra benpartiklar eller bensubstitut genom hålet in till käkhålan innan implantatet sättes. Kliniska studier har visat på god benbildning och remodellering av benet kring implantatets apex (16).
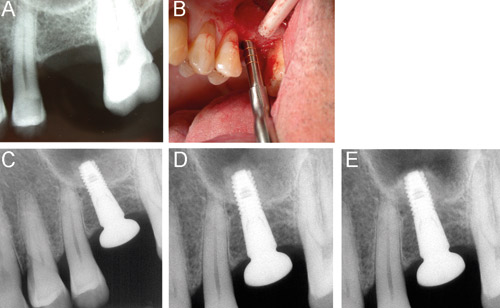
Figur 14. Transalveolär teknik. A: Preoperativ röntgen som visar på 5–6 mm ben under käkhålan. B: Preparation av implantatsäte med osteotom. C: Postoperativ röntgen. D: Fyra månader postoperation och E: sex månader postoperation.
Benuppbyggnad av käkhålan inför implantatbehandling är den mest dokumenterade tekniken. Genomgångar av litteraturen på traditionellt sinuslyft med lateralt fönster visar på få komplikationer och höga implantatöverlevnadsfrekvenser, vanligen över 90 procent, oberoende av om autologt ben, bensubstitut eller kombinationer har använts (10, 17). Litteraturen visar också att det kliniska utfallet är bättre med ytråa implantat än med släta samt att täckning av det laterala fönstret med ett membran förbättrar resultatet (17).
Studier på membranelevationstekniken har påvisat prediktabel benbildning i käkhålan utan transplantat eller bensubstitut (15). Thor och medarbetare rapporterade 97,7 procent implantatöverlevnad hos 20 patienter efter ett års belastning (18).
Den transalveolära tekniken resulterar också i hög implantatöverlevnad med få komplikationer. En litteraturgenomgång av 19 studier visade på en implantatöverlevnad av 92,8 procent efter tre års funktion (16).
Osteodistraktion
Osteodistraktionstekniken utvecklades inom ortopedin för förlängning av rörben. Prinicipen är den att man förflyttar två bensegment gradvis varvid spalten däremellan fylls på med granulationsvävnad och nybildat ben. Inom käkkirugin har tekniken använts på anomalikirurgiområdet för till exempel framflyttning av mandibeln och maxillan. Denna teknik är också användbar för att möjliggöra implantatbehandling. Ett exempel är behandling efter trauma mot överkäksfronten där förlust av tänder och ben leder till en stor vertikal defekt innefattande såväl ben som mucosa, vilken är svår att behandla med bentransplantat (figur 15). I dessa fall sågas alveolarutskottet mellan de gränsande tänderna loss från maxillan. En distraktor fästes mot maxillan och bensegmentet. Efter läkning av slemhinnan kan patienten själv förflytta segmentet cirka 0,5–1 mm vertikalt per dag genom att dagligen skruva på distraktorn. En fördel med tekniken är att mjukvävnaden följer med segmentet och att man kan få en bred keratiniserad slemhinna kring implantaten.
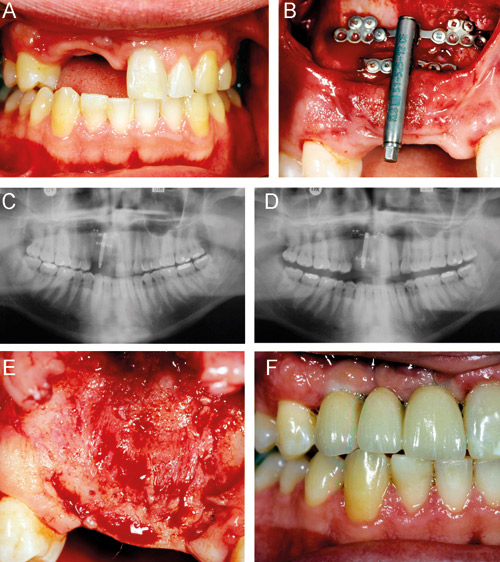
Figur 15. Osteodistraktion. A: Defekt efter traumatisk förlust av tänder och ben. B: Applicering distraktor till maxillan och lossågat segment. C: Postoperativt OPG. D: 14 dagar senare. E: Kliniskt resultat efter tre månaders konsolidering av det nybildade benet. F: Protetiskt resultat.
Tre studier av osteodistraktion med totalt 256 implantat visade på en implantatöverlevnad på 94,7 procent efter en uppföljning på mellan 5 och 60 månader (10).
Diskussion
Behandling med orala implantat är i dag en självklar behandlingsmetod för att ersätta förlorade tänder. Inte sällan uppvisar många patienter ogynnsamma omständigheter med inadekvat benvolym där implantaten ska sättas vilket försvårar eller omöjliggör implantatbehandling. Som beskrivits i denna artikel, finns det i dag många olika tekniker som kan användas för rekonstruktion av helt och delvis tandlösa käkar. De tekniker som här beskrivits är de som är väl dokumenterade och därför får anses som förutsägbara behandlingsmetoder med en god prognos. I svårt resorberade helt tandlösa överkäkar är behandling med autologt bentransplantat den självklara behandlingen. Det kliniska utfallet från de olika teknikerna i partiella fall visar på liknade goda utfall vad gäller implantatöverlevnad. I brist på jämförande studier är det därför svårt att visa att en metod är bättre än en annan. Om man också väger in tid, resurser och risker, kan man argumentera för att mindre tidskrävande och billigare behandlingar därför ska användas. Det är också viktigt att beakta alternativen till resurskrävande rekonstruktiva ingrepp. En litteraturgenomgång visade på liknande överlevnad för korta såväl som för långa implantat (2). Rent kirurgi-tekniskt finns möjligheten att vinkla implantatet in i det ben som finns till hands (19). Denna teknik kan användas i den posteriora överkäken där implantat kan vinklas framför och bakom käkhålan samt även in i den palatinala kompaktan. Protetiskt kan vinklade distanser användas för att kompensera och undvika till exempel buccala skruvhål. Biomekaniska studier har visat att så länge implantathuvudet är placerat under ocklusalytan så leder vinkling av implantatkroppen inte till ogynnsam belastning (20). Däremot kan det vara svårt protetiskt att utforma broar som är lätta för patienten att sköta ur hygienisk synpunkt om implantaten är vinklade åt olika håll.
Extremvarianten av vinklade implantat är det så kallade zygomatikusimplantatet (21). Detta implantat placeras vanligen palatinalt om alveolarutskottet i premolarregionen, passerar genom käkhålan för att slutligen fixeras i okbenet och kan i kombination med konventionella implantat i den anteriora maxillan användas som stöd för en hel eller partiell bro. Kliniska uppföljningsstudier har visat på goda resultat även om komplikationer, framför allt i form av oro-antral kommunikation med risk för kronisk sinuit som följd (21). I den posteriora mandibeln kan nervtransposition av nervus mandibularis vara ett alternativ för att öka benvolymen för implantat. Med denna teknik prepareras benet buckalt om mandibularkanalen bort, varefter nerven kan förflyttas i posterior riktning (22). Denna teknik är dock vådlig med risk för permanent sensibilitetsstörning och anestesi. Slutligen finns alternativet att inte genomföra en implantatbehandling till varje pris och en patient kan fungera väl med avtagbar protetik eller reducerat bett, även om vi i dag tenderar att tro att så inte är fallet.
Tack
Författarna vill tacka dr Stefano Volpe, Rom, Italien, för illustrationer till figur 9 samt dr Massimiliano Lanza och Damiano Verrocchi, San Dona, Italien, för illustrationer till figur 11.
English summary
Lars Sennerby, Stefan Lundgren and Lars Rasmusson
Bone augmentation in implant dentistry – a presentation of techniques and review of the literature
94–102.
The use of dental implants for prosthetic rehabilitation of the edentulous patients is today a self clear treatment modality. In many patients there is a need of augmentation procedures in order to enable implant placement. The reason may be loss of teeth, infection, cysts, tumors, trauma, anatomy or congenital lack of tissue. Many different techniques have been reported in the scientific literature although few systematic reviews based on randomized clinical trials are at hand. Treatment of the severely resorbed maxilla with autogenous bone as onlays or interpositional grafts in a two-stage procedure with 6 months of healing before implant placement results in good clinical results. Different techniques have been used in the partially dentate patient with similar good clinical outcomes. Many studies have described augmentation of the maxillary sinus floor with inlays of autogenous bone, bone substitutes, mixtures of the two or no inlays. In cases of a thin alveolar crest, a split technique can be used to move to buccal plate with osteotomes in order to increase the width. Osteodistraction is a technique where a segment of the alveolar crest is moved with a distractor for a continuous fill of the gap with new bone. The technique allows for movement of both bone and soft tissue and is useful in cases of vertical augmentation with high esthetic demands. Finally, alternative techniques as the use of short and angulated implants should be considered.
Hovedbudskap | |
|---|---|
• |
Rekommendationer avseende vilka bentransplantationstekniker som ska användas när och var baserat på randomiserade kontrollerade studier (RCT’s) och systematiska litteraturgenomgångar saknas. |
• |
Den kraftigt resorberade överkäken bör behandlas med autologt bentransplantat och implantat i ett tvåstegsförfarande, enligt i dag tillgängliga data. |
• |
Den partiellt betandade käken kan behandlas med olika benbyggande tekniker som enligt litteraturen leder till liknande kliniska utfall. |
• |
Tekniker såsom installation av korta implantat och vinklade implantat ska övervägas som alternativ. Dock är litteraturen motsägelsefull vad gäller överlevnaden för korta implantat i posteriora delarna av maxillan. |
Referenser
1. Lundgren S, Sennerby L. Bone reformation.Contemporary bone augmentation procedures in oral and maxillofacial implant surgery. London, Quintessence, 2008.
2. Renouard F, Nisand D. Impact of implant length and diameter on survival rates. Clin Oral Implants Res. 2006; 17 Suppl 2: 35–51.
3. Hallman M, Thor A. Bone substitutes and growth factors as analternative/complement to autogenous bone for grafting in implant dentistry. Periodontol. 2000. 2008; 47: 172–92.
4. Lundgren S, Sjöström M, Nyström E, Sennerby L. Strategies in reconstruction of the atrophic maxilla with autogenous bone grafts and endosseous implants. Periodontol. 2000. 2008; 47: 143–61.
5. Thor A, Wannfors K, Sennerby L, Rasmusson L. Reconstruction of the severely resorbed maxilla with autogenous bone,platelet-rich plasma, and implants: 1-year results of a controlled prospective 5-year study. Clin Implant Dent Relat Res. 2005; 7: 209–20.
6. Jemt T, Lekholm U. Single implants and buccal bone grafts in the anterior maxilla: measurements of buccal crestal contours in a 6-year prospective clinical study. Clin Implant Dent Relat Res. 2005; 7(3): 127–35.
7. Nyström E, Nilson H, Gunne J, Lundgren S. A 9–14 year follow-up of onlay bone grafting in the atrophic maxilla. Int J Oral Maxillofac Surg. 2009; 38: 111–6.
8. Nyström E, Ahlqvist J, Legrell PE, Kahnberg KE. Bone graft remodelling and implant success rate in the treatment of the severely resorbed maxilla: a 5-year longitudinal study. Int J Oral Maxillofac Surg. 2002; 31: 158–64.
9. Brechter M, Nilson H, Lundgren S. Oxidized titanium implants in reconstructive jaw surgery. Clin Implant Dent Relat Res. 2005; 7 Suppl 1: S83–7.
10. Aghaloo TL, Moy PK Which hard tissue augmentation techniques are the most successful in furnishing bony support for implant placement? Int J Oral Maxillofac Implants. 2007; 22 Suppl: 49–70.
11. Donos N, Mardas N, Chadha V. Clinical outcomes of implants following lateral bone augmentation: systematic assessment of available options (barrier membranes, bone grafts, split osteotomy). J Clin Periodontol. 2008; 35 (Suppl. 8): 173–202.
12. Jensen OT. Alveolar segmental »sandwich« osteotomies for posterior edentulous mandibularsites for dental implants. J Oral Maxillofac Surg. 2006; 64: 471–5.
13. Nyström E, Nilson H, Gunne J, Lundgren S. Reconstruction of the atrophic maxilla with interpositional bone grafting/Le Fort I osteotomy and endosteal implants: a 11–16 year follow-up. Int J Oral Maxillofac Surg. 2009; 38: 1–6.
14. Hallman M, Mordenfeld A, Strandkvist T. A retrospective 5-year follow-up study of two different titanium implant surfacesused after interpositional bone grafting for reconstruction of the atrophicedentulous maxilla. Clin Implant Dent Relat Res. 2005; 7(3): 121–6.
15. Lundgren S, Cricchio G, Palma VC, Salata LA, Sennerby L. Sinus membrane elevation and simultaneous insertion of dental implants: a new surgical technique in maxillary sinus floor augmentation. Periodontol. 2000. 2008; 47: 193–205.
16. Tan WC, Lang NP, Zwahlen M, Pjetursson BE. A systematic review of the success of sinus floor elevation and survival of implants inserted in combination with sinus floor elevation. Part II: Transalveolar technique. J Clin Periodontol. 2008; 35 (Suppl. 8): 241–54.
17. Pjetursson BE, Tan WC, Zwahlen M, Lang NP. A systematic review of the success of sinus floor elevation and survival of implants inserted in combination with sinus floor elevation. Part I: Lateral approach. J Clin Periodontol. 2008; 35 (Suppl. 8): 216–40.
18. Thor A, Sennerby L, Hirsch JM, Rasmusson L. Bone formation at the maxillary sinus floor following simultaneous elevation of the mucosal lining and implant installation without graft material: an evaluation of 20 patients treated with 44 Astra Tech implants. J Oral Maxillofac Surg. 2007; 65(7 Suppl1): 64–72.
19. Aparicio C, Perales P, Rangert B. Tilted implants as an alternative to maxillary sinus grafting: a clinical, radiologic, and periotest study. Clin Implant Dent Relat Res. 2001; 3: 39–49.
20. Zampelis A, Rangert B, Heijl L. Tilting of splinted implants for improved prosthodontic support: a two-dimensional finite element analysis. J Prosthet Dent. 2007; 97(6 Suppl): S35–43.
21. Aparicio C, Ouazzani W, Hatano N. The use of zygomatic implants for prosthetic rehabilitation of the severely resorbed maxilla. Periodontol. 2000. 2008; 47: 162–71.
22. Rosenquist B. Fixture placement posterior to the mental foramen with transpositioning of the inferior alveolar nerve. Int J Oral Maxillofac Implants. 1992; 7: 45–50.
Adresse: Lars Sennerby, Avd för biomaterialvetenskap, Inst för kliniska vetenskaper, Sahlgrenska akademin, Göteborgs universitet. E-post: lars.sennerby@biomaterials.gu.se