Panoramarøntgen
Forfattere
tandlæge, lektor, ph.d., dr.odont. Afdeling for Oral Radiologi, Tandlægeskolen i Århus
tandlæge, ph.d. Afdeling for Radiologi, Tandlægeskolen i København
Panoramaradiografi har været alment tilgængeligt gennem de seneste 50 år. Gennem tiden er teknikken blevet raffineret, og billedkvaliteten har undergået store forbedringer. I dag er panoramaoptagelsen meget udbredt og anvendes for et stort og varierende diagnostisk spektrum. I artiklen gennemgås det mest basale vedrørende panoramateknikken, og der gøres i hovedtræk rede for, hvad der kan ses på et panoramabillede. Med afsæt i dette gennemgås de hyppigste indikationer for panoramaundersøgelse samt konsekvenserne af undersøgelsen i relation til stråledosis og billedmæssige kvalitetskrav.
Panoramaradiografi er en røntgenteknik baseret på tomografi (snitfotografering), som resulterer i et billede af en patients underansigt. Et sådant billede benævnes et panoramabillede og skal i en standard version gengive patientens kæber i deres helhed. I praksis betyder det gengivelse af alle anatomiske strukturer fra øre til øre i horisontal retning og fra hagespids til bunden af øjenhulerne i vertikal retning (Fig. 1).
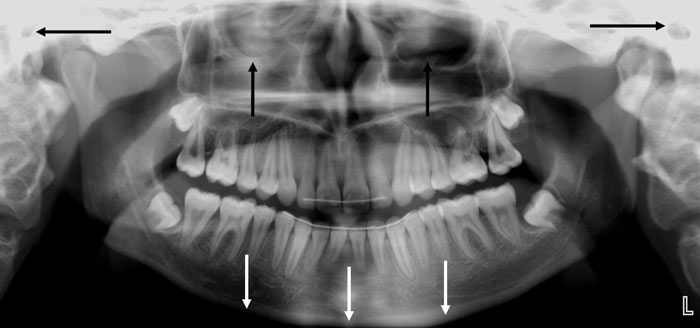
Fig. 1. Standard panoramabillede (horisontale pile markerer øreåbningerne, vertikale hvide pile markerer underkæbens nedre begrænsning og vertikale sorte pile markerer bunden af øjenhulerne).
Historie
I begyndelsen af 1900-tallet udvikledes den radiografiske tomografiteknik, som gjorde brug af en bevægende røntgenkilde i sammenhæng med en bevægende film under eksponering. Denne teknik muliggjorde på dette tidlige tidspunkt fremstilling af røntgenbilleder af selvvalgte vævssnit af flade kropsdele og anvendtes fortrinsvis til lokalisation af fremmedlegemer – først og fremmest projektiler. Forskeren, som i 1922 opnåede det første patent på denne røntgenteknik, kundgjorde allerede på dette tidspunkt, at teknikken kunne raffineres, således at også kurvede vævsstrukturer såsom kæberne kunne undersøges med teknikken. Der skulle imidlertid gå yderligere ca. 30 år, inden de første egentlige apparater for kæbetomografiske undersøgelser blev kommercielt tilgængelige.
De første røntgenapparater for kæbetomografiske optagelser blev udviklet efter to forskellige koncepter. Det ene koncept gjorde brug af en intraoral røntgenkilde og en ekstraoralt placeret film svøbt om enten over- eller underkæben og resulterede i et sammenhængende billede af den kæbe, som var eksponeret (1). Røntgenapparater bygget efter dette koncept betegnedes «panograph panoramic units» og kom i fri handel i 1950’erne. Undersøgelse med apparatet resulterede imidlertid i billeder behæftet med meget kraftig geometrisk distorsion og medførte en meget høj røntgendosis til de orale væv – især tungen. Sidstnævnte var dog ikke et aspekt, der vakte synderlig bekymring førend i 1980’erne, hvor engelske myndigheder anbefalede apparaterne fjernet fra tandlægeklinikker.
Det andet koncept for de tidligste kæbetomografiske optagelser gjorde brug af en ekstraoral røntgenkilde og en intraoral film beskyttet i vandtæt emballage med bly på bagsiden (1). Under eksponering blev røntgenkilden manuelt bevæget omkring patientens hoved, og der kunne optages et billede af enten over- eller underkæben. Hvorvidt dette koncept kom i praktisk anvendelse, vides ikke, men senere raffineredes konceptet, og i 1946 præsenterede dr. Paatero fra Finland den første prototype for et ekstraoralt roterende panoramaapparat. Dette apparat anvendte i modsætning til tidligere en stationær ekstraoral røntgenkilde, men fortsat en intraoral film. Under eksponering blev den siddende patient nu manuelt roteret forbi røntgenkilden. I 1949 formåede Paatero imidlertid at udskifte den ukomfortable intraorale film med én placeret ekstraoralt i en buet kassette. Med denne konstellation blev det muligt også at bevæge filmen under eksponering, således at patienten siddende i en stol blev trukket – nu ved hjælp af en elektrisk motor forbundet til et hjul på stolen – forbi den stationære røntgenkilde, alt imens filmen (placeret modsat røntgenkilden) blev bevæget modsat patienten. Ved at placere filmen ekstraoralt kunne den gøres større, så den blev i stand til at dække begge kæber.
Siden hen videreudvikledes teknikken, og i løbet af 1950’erne blev det muligt at købe panoramaapparater, der gjorde brug af en bevægende røntgenkilde frem for en bevægende patient. I takt med forbedringer af bevægelsesmønsteret for røntgenkilden sås store forbedringer i billedkvaliteten, idet projektionen blev mere og mere ortoradial, således at forekomsten og udstrækningen af approksimale overlapninger af nabotænder blev reduceret. Den finske opfinder var da heller ikke sen til at benævne sine raffineringer af panoramateknikken for «orthoradial jaw pantomography», ofte forkortet «orthopantomography», og deraf måske den danske betegnelse «ortopantomografi» resulterende i et «ortopan»-billede eller blot et «OTP», «OPG» eller «OP».
Videreudviklingen af panoramaapparater er fortsat op til i dag, hvor vi bl.a. oplever apparater med forbedret bevægelsesmønster af røntgenkilden, generatorer med konstant spændingspotentiale, skarphedszoner, der harmonerer bedre med patienternes kæbefaconer, og tilføjelse af markeringslys for korrekt patientpositionering. Yderligere er mange nyere panoramaapparater blevet forsynet med programmer for andre projektioner end panorama. Sådanne tillægsprogrammer er fx tværsnitstomografi, stereoscanografi samt kæbeleds- og kæbehuleprojektioner.
Den seneste udvikling inden for panoramaradiografi har resulteret i digitale apparater. Sådanne apparater anvender enten et sensor- eller fosforpladesystem for billeddannelse. Videnskabelige undersøgelser har vist, at den diagnostiske kvalitet af digitale panoramaoptagelser ikke afviger fra konventionelle filmbaserede optagelser (2).
Teknik
Panoramaradiografi bygger som sagt på tomografiprincippet, hvor kun objekter/strukturer, som befinder sig i skarphedszonen (omdrejningsområdet mellem røntgenkilde og billedreceptor), bliver afbildet skarpt og identificérbart. Objekter/strukturer, som befinder sig uden for skarphedszonen, bliver afbildet uskarpe og forvrængede (med distorsion). De fleste panoramaapparater anvender en skarphedszone, som er hesteskoformet med et meget smalt (ca. 10 mm) frontområde og et noget bredere (ca. 25 mm) sideområde (Fig. 2). Positioneringen af patienten i forhold til apparatets skarphedszone vil være afgørende for, hvordan tænder og kæber gengives på det færdige billede, og fotografens forståelse for panoramateknikken er ofte afgørende for opnåelse af gode panoramaoptagelser. Forståelse for panoramateknikken er også en forudsætning for at kunne identificere fejl og korrigere disse.

Fig. 2. Panoramaapparatets hesteskoformede skarphedszone.
De hyppigste patientpositioneringsfejl fremgår af Fig. 3. Disse fejl i sammenhæng med panoramabilledets generelle begrænsninger, såsom begrænset opløsning (en konventionel panoramafilm har en opløsning på 5 – 6 linjepar pr. mm i modsætning til en intraoral film, som har en opløsning på ca. 20 linjepar pr. mm), stor forstørrelsesgrad (ca. 15 – 70 %, som kan variere inden for det samme billede), hyppige approksimale tandoverlapninger i præmolar-/molarområderne samt overprojektion af blødtvæv, luft og «spøgelsesskygger» (se senere) på relevante kæbe-/tandområder skal tages i betragtning, før panoramaoptagelsen vælges frem for alternative optagelser for radiologisk udredning af et konkret problem.
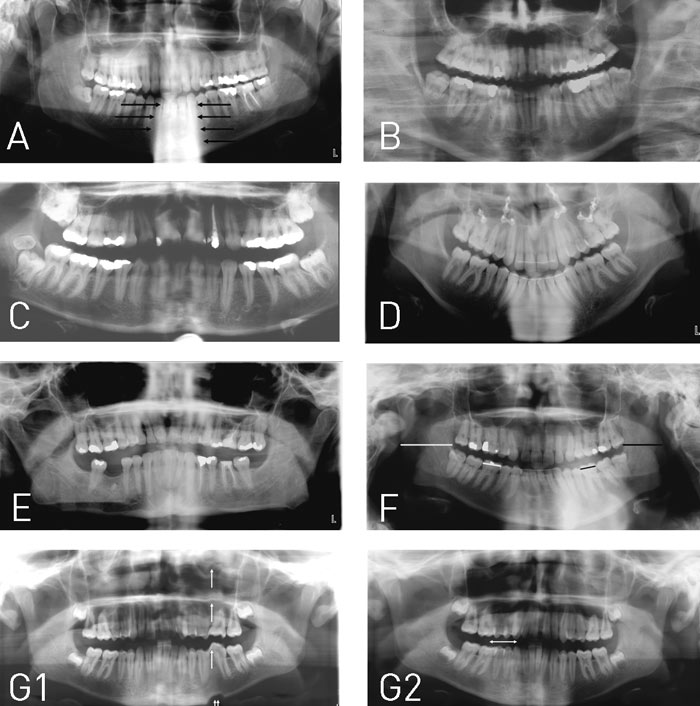
Fig. 3. De almindeligste patientpositioneringsfejl: A: En ikke udstrakt halshvirvelsøjle vil resultere i en kompakt, radiopak skygge over hagepartiet (pile), således at underkæbens front (inkl. incisiver) fremstår skjult/overprojiceret. B: Anterior placering af patientens incisiver i forhold til apparatets skarphedszone vil resultere i uskarpe og for smalle incisiver. I tillæg vil patientens halshvirvler dominere i billedets sidepartier, hvor de vil overprojicere højre og venstre ramus mandibulae. C: Posterior placering af patientens incisiver i forhold til apparatets skarphedszone vil resultere i uskarpe og for brede incisiver. D: Sænket hage vil resultere i et forholdsvis stort hageparti og en positiv «smileprofil». Et sådant billede vil almindeligvis være karakteriseret af uskarpe underkæbeincisiver og evt. manglende gengivelse af kæbeledskondyllerne, som vil være placeret superiort for billedarealet. E: Løftet hage vil resultere i et billede præget af en negativ «smileprofil». På et sådant billede vil overkæbeincisiverne aftegnes uskarpt, og bagkanterne af rami mandibulares vil ofte mangle inden for billedarealet. F: Roteret position af patientens kæber vil resultere i forstørrelsesvariation mellem højre og venstre sides tænder og kæber. Den side, som patienten roterer næsen imod (her højre side), vil blive gengivet større i horisontal retning (hvide streger) end den modsatte side, som vil gengives formindsket i horisontal retning (sorte streger). G: Patientbevægelse under eksponeringen vil resultere i uskarphed og fortegning. Bevægelse i vertikal retning kan medføre konturspring i basis mandibulae (dobbelt pil) og bølgeformet fortegning af alle strukturer herover (enkelte pile) (Fig. G,1). Bevægelse i horisontal retning medfører uskarphed og evt. dobbelttegning af tænder (pil) (Fig. G,2).
Billedtolkning
For at kunne tolke et panoramabillede korrekt er det vigtigt at have kendskab til, hvilke anatomiske strukturer der aftegnes på et sådant billede, hvordan disse strukturer aftegnes, samt være bekendt med normalvariationer og ændringer, der kan opstå over tid.
De anatomiske strukturer, der aftegnes på et panoramabillede, er talrige og kan underinddeles i:
Hårdtvæv – hele underkæben inkl. kæbeleddene, samt anteriore del af overkæben, kæbehuler, næse og kindben, hvilket gør det muligt at se bl.a. tænder, marginale knogle, hårde gane, bund samt for- og bagvæg af kæbehulerne, næseskillevæg, anteriore del af nedre næsemusling samt kindbensbuen.
Blødtvæv – fremtræder «mælke-hvidt» og er tydeligst at se, hvis det er placeret som nabo til et mørkt (radiolucent) område. Almindeligvis er det muligt at lokalisere det ydre øre, den bløde gane, tungeryg, næsetip og evt. læber.
Luft – aftegnes som radiolucente områder og ses i næsen på hver side af skillevæggen, over rodspidserne af overkæbeincisiverne grundet leddene mellem de to øverste halshvirvler, over og under den hårde gane samt tværs over højre og venstre ramus mandibulae grundet luften i naso-, oro- og nedre pharynx (Fig. 4). Luftaftegningen under den hårde gane grundet luften i oropharynx kan elimineres, hvis patienten lægger sin tungeryg op imod den hårde gane under eksponeringen. Dette vil almindeligvis være en forudsætning for på det færdige billede at kunne se rodspidserne af overkæbetænderne.
«Spøgelsesskygger» («ghost shadows») – opstår, når tætte (radiopake) objekter, der befinder sig uden for eller i yderkanten af skarphedszonen, afbildes andre steder på panoramabilledet end der, hvor de reelt er placeret. Typiske «spøgelsesskygger» er halshvirvelsøjlen, som afbildes i midten af panoramabilledet (Fig. 3A), modsatte sides underkæbevinkel, som afbildes i modsatte sideparti af panoramabilledet (Fig. 4) samt øreringe, som kaster «skygger» på modsatte side af billedet end der, hvor de reelt er placeret (Fig. 5).
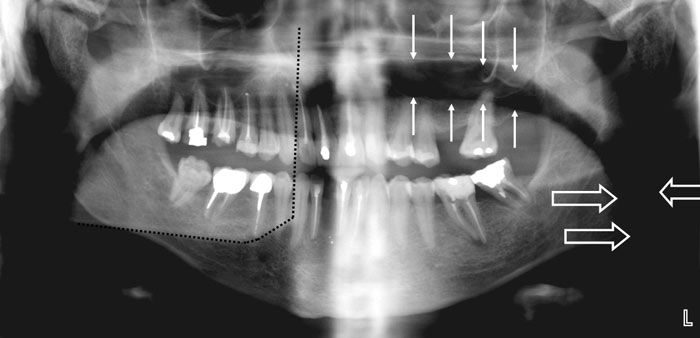
Fig. 4. Panoramabillede med tydelig aftegning af luft i pharynx (blokpile) og mellem tungeryg og hårde gane (enkelte pile). Den stiplede linie markerer «spøgelsesskygge» fra venstre underkæbevinkel.
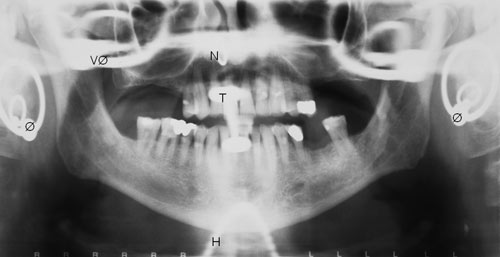
Fig. 5. «Spøgelsesskygger» fra smykker. H: halskæde; T: tungepiercing; N: næsering; Ø=ørering; VØ=«spøgelsesskygge» kastet af venstre ørering.
Når et panoramabillede vurderes med henblik på diagnostik, skal bedømmeren tage patientens karakteristika (køn, alder, symptomer, etc.) og evt. resultater af forudgående undersøgelser (anamnese, klinisk undersøgelse, tidligere røntgenundersøgelser, o.l.) med i sine overvejelser samt erindre sig panoramabilledets begrænsninger og være åben for, at supplerende røntgenoptagelser kan være nødvendige for opnåelse af fyldestgørende radiologisk vurdering af patienten.
I det følgende beskrives en række forandringer, som almindeligvis belyses godt ud fra et panoramabillede:
Forandringer i relation til tænder:
Antal – Over- eller undertal af tænder bedømmes almindeligvis præcist på et panoramabillede. En enkelt undtagelse kan dog være små overtallige tænder i overkæbefronten (mesiodens), som grundet «spøgelsesskygger» fra cervikalhvirvlerne kan være vanskelige at se (Fig. 6A og B).
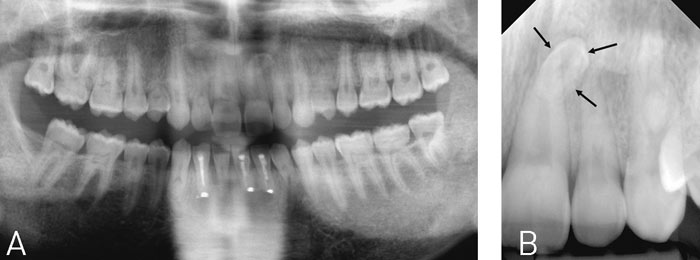
Fig. 6 A: Beskåret panoramabillede, hvor det er svært med sikkerhed at diagnosticere «mesiodens» regio +1. B: Intraoral, periapikal optagelse regio +1 (samme patient som vist i Fig. 6A) viser tydeligt tilstedeværelse af «mesiodens» (pile).
Retentioner – Retinerede tænder og deres lejring vil almindeligvis fremgå tydeligt af et panoramabillede. Den mesio-distale udstrækning af den retinerede tand kan ofte anvendes til at bedømme tandens facio-orale beliggenhed i forhold til nabotænder. Forudsat at panoramabilledet er uden højre-/venstresidig distorsion, vil en retineret tand, som fremtræder «bred» og uskarp sammenholdt med den tilsvarende tand på den anden side af midtlinjen, være beliggende oralt (Fig. 7), mens en retineret tand, som fremtræder «smal» og uskarp, vil være beliggende facialt. Reglen skal imidlertid bruges med varsomhed på tandtyper, som har tendens til at variere i størrelse.
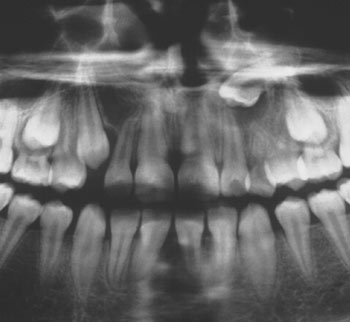
Fig. 7. Beskåret panoramabillede af barn med retention af +3. Det «brede» udseende af +3 i forhold til 3+ indikerer palatinal beliggenhed af +3.
Underkæbevisdomstænder fremviser ofte manglende eller kun delvist frembrud i mundhulen grundet pladsmangel. Panoramaoptagelse er den foretrukne optagelse for radiologisk vurdering af sådanne tænder, idet optagelsen sikrer fuldstændig gengivelse af tanden – uanset dens placering (Fig. 8). Ud over at gengive underkæbevisdomstanden i sin helhed vil panoramabilledet også kunne give information om tandens udviklingsstadium, antal rødder, lejring (vertikal, mesioanguleret, distoanguleret, horisontal, transversal), udstrækningen af et evt. koronalt knogledække, røddernes vertikale relation til canalis mandibulae, samt evt. patologiske tilstande, såsom caries, follikulær cyste, udvidet perikoronarrum og ekstern resorption på nabotand. Panoramabilledet vil imidlertid ikke give information om visdomstandens facio-orale lejring i forhold til nabotand og canalis mandibulae. For sådan en udredning kræves supplerende røntgenoptagelser.
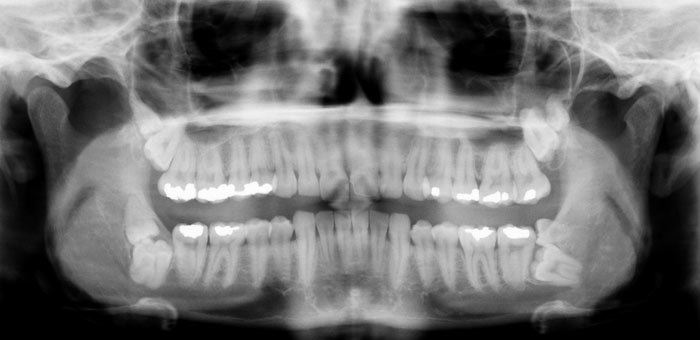
Fig. 8. Standard panoramabillede af patient med en overtallig tand i samtlige fire visdomstandskvadranter.
Status generelt – Ud fra panoramabilledet er det muligt på hurtig vis at danne sig et indtryk af tandsættets udviklingsstadium (krone-/roddannelse), restaureringsgrad (krone-/brorestaureringer, rodfyldninger), forandringer/afvigelser og tilstedeværelse af patologiske tilstande som caries, rodresorptioner, apikale parodontitter/radikulære cyster, tab af marginal knogle, follikulære cyster, o.l. (Fig. 9). For patologiske forandringer såsom caries, marginalt knogletab og apikale parodontitter er panoramabilledet ikke så validt som intraorale røntgenoptagelser, men kan bruges som et slags screeningsbillede, hvorfra risiko- eller «mistænkelige» tænder udvælges for mere detaljeret undersøgelse (fx intraorale optagelser). Et sådant princip vil bl.a. være anvendeligt hos patienter, som skal fokussaneres, eller som skal vurderes både generelt og specifikt i forbindelse med større og omfattende behandlingsplaner.
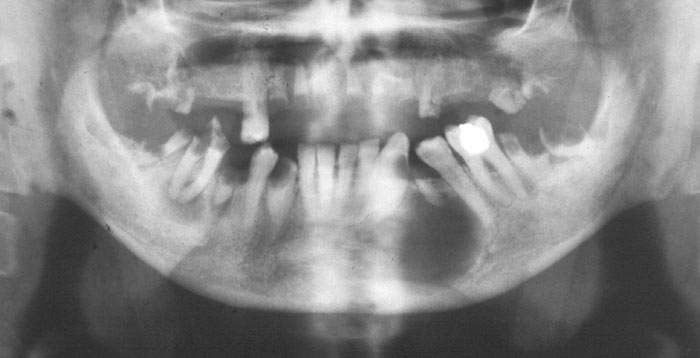
Fig. 9. Beskåret panoramabillede af ældre patient med multiple efterladte rødder, apikale opklaringer samt caries og marginalt knogletab.
Forandringer i relation til selve kæbeknoglen
På et panoramabillede bør morfologi og struktur (kvalitet) af kæbeknoglen vurderes systematisk, og patientens højre og venstre side skal sammenlignes direkte. Højden af den marginale knogle i tandløse områder kan almindeligvis bedømmes på panoramabilledet, når der tages højde for billedets forstørrelsesgrad, som bedst vurderes ud fra en indeksponeret metalmarkør med kendt dimension placeret i det/de aktuelle område(r) (Fig. 10). Denne fremgangsmåde er især relevant i forbindelse med implantatbehandlingsplanlægning. Panoramabilledet kan ikke anvendes til vurdering af den facio-orale udstrækning af kæbeknoglen, men kan give oplysninger om evt. nabotænders hældning i horisontalplanet og dermed give en rettesnor for den horisontale vinkling af planlagte implantater.
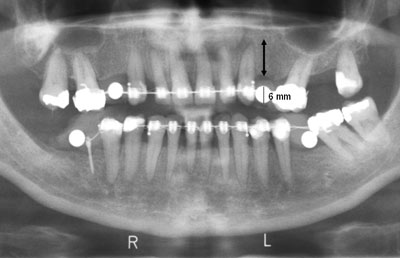
Fig. 10. Beskåret panoramabillede med indeksponerede metalindikatorer (5 mm kugler) for bedømmelse af billedets forstørrelsesgrad i alle kæbekvadranter. En udmålt kuglediameter på 6 mm indikerer en forstørrelsesfaktor på 1,2 (20 %). Knoglemålet markeret med pil skal korrigeres for denne forstørrelsesfaktor.
Radiolucente forandringer i kæberne uden direkte relation til tænder kan forekomme i tilfælde af patologiske forandringer som residualcyster, tumorer, periapikal cement-dysplasi, osteomyelitis og frakturer eller i tilfælde af anatomiske variationer som eksempelvis fovea mandibularis og statisk knoglecyste (Stafnes cyste).
Radiopake forandringer i kæberne uden direkte relation til tænder kan forekomme i tilfælde af patologiske forandringer såsom tumorer, forkalkninger i relation til spytkirtler (primært i relation til glandula submandibularis), tonsiller og lymfeknuder, anatomiske variationer såsom eksostoser (primært torus mandibularis) og enostoser (hyppigst posteriort i underkæben) samt tilstedeværelse af fremmedlegemer (efterladt amalgam, rodfyldningsmateriale, e.l.).
Kæbehuler
Ikke sjældent ses hel eller delvis sløring/fortætning i kæbehulerne forårsaget af inflammation eller en mucoid retentionscyste. Førstnævnte medfører almindeligvis diffus sløring og er ofte forbundet med symptomer, mens sidstnævnte ses som en velafgrænset, kuppelformet fortætning ofte over kæbehulens bund. En sådan forandring findes ofte tilfældigt og ledsages ikke af symptomer. En mucoid retentionscyste kræver ikke behandling og vil ofte forsvinde spontant.
Kæbeled
På et standard panoramabillede kan processus condylaris mandibulae almindeligvis ses i sin helhed trods distorsion, mens fossa mandibularis og tuberculum articulare ofte kun ses delvis grundet overprojektion af basis cranii og arcus zygomaticus (3). Moderate til manifeste morfologiske forandringer i processus condylaris vil almindeligvis fremgå af et panoramabillede. Arthrosis (slidgigt/kronisk degenerativ forandring uden primær inflammation) vil eksempelvis kunne ses som overfladeaffladning, randosteofytudtrækning, subkondral cystedannelse, overfladeerosion og/eller øget sklerosering, mens arthritis (primær inflammatorisk lidelse) vil ses som irregulær overfladebegrænsning, evt. overfladeerosion, formændring og i svære tilfælde helt destruktion af processus condylaris mandibulae samt affladning af de temporale ledkomponenter, hvis de er synlige på panoramabilledet.
Indikation for panoramaundersøgelse
Røntgenundersøgelse er ofte nødvendig som supplement til klinisk undersøgelse for fyldestgørende diagnostisk udredning af et eller flere konkrete problemer. Før det afgøres, hvilken røntgenundersøgelse der skal foretages, bør de forskellige undersøgelsestypers begrænsninger vægtes mod hinanden, og den undersøgelse, der rent teoretisk vil give det mest rigtige resultat, bør vælges. En undersøgelses rigtighed udtrykkes ofte ved hjælp af sensitivitet og specificitet, hvor sensitiviteten angiver undersøgelsens evne til at identificere syge blandt reelt syge, og specificiteten angiver undersøgelsens evne til at identificere raske blandt reelt raske. Den perfekte undersøgelse vil have en sensitivitet på 1,00 og en specificitet på 1,00 som udtryk for, at den identificerer alle individer korrekt. Værdier under 1,00 er derimod udtryk for, at der sker fejldiagnostik i form af, at syge bliver bedømt som værende raske, og raske bliver bedømt som værende syge. Stort set alle odontologiske undersøgelser er behæftet med fejl – altså sensitivitets- og specificitetsværdier under 1,00.
Panoramabilledet er de intraorale optagelser underlegent ved diagnostik af caries, marginalt knogletab og periapikale forandringer og bør derfor ikke erstatte sådanne (1). Panoramabilleder er derimod uovertrufne til diagnostisk vurdering af retinerede underkæbevisdomstænder forud for kirurgisk fjernelse, frakturer i mandiblens midter- og posteriore del, større patologiske forandringer såsom cyster og tumorer, som ikke kan afdækkes i deres helhed ved hjælp af intraorale billeder, til at verificere udviklingsanomalier (fx ektopisk lejrede tænder) og forandringer lokaliseret uden for de områder, der kan afdækkes ved hjælp af intraorale film. Desuden kan panoramaoptagelsen være et fornuftigt valg som alternativ til intraorale optagelser hos patienter, som ikke kan åbne munden tilstrækkeligt til, at en intraoral billedreceptor kan placeres, hvor udtalte svælgreflekser vanskeliggør intraorale optagelser, eller i tilfælde, hvor panoramabilledet vil have samme diagnostiske rigtighed som alternative billeder, der resulterer i en højere effektiv stråledosis. Derudover kan panoramabilledet bruges som screeningsbillede, hvorfra områder kan selekteres for mere detaljeret undersøgelse.
Rutinemæssig brug af panoramaoptagelser
På nogle klinikker og institutioner synes det at være kutyme at gennemføre rutinemæssige panoramaoptagelser. Dette kan omfatte (4 – 6):
Nye voksne patienter (almen praksis, militærklinikker, tandlægeskoler, o.l.)
Tandløse patienter forud for protesebehandling
Patienter, der skal have foretaget ortodontibehandling
Patienter, der skal behandles med implantater.
Udbyttet af at gennemføre panoramaoptagelser rutinemæssigt (screening) hos de to førstnævnte patientgrupper har vist, at der bliver gjort mange uventede fund – men samtidig også, at hovedparten af disse fund ikke er behandlingskrævende og slet ikke akut behandlingskrævende (7,8). Dermed vurderes patienternes gavn af panoramascreeningen som lav og ikke at stå mål med og være i balance med den økonomiske udgift og den strålebelastning, som er de negative konsekvenser af screeningen, og konklusionen er, at panoramascreening ikke er acceptabel.
I forbindelse med ortodontibehandling er det overordentligt almindeligt at gennemføre panoramascreening som led i generel diagnostik og konkret behandlingsplanlægning, selvom videnskabelige undersøgelser har vist, at behandlerens diagnostiske slutresultat kun i få tilfælde ændres ved, at han/hun har panoramabilledet til sin rådighed, og at overordentlig få behandlingsplaner initialt baseret på klinisk undersøgelse suppleret med studiemodel ændres ved, at behandleren inkluderer et screening-panoramabillede (9 – 13). De videnskabelige undersøgelser kan ikke bruges til at konkludere, at panoramabilleder ikke er nødvendige i forbindelse med ortodontibehandling, men det kan undre, at de ikke har opmuntret specialtandlæger i ortodonti til at udarbejde effektive retningslinjer for, hvilke patienter der vil have diagnostisk og behandlingsmæssig gavn af et panoramabillede, og hvilke der ikke vil, så massescreening kan undgås.
Forud for implantatbehandling kan panoramabilledet bruges til at vurdere de mest hensigtsmæssige implantatsteder, idet knoglehøjde (korrigeret for billedets forstørrelsesgrad) og -kvalitet kan vurderes. I tilfælde af indsættelse af få implantater vil intraorale optagelser sædvanligvis være mere rationelle at gennemføre. For efterfølgende kontrol af implantaters osseointegration er panoramaoptagelse ikke velegnet grundet teknikkens mangel på fuldkommen ortoradialitet.
Konsekvens af panoramarøntgen
Stråledosis
Den effektive stråledosis ved en panoramaundersøgelse er i nyere litteratur opgjort til at variere fra ca. 4 µSv til 30 µSv (14). Den store variation tilskrives panoramaapparatets fabrikat og alder. Jo ældre apparat, desto højere effektiv dosis. Digitale panoramaoptagelser medfører stort set den samme effektive dosis som konventionelle panoramaoptagelser. Til sammenligning kan det oplyses, at effektiv stråledosis ved én intraoral optagelse (periapikal eller bitewing) varierer fra 1 til 8 µSv (14). Det vil sige, at under de mest strålegunstige omstændigheder kan et panoramabillede optages for en dosis, der ækvivalerer fire intraorale optagelser.
Med mange moderne panoramaapparater kan den effektive dosis reduceres ved vertikal og horisontal indblænding af det standardmæssigt bestrålede område, således at kun det absolut relevante område eksponeres. Indblænding kan fx resultere i billedgengivelse af kun den tandbærende del af kæberne, over- eller underkæben alene, kæbernes molarområder alene, højre og/eller venstre kæbeledsregion alene, osv. (Fig. 11A-D). Indblænding medfører stor reduktion i den effektive stråledosis og kan desuden resultere i mere effektiv billedtolkning, da tandlægen så kun skal forholde sig til et mindre og mere specifikt udsnit af patienten.
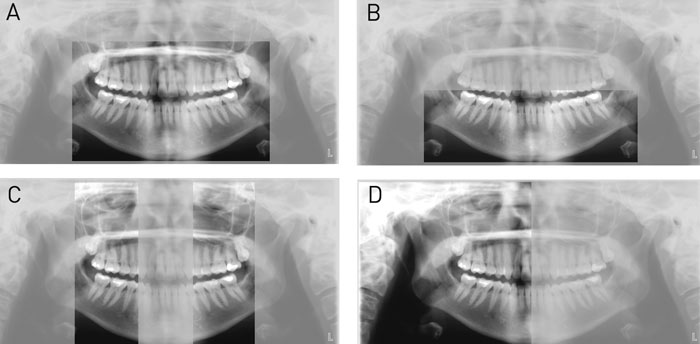
Fig. 11 A: Panoramaudsnit af den tandbærende del af kæberne. B: Panoramaudsnit kun af underkæbe. C: Panoramaudsnit af over- og underkæbens molarområder. D: Panoramaudsnit kun af patientens højre side.
Indtil 1.10. 2007 var det i Danmark et krav som minimum at blybeskytte børn i forbindelse med panoramaundersøgelse, men siden er dette krav bortfaldet, og der eksisterer ikke længere krav om blybeskyttelse af udsatte patientgrupper i forbindelse med odontologiske ekstra- såvel som intraorale røntgenundersøgelser (15,16).
Sikring af billedkvalitet
I Danmark er næsten alle panoramaapparater underlagt Sundhedsstyrelsens «Bekendtgørelse om større dentalrøntgenanlæg» (15). Ifølge denne bekendtgørelse skal der med jævne mellemrum ske kvalitetssikring af selve røntgenapparatet og de billeder, som produceres med det. Apparatets strålefelt og opløsning (hvis egnet testfantom forefindes til apparatet) skal som udgangspunkt kontrolleres hver måned, mens billedernes kvalitet skal bedømmes indirekte, såfremt der benyttes konventionelle film, ved dagligt/ugentligt at vurdere fremkaldeprocessen og månedligt at sørge for optimal renhold af filmkassetter og forstærkningsskærme samt halvårligt at kontrollere kassetternes kompression.
English summary
Hintze H, Wiese M
Panoramic radiography
16 – 22.
Panoramic radiography has been commonly available for more than 50 years and is nowadays extensively used in dentistry for several diagnostic tasks. To use all information in a panoramic radiograph the dentist must understand the basic concepts of the panoramic technique and image formation and be able to recognize the main anatomical structures in such a radiograph. Subsequently, the panoramic radiograph can be used as a diagnostic tool for the detection of different anomalies and pathologies. However, the panoramic radiograph should only be requested when it is highly relevant as regards quality, diagnostic accuracy and radiation dose.
Litteratur
1. Rushton VE, Rout J. Panoramic radiology. London: Quintessence Publishing; 2006.
2. Benediktsdóttir IS, Hintze H, Petersen JK, Wenzel A. Accuracy of digital and film panoramic radiographs for assessment of position and morphology of mandibular third molars and prevalence of dental anomalies and pathologies. Dentomaxillofac Radiol 2003; 32: 109 – 15.
3. Hintze H, Wiese M, Wenzel A. Comparison of three radiographic methods for detection of morphological TMJ changes: panoramic, scanographic and tomographic examination. Dentomaxillofac Radiol 2008. In press.
4. Rushton VE, Horner K, Worthington HV. Factors influencing the selection of panoramic radiography in general dental practice. J Dent 1999; 27: 565 – 71.
5. Rushton VE, Horner K, Worthington HV. Aspects of panoramic radiography in general dental practice. Br Dent J 1999; 186: 342 – 4.
6. Masood F, Robinson W, Beavers KS, Haney KL. Findings from panoramic radiographs of the edentulous population and review of the literature. Quintessence Int 2007; 38: 298 – 305.
7. Rushton VE, Horner K, Worthington HV. Screening panoramic radiography of adults in general dental practice: radiological findings. Br Dent J 2001; 190: 495 – 501.
8. Rushton VE, Horner K, Worthington HV. Routine panoramic radiography of new adult patients in general dental practice: relevance of diagnostic yield to treatment and identification of radiographic selection criteria. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002: 93: 488 – 95.
9. Hintze H, Wenzel A, Williams S. Diagnostic value of clinical examination for the identification of children in need of orthodontic treatment compared with clinical examination and screening pantomography. Eur J Orthod 1990; 12: 385 – 8.
10. Atchinson KA, Luke LS, White SC. Contribution of pretreatment radiographs to orthodontists’ decision making. Oral Surg Oral Med Oral Pathol 1991; 71: 238 – 45.
11. Han UK, Vig KW, Weintraud JA, Vig PS, Kowalski CJ. Consistency of orthodontic treatment decisions relative to diagnostic records. Am J Orthod Dentofacial Orthop 1991; 100: 212 – 9.
12. Atchinson KA, Luke LS, White SC. An algorithm for ordering pre-treatment orthodontic radiographs. Am J Orthod Dentofacial Orthop 1992; 102: 29 – 44.
13. Bruks A, Enberg K, Nordqvist I, Hansson AS, Jansson L, Svenson B. Radiographic examinations as an aid to orthodontic diagnosis and treatment planning. Swed Dent J 1999; 23: 77 – 85.
14. European Commission. European guidelines on radiation protection in dental radiology. RP136, Luxembourg 2004.
15. Sundhedsstyrelsens bekendtgørelse nr. 663 af 16. august 1999 om større dentalrøntgenanlæg med ændring i bekendtgørelse nr. 1092 af 3. september 2007 (www.retsinformation.dk).
16. Sundhedsstyrelsens bekendtgørelse nr. 209 af 6. april 1999 om dentalrøntgenanlæg til intraorale optagelser med spændinger til og med 70 kV med ændring i bekendtgørelse nr. 1091 af 3. september 2007 (www.retsinformation.dk).
Adresse: Hanne Hintze, Afd. for Oral Radiologi, Vennelyst Boulevard 9, 8000 Århus C, Danmark. E-post: hhintze@odont.au.dk