Populationsstrategins återkomst
Forfattere
övertandläkare. Tandhälsovården, Uppsala, Sverige
övertandläkare. Tandhälsovården, Södra Bohuslän, Sverige
fd tandvårds- och utvecklingschef. Folktandvården, Stockholms län AB, Sverige
Strategier för att främja oral hälsa och förebygga orala sjukdomar bland barn och ungdomar bör utformas så att människor stimuleras att ta ansvar för sin hälsa. Strategierna bör så långt som möjligt grundas på evidensbaserade metoder. Det är också viktigt att sträva efter en samsyn på hälsobudskapet mellan olika kategorier vårdpersonal, pedagoger och gärna kommersiella aktörer. Författarna har studerat hur tre svenska landsting arbetar.

Från slutet av 1960-talet fram till mitten av 1980-talet hade samtliga landsting en populationsstrategi där det bland annat ingick fluorsköljning i skolan.
Karies drabbar fortfarande en majoritet av skolbarnen i de industrialiserade länderna. Vi ser en förändrad livsstil med frekvent intag av söta livsmedel och stora grupper som inte borstar tänderna med fluortandkräm två gånger dagligen. Under 1980-talet övergav många svenska landsting sina så kallade populationsstrategier för förebyggande av munsjukdomar bland barn och ungdomar. De förändringar vi ser i barns och ungdomars livsstil har dock lett till att många landsting återgått till ett populationsinriktat hälsofrämjande arbete. Vanligt är att man arbetar med en kombination av populationsstrategi och individuell högriskstrategi. Artikeln beskriver hur tre landsting arbetar med att främja den orala hälsan bland barn och ungdomar. Evidensbaserade metoder, människors ansvar för sin egen hälsa och samsyn på hälsobudskapet är faktorer som kan leda till ett framgångsrikt hälsoarbete.
Bakgrund
Begreppet oral hälsa omfattar både frånvaro av sjukdom och individens subjektiva beskrivning av välbefinnandet (1). Historiskt sett har mest resurser använts för att förebygga sjukdom och mindre på att främja hälsa. Den svenska tandvårdslagen (2) anger att målet för tandvården är en god tandhälsa, en tandvård på lika villkor för hela befolkningen och att särskild vikt ska läggas vid förebyggande åtgärder. Det hälsofrämjande, salutogena, perspektivet innebär att man fokuserar på hälsofrämjande faktorer och har en helhetssyn på människan (3). På samhällsnivå påverkas hälsan av hälsopolitik; exempelvis folkhälsopolicy, lagstiftning, ekonomiska förutsättningar och social trygghet. På arenanivå är barnavårdscentralen, förskolan/skolan och föräldrarna viktiga och på individnivå spelar biologiska och socioekonomiska faktorer, livsstil, attityder och känsla av sammanhang roll.
Tandhälsan i Sverige har förbättrats kraftigt de senaste 30 åren (4, 5) trots att befolkningens kunskap om tandsjukdomarnas etiologi inte ökat nämnvärt under samma period (6). Bland barn och ungdomar var minskningen i karies störst under 1970 – 80-talen och betydligt lägre från 1990-talet fram till i dag (4). Tandhälsan varierar stort mellan olika regioner i landet vilket exemplifieras av tre utvalda landsting (Figur 1). Andelen 19-åringar i Sverige med approximalytor fria från dentinkaries och fyllningar ökade åren 1985 – 2005 från 36 till 59 procent (Figur 1). Samtidigt minskade andelen 19-åringar med ett stort antal kariesskadade approximalytor (Figur 2). Om man inkluderar emaljkaries i dessa siffror sjunker andelen kariesfria ytor avsevärt. Approximalkaries är fortfarande ett stort problem för barn och ungdomar med risk för kariessjukdom. Dessutom utgör emaljkaries på approximalytorna en potentiell kariesrisk för samtliga barn och ungdomar med tanke på dagens konsumtionsmönster när det gäller sötade drycker och småätande. Slutligen kan man konstatera att kariesskador på approximalytorna i hög utsträckning styr individens tandvårdsbehov i vuxen ålder.
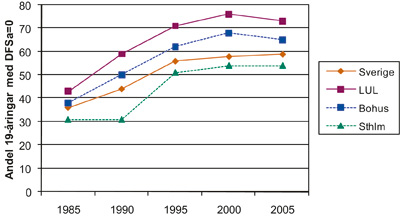
Figur 1. Andelen 19-åringar (%) utan fyllningar eller dentinkaries på tändernas kontaktytor (DFSa = 0) åren 1985 – 2005 i tre utvalda landsting samt i Sverige.
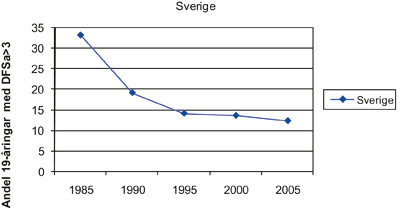
Figur 2. Andelen 19-åringar (%) med 4 fyllningar eller dentinkaries på tändernas kontaktytor (DFSa 4) i Sverige åren 1985 – 2005 (Socialstyrelsen).
Riksstatistik saknas för den parodontala hälsan bland barn och ungdomar i Sverige. Två oberoende nordiska studier visar dock att omkring 25 procent av 14-åringarna inte borstar tänderna dagligen (7 – 8). Bland 15-åriga flickor i Falkenberg uppgav över 95 procent att de borstar tänderna åtminstone en gång per dag. Av dessa var det cirka 20 procent som inte borstade på kvällen (9). I alla åldersgrupper över 20 år har förekomsten av plack, gingivit och tandsten minskat perioden 1973 – 2003, även den alveolära bennivån approximalt har förbättrats i samtliga åldersgrupper (5). Under senare år har metoder för att utvärdera patientens självupplevda hälsa tagits fram (10) men metoderna har inte använts i någon större omfattning.
Under 1960 – 80-talen, då karies var allmänt utbredd bland svenska barn och ungdomar, hade fluorprevention i skolor en kariesreducerande effekt på 20 – 50 procent och den populationsinriktade preventionen var allmänt accepterad i samhället (11). Populationsstrategin övergavs dock i mitten av 1980-talet i de flesta svenska landsting (och även i andra europeiska länder) till förmån för högriskstrategier på tandkliniken (12 – 13). Orsaken var att officiell kariesstatistik visade att tandhälsan över lag förbättrats kraftigt samt att det uppstått en snedfördelning av sjukdomen i populationen. Dessutom hade den ekonomiska situationen blivit kärvare och många kariesforskare ifrågasatte tilläggseffekten av skolprogrammen till dagligt användande av fluortandkräm (14). Det senaste decenniet har högriskstrategin ersatts av en mer allmän riskstrategi där syftet dels är att identifiera de individer som förblir friska men att i lika hög grad kunna identifiera högriskpatienter. I dag när vi ser andra trender när det gäller konsumtionen av socker och tandborstning med fluortandkräm har flera landsting återgått till en populationsinriktning och använder en kombination av de båda strategiformerna.
Strategier inom tre svenska landsting
Strategierna för att främja oral hälsa och förebygga orala sjukdomar i huvudmannaområdena i Södra Bohuslän (del av Västra Götalandsregionen), Stockholms län och Uppsala län (faktaruta 1 – 3) har många likheter men till vissa delar har man valt olika arbetssätt.
Fakta 1. Strategier för att främja oral hälsa och förebygga orala sjukdomar, Uppsala län
Populationsstrategi: Insatser till barn 1 – 16 år och/eller deras föräldrar görs vart 3: e år på BVC, förskola och i skolan. De flesta insatser görs kollektivt men klinikerna kan välja att ge individuell information och instruktion. Innehåll: information om tandsjukdomarnas orsak och följder, information om hur sackarosfrekvensen påverkar tandhälsan, munhygieninstruktion och rekommendation att använda fluortandkräm 2 gånger per dag.
Riskstrategi: Individuell riskbedömning som grundar sig på social, medicinsk och odontologisk anamnes, klinisk undersökning och vid behov saliv-, mikrobiologisk- och salivutredning. Balans mellan frisk- och riskfaktorer bedöms. Vid obalans eller då riskfaktorer överväger sätts preventiva insatser in på individuell indikation.
Klinikerna får 75 kr per barn vart 3: e år.
Antal 0 – 19-åringar var år 2006 79 000.
Fakta 2. Strategier för att främja oral hälsa och förebygga orala sjukdomar, Södra Bohuslän
Populationsstrategi: På BVC eller på FTV-kliniken friskbedöms samtliga 1-åringar efter inspektion av överkäkens framtänder. Hälsosamtal med tonvikt på god måltidsordning samt tandborstning morgon och kväll med fluortandkräm hålls med förälder. På skolan fluorlackas samtliga 6 – 16-åringar med 1 gång /termin med 6 månaders intervall. Undervisning om munhälsa och tobak hålls i åk 6 och 9. Revision på FTV-kliniken för samtliga 1 – 19-åringar innehåller hälsosamtal med 3 öppna frågor med tonvikt på dryck, godis och tandborstning med fluortandkräm. Fissurförsegling av ocklusalytor utan manifest karies på första och andra permanenta molarerna görs inom ett år efter eruption på samtliga barn och ungdomar.
Riskstrategi: Individuell riskbedömning av samtliga 3 – 19-åringar. Vid hög risk; tilläggsprevention utifrån individuella behov.
Klinikerna får 50 kr/barn och år i åldersgruppen 3 – 19 år för populationsinriktad prevention utanför folktandvårdskliniken.
Antal 0 – 19 åringar var år 2006 65 000.
Fakta 3. Strategi för att främja oral hälsa och förebygga orala sjukdomar, Stockholms läns landsting
Populationsstrategi: Ett kort och tydligt preventivt budskap vid riskåldrar 3, 5, 7 och 13 år. Barn eller förälder får visa/träna tandborstning tillsammans med tandvårdspersonal. Informationen kompletteras med foldrar för varje ålder. Munhälsoinformation av tandvårdspersonal i skolorna i klass 0 och 5.
Utvidgad populationsstrategi: i riskområden ges BVC-information vid 9 månader, erbjudande om tandvårdsbesök vid 2 år, fluorlackning av nyerupterade 6: or och 7: or vid två tillfällen inom en 12-månaders period, situationsanpassad kostinformation i skolorna i klass 0 och 5, fluorsköljningar i klass 0 och 5.
Riskstrategi: Individuell riskbedömning för samtliga 3 – 19-åringar. Vid hög risk ges populationsstrategin oftare i alla åldrar.
Klinikerna får extra ersättning för tandhälsovård i riskområden.
Antal 0 – 19-åringar var år 2006 465 000.
Från slutet av 1960-talet fram till mitten av 1980-talet hade samtliga landsting en populationsstrategi där det bland annat ingick fluorsköljning i skolan. Karies är den orala sjukdom som är vanligast bland barn och ungdomar och därför riktas även i dag huvuddelen av det förebyggande arbetet mot karies. Det finns dock även strategier för att förebygga parodontal sjukdom; till exempel åtgärder som syftar till att förbättra munhygienen och förebygga tobaksbruk. De kostråd som ges i det kariesförebyggande arbetet kan även förebygga erosioner på tänderna, som blivit allt vanligare (15). Även störningar i bettutvecklingen kan förebyggas genom kariesprevention; färre tänder extraheras och genom tidig upptäckt kan interceptiv bettvård skapa förutsättningar för ett funktionellt och estetiskt gott bett.
Uppsala län
Barnen i Uppsala län har låg kariesförekomst (Figur 1). På 1960- och 70-talen förklarades det med att fluorhalten i dricksvattnet i Uppsala stad ansågs vara optimal (1000 ppm fluor). Fluorhalten har haft betydelse, men vid jämförelser under 1990-talet sågs ingen skillnad i kariesförekomst mellan barn som drack vatten med optimal fluorhalt jämfört med övriga barn i länet. I två av länets kommuner har fluorsköljningar kontinuerligt genomförts sedan slutet av 60-talet och pågår fortfarande.
Folktandvården i Uppsala län besöker förskolan och skolan vid tre–fyra tillfällen under elevens skoltid. Verksamheten har pågått kontinuerligt i fyra decennier. Lektionerna fokuserar på att bevara och förstärka det friska, väcka elevernas intresse för hälsa samt påverka attityder, värderingar och beteenden. Individen ska få stöd att utveckla sin självbild, motivation och problemlösningsförmåga så att man själv kan ta ansvar för sin hälsa. Självkänsla och delaktighet ger individen en känsla av att kunna påverka sin munhälsa (10, 16). Även när insatserna genomförs på kliniken ska detta förhållningssätt genomsyra besöket. Det nuvarande preventionsprogrammet har använts sedan år 2005.
Genom det hälsofrämjande arbetet i förskolor och skolor påverkas och stimuleras barns och ungas lärande i frågor som handlar om god munhälsa och hälsa. Syftet är även att sprida grundläggande faktakunskaper och ökad förståelse för munnen, kroppen och dess funktioner. Man erbjuder även barn, ungdomar och föräldrar praktisk kunskap i tandborstteknik. Lektionerna genomförs med en interaktiv metodik där eleverna stimuleras till delaktighet med hjälp av anpassad teknik och rekvisita. Effekten av det hälsofrämjande arbetet har utvärderats (17). Arbetet i skolorna genomförs av tandsköterskor eller tandhygienister från den lokala tandvårdskliniken. Om klinken inte har lämplig personal kan man hyra resurspersoner med speciellt intresse för pedagogiska frågor från folktandvårdens bemanningsenhet.
Ett strukturerat, långsiktigt och pålitligt populationsinriktat hälsofrämjande arbete är förutsättningen för att barn- och ungdomstandvården ska kunna bedrivas på ett effektivt sätt. Genom att tandvårdspersonalen vet att alla individer får del av insatserna kan man avstå från individuell information och behandling vid klinikbesök. Revisionsintervallen kan därmed förlängas för dem som har en bra balans mellan frisk- och riskfaktorer, samtidigt frigörs tid för dem som har ett större behandlingsbehov. I Uppsala har barn med låg risk (70 procent av barnpopulationen) 18 – 24 månaders revisionsintervall, för övriga beror intervallet helt på individuella förutsättningar.
Södra Bohuslän
På grund av det höga sockerintaget i dagens samhälle (raffinerade produkter i allmänhet men i synnerhet den stora konsumtionen av sötade drycker och godis mellan måltiderna) är populationsinriktade preventionsprogram fortfarande viktiga för barn och ungdomar. Fluorens roll blir än mer betydelsefull för att upprätthålla balans mellan kariessjukdomens angrepps- och försvarsfaktorer. Insikten om de konsumtionstrender som styr ungdomars vardag och kunskapen om kariesrisken på approximalytor var bakgrunden till en svensk vetenskaplig studie med fluorlackning i skolor i hög-, mellan- och lågriskområde (18 – 19). 854 13 – 16-åringar fluorlackades med olika frekvens under högstadietiden. Fluorlackningen sköttes av två tandsköterskor med en enkel mobil utrustning och föregicks av diskussioner med ungdomarna i små grupper (7 personer/grupp) om vikten av god egenvård men även träning i approximal rengöring med tandtråd.
Studien visar att fluorlackning en gång per termin med sex månaders intervall gav 69 procent kariesreduktion på nytillkomna skador på approximalytorna i högriskområdet, vilket var en signifikant tilläggseffekt till egenvård med fluortandkräm och till den prevention som gavs på tandkliniken. Motsvarande siffror var i mellanriskområdet 66 procent och i lågriskområdet 20 procent. Resultatet ligger till grund för en populationsinriktad strategi med skolan som hälsofrämjande arena för samtliga 6 – 16-åringar. Södra Bohuslän har använt strategin systematiskt sedan år 2002. Tidigare hade två av områdets åtta kommuner praktiserat samma metodik vilket har synts positivt i områdets epidemiologiska rapportering.
Populationsstrategin i Södra Bohuslän bygger på utökat revisionsintervall (18 månader) för lågriskgruppen; 70 – 80 procent av barn- och ungdomspopulationen. För låg- och mellanriskgrupperna görs inga mellanliggande kontroller på kliniken. Högriskgruppen ska dock, utifrån individuella behov, ha mellanliggande kontroller. Verksamheten styrs genom att klinikerna har »öronmärkta« pengar för hälsofrämjande insatser i förskola/skola. Insatserna i skolan följs upp årligen med enkäter och epidemiologisk rapportering av tandhälsan. Resultaten visar att elever och skola upplever att det är positivt att tandvårdspersonal syns på skolan. Hälsobesöken fungerar mycket bra och skolan ser positivt på att tandvårdspersonal kommer dit. Dessutom anser skolpersonalen att fluorlackningen stör skolarbetet mindre jämfört med fluorsköljning som tidigare skedde varje vecka i klassrummet. Tandvårdspersonalen upplever det som ett positivt avbrott i verksamheten att få komma ut från kliniken och få ett eget ansvarsområde. Personalen får mycket god kontakt med eleverna och ser genast om någon behöver komma till kliniken för tilläggsprevention.
Stockholms läns landsting
I tandvårdens uppdrag från Stockholms läns landsting ska preventivt arbete ges på tre nivåer:
Hälsofrämjande arbete
Munhälsovård vid identifierad risk
Munsjukvård inklusive recidivprofylax
I det hälsofrämjande arbetet är målet att sprida kunskap om ett hälsosamt levnadssätt till hela befolkningen. Folktandvården i Stockholms län har gått ut med hälsofrämjande budskap i media, lokal-tv samt i tunnelbanan och bussar. Det nuvarande preventionsprogrammet startade år 2005. Munhälsovård ges som populationsstrategi vid identifierad risk, målgruppen är alla barn och ungdomar inom vissa riskåldrar samt alla barn och ungdomar, oavsett ålder, inom identifierade riskområden. Slutligen ges individuellt anpassad recidivprofylax till patienter med konstaterad sjukdom och hög risk.
Att tydligt dela in tandvårdens uppdrag i tre nivåer är strategiskt viktigt för att kunna planera och genomföra kostnadseffektiva insatser. Risken för karies är störst de första åren efter eruption av nya tänder. Åldrarna 2, 3, 5 – 6 samt 12 – 13 år pekas ut som riskåldrar där effekten av preventiva insatser är störst i populationsinriktade program (20). Preventionsprogrammet fokuserar därför på dessa åldrar och stödjande foldrar som innehåller ett kort hälsofrämjande budskap har tagits fram (Figur 3). Foldrarna fokuserar på tre viktiga områden: Fluor, Vila och Vatten. Budskap som lyfts fram är: »Tillför fluor dagligen genom att borsta tänderna två gånger om dagen«, »Låt tänderna vila mellan måltiderna, undvik småätande« samt »Drick vatten som törstsläckare«. Foldrarna vänder sig till föräldrar till de små barnen eftersom det är de som måste lära sig att fokusera på de nyerupterade tänderna och att borsta tänderna på sina barn två gånger om dagen med fluortandkräm. Barn i riskåldrarna för karies får en tandborste vid instruktionstillfället.

Figur 3. Foldrar anpassade till riskåldrar som Stockholms läns landsting tagit fram. Foldrarna används av folktandvården i Stockholms och Uppsala län.
Tandhälsan är ojämnt fördelad inom Stockholm läns landsting. Andelen kariesfria 12-åringar har de senaste 10 åren ökat i de socioekonomiskt mest gynnade områdena medan den har försämrats i de minst gynnade områdena. Preventionsprogrammet har därför utvidgats i riskområdena. Barn och ungdomar i områden med högst kariesprevalens får tilläggsinsatser dels på barnavårdscentralen (BVC), som 2-åringar och i klass 0 samt 5 – 6 i skolan. På BVC får alla föräldrar tandhälsoinformation (en informationsmapp) medan 2-åringarna och deras föräldrar kallas till folktandvårdens kliniker för munhälsobedömning och tandhälsoinformation. För 5- och 6-åringar finns informationsmaterial i klass 0 samt veckovisa fluorsköljningar i skolan. För ungdomar i 12 – 13-årsåldern (klass 5 – 6) har man tagit fram ett situationsanpassat informationsmaterial, de får fluorsköljningar i skolan varje vecka samt fluorlackning av nyerupterade tänder. Genom att ge samma information vid flera tillfällen (på BVC, vid besök på kliniken och i skolan) kan man säkerställa att riskgrupper i socioekonomiskt utsatta områden nås av det grundläggande tandhälsobudskapet. Beräkningar visar att cirka 25 procent av det totala antalet barn i Stockholm bor i riskområden och de kommer att omfattas av programmet. Revisionsintervallet mellan två undersökningar är 24 månader för alla barn och ungdomar, men med individuell riskbedömning som grund kan revisionsintervallet kortas.
Hälsosamtal
Genom sin breda kontaktyta mot allmänheten och det faktum att personalen träffar barn och ungdomar regelbundet, oavsett om de är friska eller sjuka, är folktandvården unik inom hälso- och sjukvården. Dessutom har personalen lång erfarenhet av beteendeförändrande arbete och har bedrivit det arbetet med gott resultat. Hälsosamtal, eller motiverande samtal, är en metod att föra dialog mellan barn och föräldrar samt vårdgivare. I samtalsform utforskas patientens kunskap, beteende, mål och förändringsbenägenhet.
I Uppsala har metoden främst används inom tobaksprevention. Folktandvården inom Södra Bohuslän har strukturerat formerna för ett motiverande samtal som hålls med samtliga föräldrar till barn i 0 – 7-årsåldern samt med samtliga barn och ungdomar i åldrarna 8 – 19 år när de kommer för undersökning. Kost och munhygien sätts i fokus med tre öppna frågor: Vad brukar du dricka? Hur ofta äter du godis? Hur går det med tandborstningen? Svaren blir underlag för ett samtal med budskapen: »Saft och läsk är ingen vardagsdryck«, »Godis högst 1 gång i veckan«, »Tandborstning med fluortandkräm morgon och kväll«. I samtalet ges möjlighet att stödja goda vanor och försöka ändra ovanor.
I Stockholm är informationsfoldrar ett stöd för det strukturerade samtalet med patienten eller föräldern. Det är också viktigt att poängtera att foldrarna är ett stöd för personalen eftersom de fokuserar på evidensbaserade påståenden samt avgränsar budskapet på ett pedagogiskt sätt.
Individuell bedömning – riskstrategi
Samtliga landsting i Sverige har under det senaste decenniet infört riskbedömning av den enskilda individen. Främst bedöms risken för att drabbas av karies, men även risken för gingivala och parodontala sjukdomar vägs in. Riskbedömning gör det möjligt att identifiera faktorer som ökar risken för sjukdom men man kan även identifiera faktorer för bibehållande av hälsa, så kallade friskfaktorer. Vid riskbedömningen bedöms balansen mellan angrepps- och försvarsfaktorer. När balansen är rubbad och angreppsfaktorerna överväger bedöms individen löpa risk för att drabbas av munsjukdomar.
Folktandvården inom de tre landsting som studerats hanterar riskbedömning av individer på ett likartat sätt. Avsikten är att identifiera risk innan kariesskador har uppstått. Genom en social, medicinsk och odontologisk anamnes kan man uppskatta angrepps- och försvarsfaktorer. Anamnesen kompletteras med undersökning av tänder och munhåla. För de yngsta barnen, där tandskador sällan hunnit manifesteras, är dock anamnesen det viktigaste redskapet för riskbedömningen. I Södra Bohuslän kompletteras anamnesen med salivprov på samtliga 2-åringar för analys av kolonisation av mutansstreptokocker. I både Uppsala län och Södra Bohuslän används mikrobiologisk utredning samt kost- och salivutredning när särskild indikation talar för det.
Riskbedömningen har som främsta mål att identifiera risk innan kariesskador uppkommit, men ofta har patienten redan skador (främst approximala emaljskador). Målet blir då att avgöra risken för nya skador. Tandvården i de tre länen använder olika verktyg för att strukturera riskbedömningen. De elektroniska patientjournalerna har inneburit att verktygen anpassats för att kunna användas i datorer. I Uppsala län används »Cariogram« (21) i patientjournalen. Programmet kan användas både vid riskbedömning och som pedagogiskt stöd i samtal med patienter om olika åtgärder. I Södra Bohuslän används en datorbaserad djupintervju om kost- och munhygienvanor när man funnit att 2-åringar är koloniserade med mutansstreptokocker.
När man i Uppsala och Södra Bohuslän konstaterat obalans mellan angrepps- och försvarsfaktorer eller sett tecken på sjukdom sätter man in individanpassad tilläggsprevention (egenvård eller klinikbaserad). Vilken metod man väljer beror på patientens samarbetsförmåga. Revisionstiden anpassas till den individuella risken. Riktlinjerna innehåller således enbart ett fastställt vårdprogram för personer som bedöms ha låg risk för att utveckla sjukdom och hög chans att förbli friska. För övriga individer avgör den individuella orsaksutredningen vilka behandlingsinsatser som väljs. I Stockholm upprepas populationsstrategin med tätare intervall om den individuella risken bedöms som hög. Revisionsintervallet kan vara kortare än 24 månader beroende på den individuella riskbedömningen.
Diskussion
Preventionsstrategierna i tre landsting i Sverige visar många likheter, men även olikheter. I Södra Bohuslän fokuserar man i hög grad på populationsinriktad prevention, i Uppsala på riskstrategi och i Stockholm på en kombination av populationsstrategi och utvidgad populationsstrategi i riskområden. Skillnaderna kan bero på populationens hälsa och sammansättning, ekonomiska och personella resurser samt inte minst bristande evidens för förebyggande arbetssätt, även om detta har förbättrats de senaste år tack vare rapporter från Statens beredning för medicinsk utvärdering, SBU men även i andra studier (18 – 19, 22 – 24).
För att kunna förverkliga preventionsstrategier krävs resurser, ledarskap, kompetens och engagemang inom tandvården. Samtidigt krävs förståelse från beslutsfattarna; de måste inse vikten av att fokusera mer på en politik för hälsa än på resurser, ramar och innehåll i vården. Ett effektivt utnyttjande av de resurser som står tillbuds innebär dels att det sker en rättvis fördelning mellan människor och grupper inom befolkningen, dels att resurserna utnyttjas rationellt.
Vid planering av tandvård är evidensbaserade metoder, riktlinjer och tillvaratagandet av personalens samlade kompetens viktigt. Det innebär att tandvårdspersonalen ska vara beredd att förändra och förfina sina arbetsmetoder med en god hälsoekonomi som ledstjärna. Frågor som vad som är kostnadseffektivt i det långa perspektivet och vilket pris man kan sätta på hälsa är angelägna för alla som arbetar med tandvård. Ekonomiska ersättningssystem har varit styrande för verksamhetens inriktning men de har även varit vårdstyrande. Med en hälsoekonomisk medvetenhet kommer preventionsstrategier att kunna motiveras ekonomiskt. De långsiktiga vinster som görs i form av livskvalitet och bibehållen hälsa inom populationen är möjliga att beräkna från ett hälsoekonomiskt perspektiv (25).
För- och nackdelar
Både populationsstrategin och högriskstrategin har för- och nackdelar för individ och samhälle. Flera olika faktorer avgör om högriskstrategin ska vara lyckosam (26 – 27). För det första måste förekomsten av en sjukdom i samhället vara tillräckligt låg för att göra det möjligt att rikta åtgärderna till en liten del av populationen. För det andra måste det finnas exakta och godtagbara metoder för att identifiera individer då de fortfarande är i risk för att drabbas av en sjukdom. Slutligen måste preventionsåtgärderna vara evidensbaserade; det vill säga man ska kunna styrka att de har effekt mot sjukdomen.
Karies är fortfarande en allmänt förekommande sjukdom i den svenska befolkningen trots kraftig minskning av kariesprevalensen under de senaste 30 – 40 åren. Detta visas tydligt när emaljkaries tas med i sjukdomsbilden (28). Med hjälp av olika riskindikatorer är det möjligt att identifiera vilka individer som löper risk för att utveckla munsjukdomar (21, 29). Prediktionsmetoder för att kunna identifiera individer med kariesrisk medan deras tänder fortfarande är kariesfria är dock begränsade (30). Dessutom ger högriskstrategin en högst begränsad tandhälsoeffekt på populationsnivå. Hausen et al (31) rapporterade att en grupp 12 – 15-åringar i Finland (20 procent av populationen) stod för 80 procent av kariesskadorna. Under den närmaste 3-årsperioden uppstod dock ett större antal skador i lågriskgruppen (80 procent av populationen) jämfört med i högriskgruppen.
Populationsstrategin ger alla patienter rätt att dra nytta av evidensbaserade preventionsprogram. Konceptet »den preventiva paradoxen« innebär att när många individer var och en får en liten fördel kan den totala vinsten bli stor (32). I dag går populations- och riskstrategi hand i hand (33). Även om tandhälsan på populationsnivå inte påverkas tydligt med hjälp av insatser för högriskgruppen är en förbättrad munhälsa av stor vikt för den drabbade individen. Ju mer effektiv populationspreventionen är, desto mindre blir högriskgruppen; den grupp som behöver individuell tilläggsprevention.
Viktigt registrera emaljkaries
På grund av att officiell kariesstatistik inte redovisar emaljkaries och att röntgen inte är ett krav vid registrering (34) underskattas sjukdomsförekomsten i befolkningen avsevärt (35). Genom att använda emaljkaries vid rapportering av epidemiologiska data skulle forskare, politiker, vårdplanerare och vårdgivare få en mer heltäckande bild av kariessjukdomens utbredning. Emaljkaries är dock svårare att mäta med god reliabilitet (36), dessutom saknas möjlighet att skilja aktiva emaljkariesangrepp från inaktiva. Detta gör att förekomsten av emaljkaries är svår att hantera i epidemiologiska redovisningar.
För att bedöma individens kariessituation och framtida risk samt kunna välja behandlingsstrategier som gynnar prevention bättre än operativ behandling är registreringen av emaljkaries väsentlig (33, 37). Andra relevanta bakgrundsfaktorer (exempelvis socioekonomi, parodontalt häslotillstånd) är också av vikt för att mer ingående kunna bedöma och analysera tandhälsans utveckling och förklara regionala skillnader (4).
Gå utanför kliniken
Det hälsofrämjande arbetet innebär att tandvården måste söka sig utanför kliniken. När individen möter hälsobudskap kan man lämna patientrollen och bli sedd som människa. Alla parter kan lättare bortse från sjukdomshistorien och fokusera på livsstilsfaktorer som främjar hälsa. Tandvården måste använda resurser och fantasi för att kunna möta människor i situationer där de är mottagliga för hälsobudskapet. Särskilt viktigt är att hitta arenor där vi når människor med ogynnsamma socioekonomiska förhållanden. För att nå barn och ungdomar är skolan den naturliga arenan. Skolan skulle dock kunna användas oftare; exempelvis genom att låta tandhygienister ha fasta mottagningstider på skolan och genom att engagera hälsopedagoger i skolarbetet. Tandvården kan samarbeta med föreningslivet; till exempel idrottsrörelsen och invandrarföreningar. Kommersiella krafter har stor påverkan på barns och ungdomars livsstil. Tandvården kan lära av reklamen för att föra ut hälsobudskapet, men även samarbeta med företag som vill arbeta för hälsan. Tandvården kan också bli mer aktiv som opinionsbildare i press, radio och TV.
Att utnyttja skolan som hälsofrämjande arena anses både rationellt och ekonomiskt eftersom det är där barn och ungdomar befinner sig fem dagar i veckan. Skolan bör stå för hälsofrämjande, inklusive förutsättningar för god munhälsa. Att tandvårdspersonal finns på skolorna innebär sekundära hälsovinster, men det kan även spara tid och resurser; eleverna uteblir från skolarbetet betydligt kortare tid än om preventionsinsatsen görs kliniken, de slipper restid och eventuell väntetid och föräldrar slipper sätta av tid för att skjutsa. För högriskpatienter har studier visat låg följsamhet när det gäller egenvård hemma samt preventionsbehandling på tandklinik (38). Att arbeta med uppsökande prevention innebär att man kan få tid och plats på kliniken för patienter som är i behov av mer intensifierad individuell prevention och restauration.
WHO arbetar för en hälsofrämjande skola. Dessutom anser WHO att »Oral health is fundamental to general health and well being, significantly impacting on quality of life. It can affect general health conditions. Oral health means more than healthy teeth« (39). Att majoriteten av skolbarnen i de industrialiserade länderna fortfarande drabbas av munsjukdomar (främst karies, men även gingivit, erosioner och bettutvecklingsstörningar) är ett folkhälsoproblem (40). Varför är ohälsa i munnen en bit in på 2000-talet fortfarande ett problem bland barn och ungdom? Beror det på att det saknas en övergripande policy när det gäller karies och andra orsaksfaktorer, eller saknas det en allmän hälsofrämjande policy i samhället? Är befolkningen ovillig att anta en hälsofrämjande livsstil?
Den industrialiserade världens livsstil har ändrats drastiskt; obegränsad tillgång på mat och stillasittande fritidssysselsättningar inbjuder till frekvent ätande. I dag får svenska barn i genomsnitt 25 procent av sin energitillförsel från söta livsmedel som godis, läsk, glass och bakverk och de söta livsmedlen konsumeras i genomsnitt 2 – 3 gånger per dag (41). Med utgångspunkt från den nya konsumtionstrenden är preventionsprogram, populations- och individinriktade, fortfarande viktiga. Strategierna måste utformas så att människor stimuleras att ta eget ansvar för sin hälsa och bör så långt det är möjligt grundas på evidensbaserade metoder. Vi behöver anstränga oss för att få en samsyn på hälsobudskapet mellan vårdpersonal av alla kategorier, pedagoger och gärna olika kommersiella aktörer. Som tandvårdspersonalen måste vi dock möta människor med en positiv attityd och inte hävda att vi har hela svaret på vad som är bäst för individen. Det handlar om att vara nyfiken på människors värderingar, prioriteringar och uppfattningar om vad som ger dem livskvalitet.
English summary
Gabre P, Sköld UM, Olhede A-M.
Strategies for oral health promotion and oral disease prevention in three counties in Sweden
102 – 9.
During the 1960s and 1970s, when the prevalence of dental caries was high among Swedish children and adolescents, population-based strategies of prevention based on fluoride mouthrinsing in schools were common. Because caries prevalence decreased, in many Swedish counties the population strategies for preventing oral diseases were abandoned. Instead, an individual high-risk strategy was generally introduced which involved identification of individuals at risk of developing oral diseases and individual programmes of prevention. However, a large proportion of Swedish children still suffer from caries, especially when lesions in the enamel are included in the reports. The lifestyle of children and youth has changed, resulting in frequent consumption of sweet food and drinks in addition to lack of regular toothbrushing with fluoridated toothpaste. Therefore several counties in Sweden have returned to preventive strategies aimed at the whole population and now use a combination of population- and individual-risk strategies.
This article describes oral health strategies in three geographic areas of Sweden: the counties of Stockholm, Uppsala and Södra Bohuslän (part of the Västra Götland region). The school is an important arena for oral health promotion as are other meeting places, especially arenas where health promoters meet persons of low socio-economic status and those from other cultures. Factors of significance for successful oral health promotion are: evidence-based methods, taking individual responsibility for one"s own health and reaching a consensus on the contents of the health message.
Referenser
1. Nordenfeldt L. Om generell hälsa och sjukdom – ett teoretiskt perspektiv. Konsensuskonferens Oral Hälsa, Odontologiska Institutionen, Jönköping. Stockholm: Förlagshuset Gothia; ISBN 91 – 7205 – 387 – 9.
2. Tandvårdslagen SFS 1985: 125.
3. Antonovsky A. Hälsans mysterium. Natur och Kultur 1991. ISBN: 91 – 27 – 02193 – 9.
4. Socialstyrelsen. Tandhälsan hos barn och ungdomar 1985 – 2005. Socialstyrelsen; ; 2006.
5. Hugoson A, Koch G, Gothberg C, Helkimo AN, Lundin SA, Norderyd O, et al. Oral health of individuals aged 3 – 80 years in Jonkoping, Sweden during 30 years (1973 – 2003). II. Review of clinical and radiographic findings. Swed Dent J 2005; 29: 139 – 55.
6. Hugoson A, Koch G, Gothberg C, Lundin SA, Norderyd O, Sjodin B, et al. Oral health of individuals aged 3 – 80 years in Jonkoping, Sweden during 30 years (1973 – 2003). I. Review of findings on dental care habits and knowledge of oral health. Swed Dent J 2005; 29: 125 – 38.
7. Klock B, Emilson CG, Lind SO, Gustavsdotter M, Olhede-Westerlund AM. Prediction of caries activity in children with today’s low caries incidence. Community Dent Oral Epidemiol 1989; 17: 285 – 8.
8. Koivusilta L, Honkala S, Honkala E, Rimpelä A. Toothbrushing as part of the adolescent lifestyle predicts education level. J Dent Res 2003; 82: 361 – 6.
9. Bruno-Ambrosius K, Swanholm G, Twetman S. Eating habits, smoking and toothbrushing in relation to dental caries: a 3-year study in Swedish female teenagers. Int J Paediatr Dent. 2005; 15: 190 – 6.
10. Östberg AL, Jarkman K, Lindblad U, Halling A. Adolescents perception of oral health and influencing factors: a qualitative study. Acta Odontol Scand 2002; 60: 167 – 73.
11. Petersson LG, Reich E, Netuschil L, Brecx M. Mouthrinses and dental caries. Int Dent J 2002; 52: 337 – 45.
12. Sundberg H, Bjerner B, Sjögren K. Estimation of prophylactic measures in Swedish public dental health care. Results from a questionnaire. Eur J Oral Sci 1996; 104: 477 – 9.
13. Seppä L. The future of preventive programs in countries with different systems for dental care. Caries Res 2001; 35: 26 – 9.
14. Bratthall D, Hänsel-Petersson G, Sundberg H. Reasons for the caries decline: what do the experts believe? Eur J Oral Sci 1996; 104: 416 – 22.
15. Johansson AK. On dental erosion and associated factors. Thesis. Swed Dent J 2002; 156: 1 – 77.
16. Källestål C, Dahlgren L, Stenlund H. Oral health behaviour and self-esteem in Swedish children. Soc Sci Med 2000; 51: 1841 – 9.
17. Hedman E, Gabre P, Ringberg K. Knowledge of oral health, oral diseases and prevention among adolescents in Sweden. Swed Dent J 2006; 30: 147 – 54.
18. Moberg Sköld U, Petersson LG, Lith A, Birkhed D. Effect of school-based fluoride varnish programmes on approximal caries in adolescents from different caries risk areas. Caries Res 2005; 39: 273 – 9.
19. Marinho V. Substantial caries-inhibiting effect of fluoride varnish suggested. Evidence-Based Dentistry 2006; 7: 9 – 10.
20. Mejàre I, Stenlund H, Zelezny-Holmlund C. Caries incidence and lesion progression from adolescence to young adulthood: A prospective 15-year cohort study in Sweden. Caries Res 2004; 38: 130 – 41.
21. Hänsel Petersson G, Twetman S, Bratthall D. Evaluation of a computer program for caries risk assessment in schoolchildren. Caries Res 2002; 36: 327 – 40.
22. SBU. Att förebygga karies. Rapport nummer 161; 2002. ISBN 91 – 87890 – 81-X.
23. SBU. Kronisk parodontit – prevention, diagnostik och behandling. Rapport nummer 169; 2004. ISBN 91 – 87890 – 96 – 8.
24. SBU. Bettavvikelser och tandreglering i ett hälsoperspektiv. Rapport nummer 176; 2005. ISBN 91 – 85413 – 06 – 0.
25. Oscarson N, Lindholm L, Kallestal C. The value of caries preventive care among 19-years olds using the contingent valuation method within a cost-benefit approach. Community Dent Oral Epidemiol 2007; 35: 109 – 17.
26. Hausen H, Seppä L, Fejerskov O. Can caries be predicted? In: Thylstrup A, Fejerskov O, editors. Textbook of clinical cariology. 2nd ed. Copenhagen: Munksgaard; 1994. p. 393 – 411.
27. Hausen H. Caries prediction – state of the art. Community Dent Oral Epidemiol 1997; 25: 87 – 96.
28. Sheiham A, Fejerskov O. Caries control for populations. In: Fejerskov O, Kidd EAM, editors. Dental caries. The disease and its clinical management, 3rd ed. Copenhagen: Blackwell Munksgaard; 2003: 313 – 26.
29. Grindefjord M, Dahllof G, Nilsson B, Modeer T. Stepwise prediction of dental caries in children up to 3.5 years of age. Caries Res 1996; 30: 256 – 66.
30. Powell LV. Caries prediction: a review of the literature. Community Dent Oral Epidemiol 1998; 26: 361 – 71.
31. Hausen H, Kärkkäinen S, Seppä L. Application of the high-risk strategy to control dental caries. Community Dent Oral Epidemiol 2000; 28: 26 – 34.
32. Rose G. The strategy of preventive medicine. Oxford: Oxford University Press; 1992.
33. Fejerskov O. Strategies in the design of preventive programs. Adv Dent Res 1995; 9: 82 – 8.
34. WHO. Oral health surveys. Basic methods. 4th ed. Geneva: World Health Organization, 1997.
35. Moberg Sköld U. On caries prevalence and school-based fluoride programmes in Swedish adolescents. Thesis. Swe Dent J 2005b (suppl 178): 1 – 76.
36. Gabre P, Birring E, Gahnberg L. A 20-year study of dentists and dental hygienists assessment of dental caries lesions in bite-wing radiographs. Swed Dent J 2006; 30: 35 – 42.
37. Pitts NB. Safeguarding the quality of epidemiological caries data at a time of changing disease patterns and evolving dental services (editorial). Community Dent Health 1992; 10: 1 – 9.
38. Mejàre I, Källestål C, Stenlund H, Johansson H. Caries development from 11 to 22 years of age: A prospective radiographic study. Prevalence and distribution. Caries Res 1998; 32: 10 – 6.
39. Kwan S, Petersen PE. WHO. Oral health promotion: An essential element of a health-promoting school. Document eleven; 2003.
40. Petersen PE. The World Oral Health Report 2003: continuous improvement of oral health in the 21st century – the approach of the WHO Global Oral Health Programme. Community Dent Oral Epidemiol 2003; 31: 3 – 24.
41. Riksmaten – barn 2003. Livsmedels- och näringsintag bland barn I Sverige. Elanders Tofters AB, Östervåla. ISBN 91 77141776. Livsmedelsverket; 2006.
Adress: Pia Gabre, Tandhälsovården, Ulleråkersv 21, SE-750 17 Uppsala. E-post: pia.gabre@lul.se
Artikkelen har gjennomgått ekstern faglig vurdering.