Oral helse – et individuelt eller offentligt anliggende?
Forfattere
professor. Afdeling for Samfundsodontologi og Pædodonti, Odontologisk Institut, Aarhus Universitet, Århus, Danmark
Professor, Afdeling for Samfundsodontologi, Oulu Universitet, Oulu, Finland
Begrebet oral helse er først for nylig introduceret i den odontologiske litteratur, og denne artikel indledes derfor med en præsentation af begrebet. Dernæst gennemgås det såkaldte årsagsnet, og det illustreres, hvorledes denne model kan bidrage til en bredere forståelse af årsager til sygdomme – såvel de årsager, som ligger langt fra, hvor sygdommens kliniske udtryk observeres (og som ofte reguleres af det offentlige), og dem, der ligger tættere på, og hvor interventionen ofte er af klinisk art, og således mere individuelt orienteret. Fordelingen af sygdom i befolkningen beskrives med særlig vægt på den betydelige skævhed, der er observeret de seneste årtier. Men samtidig refereres den kritik, der fra forskellig side er rejst mod en for ensidig satsning på højrisikostrategier i det forebyggende arbejde.
Det konkluderes, at oral helse er såvel et individuelt som et offentligt, kollektivt anliggende.
Formålet med denne artikel er at belyse orale helbredsproblemer i et bredere perspektiv end det, vi almindeligvis anvender, når vi beskriver fx caries eller marginal parodontitis hos vore patienter eller i befolkningen. Vi vil forsøge at udvide perspektivet på to måder: Dels vil vi gøre rede for, at orale helbredsproblemer ikke kun omfatter caries, marginal parodontitis og andre orale sygdomstilstande, men at patienternes vurdering af deres egen orale helse (det, der på engelsk benævnes non-clinical outcomes) i dag anses for mindst lige så vigtig som fravær af tandsygdom. Derudover vil vi søge at illustrere, hvorledes årsager til orale helbredsproblemer skal søges ikke kun tæt på, hvor den aktuelle sygdomslæsion observeres, men også i fx individets baggrund og levevilkår. Med dette som udgangspunkt vil vi argumentere for, at orale helbredsproblemer ikke kun er et individuelt anliggende, men også et kollektivt, offentligt anliggende.

Det er i den sammenhæng vigtigt at erindre, at individets egenopfattelse af tandsættet, den sociale accept af tænder og tandforhold og betydningen af æstetiske forhold er stærkt afhængig af normer i det samfund, individet lever i.
Sundhed og oral helse
En forståelse af begrebet oral helse må tage sit udgangspunkt i definitionen af generel sundhed, som der findes flere af (1). WHO’s definition fra 1948 af sundhed som en tilstand af «complete physical, mental and social well-being and not merely the absence of disease and infirmity» (2) kendes sikkert af de fleste sundhedsarbejdere, men er efterhånden blevet erstattet af andre definitioner, der fx betoner individets evne til at leve «a social and productive life». Såvel WHO’s oprindelige definition af sundhed som de senere lægger klart vægt på andre aspekter af sundhed, end de rent somatiske. Det samme gør sig gældende i den beskrivelse af oral sundhed, som fremgår af «WHO 2003 report on oral health» (3), hvor der lægges vægt på det orofaciale kompleks’ betydning for mange af vore funktioner og for god oral helse som en determinant for god livskvalitet.
Oral helse bør, som det fremgår af Figur 1, forstås som et bredere begreb end det ofte anvendte begreb tandsundhed. Tandsundhed forstås ofte som fravær af sygdomstilstande i tænder eller mundhule – tilmed ofte som fravær af behandlingskrævende sygdomstilstande i tænder og mundhule – og inkluderer derfor ikke automatisk patienternes egen vurdering af deres orale tilstand og den effekt, denne har på deres orale helse. I de senere år er der udviklet en række instrumenter til at måle fx «oral health related quality of life» hos både børn og voksne. Disse instrumenter er primært udviklet til forskningsformål, men har også vist sig anvendelige i det kliniske arbejde med fx patienter med sjældne sygdomme, der manifesterer sig i mundhule og tænder (4). Det er i den sammenhæng vigtigt at erindre, at individets egenopfattelse af tandsættet, den sociale accept af tænder og tandforhold og betydningen af æstetiske forhold er stærkt afhængig af normer i det samfund, individet lever i.
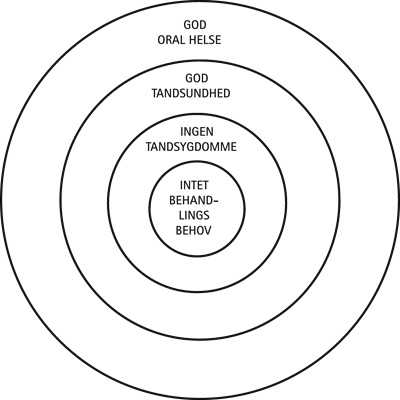
Figur 1. Oral helse, tandsundhed og behandlingsbehov.
Årsager og oral helse
En forståelse af årsagsforhold er nødvendig for at overskue, hvilke interventionsmuligheder der kunne tages i anvendelse over for et givet helbredsproblem, og dermed belyse, om problemet kan angribes individuelt eller kollektivt. I epidemiologien defineres en årsag som en faktor, der påvirker risikoen for sygdom (5), og man anvender ofte det såkaldte årsagsnet for at forstå sygdom (6). Ifølge denne forståelse kan årsager udspille sig på mange niveauer. Denne forståelsesmodel er for nylig anvendt til at strukturere vor viden om årsagerne til caries (7), og vi har i Figur 2 søgt at illustrere, hvorledes et alvorligt oralt helseproblem som rapid caries hos småbørn («early childhood caries») kan forstås som resultatet af faktorer på mange niveauer (8):
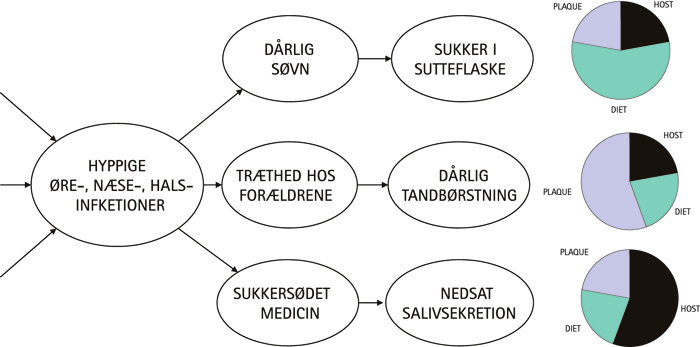
Figur 2. Årsagsnettet anvendt til at illustrere, hvorledes et generelt helbredsproblem som hyppige øre-næse-hals-infektioner kan forstås som en årsag til opståen af rapid caries hos småbørn: hyppige øre-næse-hals-infektioner, som i sig selv har en række samfundsbestemte årsager i familien og dens levevilkår (angivet ved pilene helt til venstre i figuren), medfører ændret samspil i familien omkring forebyggende tandpleje, som dernæst påvirker de biologiske årsagsfaktorer, der indgår i et komplekst samspil på tandoverfladen.
På tandens overflade findes et komplekst biologisk samspil mellem angrebsfaktorer og resistensfaktorer, der resulterer i syreproduktion og pH-fald i plakken, som kan lede til en carieslæsion.
På det familiemæssige plan finder der et samspil sted mellem forældre og børn, som betinger, hvorledes fx kostvaner og tandbørstevaner udvikler sig (9). Dette samspil påvirkes af en række forskellige faktorer, bl.a. barnets generelle helbred og trivsel, i denne illustration hyppige øre-næse-hals-infektioner.
På det samfundsmæssige plan påvirker en lang række faktorer familiens og barnets levevilkår og har dermed betydning for individets helbred (10). Disse faktorer er ikke inddraget i Figur 2.
«Up-stream»- og «down-stream»-årsaksfaktorer
Denne måde at forstå helbredsproblemernes årsagsforhold på har givet anledning til at betegne årsagsfaktorer som henholdsvis «upstream»- eller «downstream»-årsagsfaktorer, afhængigt af hvor langt i årsagsnettet de er placeret fra det sted, hvor sygdomsudfaldet observeres. Udtrykkene er hentet fra en metafor, hvor forurening af en flod («upstream») pga. et udslip af giftige kemikalier resulterer i et helbredsproblem længere nede ad floden («downstream»), hvor man derfor prøver at rense den forurenede flod, medens det måske var mere rationelt at stoppe udslippet af kemikalier længere oppe ad floden. Overføres begreberne til årsagsnettet for rapid caries i det primære tandsæt, som illustreret i Figur 2, er «upstream»-faktorer fx småbørnsfamiliers levevilkår (barselsregler, pasningsmuligheder etc.), som har indflydelse på småbørns generelle helbred, medens «downstream»-faktorer fx er tandbørstevaner og valg af sukkerfri medicin.
Med risiko for en oversimplificering kan man sige, at «upstream»-faktorer ofte reguleres af samfundet gennem love, regler og sundhedsordninger, medens «downstream»-faktorer først og fremmest er underlagt individets kontrol. Det er vigtigt at erindre sig, at uanset på hvilket niveau en faktor er placeret i årsagsnettet, så er den en årsag, altså en faktor, der kan påvirke risikoen for sygdom. Som klinikere har vi en tendens til at koncentrere os om de årsager, der findes tæt på det sted, hvor vi observerer resultatet af sygdomsprocessen, fx en carieslæsion, for dernæst at intervenere over for disse årsagsfaktorer ved fx at fluorbehandle og ordinere intensiveret tandbørstning med fluorholdig tandpasta. Dette er for så vidt hensigtsmæssigt nok, men det bør ikke fjerne vor opmærksomhed fra det, vi har kaldt «upstream»-faktorer. Inden for vort eget område kunne et eksempel på at eliminere sådanne «upstream»-faktorer være at arbejde for at få fjernet sodavandsmaskinerne fra kantinerne mhp. at forebygge caries og erosioner – altså et praktisk eksempel på, hvorledes man kan fremme de sunde valg for befolkningen (11). Efter vor opfattelse er en sådan indsats også et professionelt ansvar, vi har.
Fordelingen af orale helbredsproblemer i de nordiske befolkninger
Epidemiologiske data giver os mulighed for at forstå sygdomsmønstret på befolkningsniveau, herunder få indsigt i, hvorledes de orale helbredsdata fordeler sig i en befolkning. De nordiske lande adskiller sig her fra en række andre lande ved at have relativt omfattende og systematiske epidemiologiske informationer om orale helbredsfænomener til rådighed, først og fremmest for børn og unge, men for voksenbefolkningen foreligger der efterhånden også en del data af survey-typen.
Et fælles træk ved disse data er, at de viser en tydelig ændring af fordelingen af sygdom. Figur 3 er baseret på den danske Sundhedsstyrelses odontologiske register og viser et typisk billede af ændringen i sygdomsforekomsten i en befolkningsgruppe: Over en næsten 20-årig periode er sygdomsforekomsten faldet markant, og fordelingen har forskudt sig til venstre, således at andelen af børn med DMFS = 0 er steget fra 12 % i 1988 til 45 % i 2006. Det er imidlertid vigtigt at lægge mærke til, at andelen af børn med høje DMFS-værdier også er faldet. I sin bog om forebyggende strategier understreger Rose (12), at den såkaldte populations-strategi vil resultere i, at den samlede fordeling forskydes mod venstre. Det er netop det, der er sket, og de observerede ændringer kunne derfor meget vel forklares ved, at risikofaktorerne er reduceret for hele befolkningen. Hvis dette er korrekt, stemmer det ikke med den af standen ofte fremførte påstand, at man har satset på en individuel forebyggende indsats. Den samme ændring er set blandt voksne i Finland, hvor forekomsten af tandløshed og forekomsten af caries er faldet i alle alders- og uddannelsesgrupper (13).
Alligevel ville de fleste af os sikkert fortolke en ændring i sygdomsforekomsten som den, der er illustreret i Figur 3 som en ændring i fordelingen af risikofaktorer, således at nogle individer har en betydeligt højere risiko end andre. Denne konklusion er imidlertid ikke holdbar, da venstreforskydningen udelukkende kan være resultatet af den underliggende statistiske fordeling, sygdommen fordeler sig efter. På trods heraf har sådanne ændringer i fordelingen givet anledning til, at man har lanceret forslag om en højrisikostrategi, hvor særligt intensive forebyggende tiltag sættes ind over for individer med en høj risiko for at udvikle sygdom. En sådan strategi hviler på flere forudsætninger. Dels forudsætter den, at sygdomsforekomsten er tilstrækkeligt skævt fordelt, hvilket næppe er tilfældet (14). Derudover hviler den på en antagelse af, at man kan identificere individer med høj risiko ved screening, hvilket ikke synes at være muligt (15), samt at en særlig intensiv forebyggelsesindsats skulle have en effekt på individer, der screener positivt, hvilket heller ikke synes at kunne påvises (16).
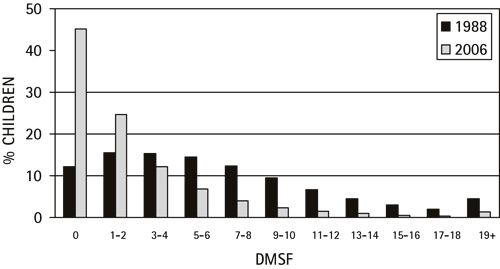
Figur 3. Ændringer i fordelingen af 15 år gamle danske børn efter DMFS fra 1988 til 2006 (Kilde: Sundhedsstyrelsen, København, 2007).
Vort syn på forebyggelse af caries i dag kan opsummeres i følgende punkter
De ændringer, vi har set i de seneste tiår, skyldes formodentlig en – utilsigtet – populationsstrategi. Denne bør vedligeholdes og videreudvikles, og der bør lægges vægt på sundhedsfremme (11). Det er i hovedsagen et offentligt eller kollektivt anliggende.
Højrisikostrategien bør sættes ind over for sygdomsudviklingen hos de individer, hvor der klinisk diagnosticeres initiale carieslæsioner. Målet er her at forebygge, at initiale carieslæsioner progredierer til kavitetsdannelse. Det er i hovedsagen en klinisk intervention, der kan beskrives som sekundær profylakse, hvor progression af allerede tilstedeværendesygdomslæsioner søges modvirket. Det er i hovedsagen et individuelt anliggende mellem patient og behandler.
Afslutning
Titlen på denne artikel er formuleret som et spørgsmål, og vi håber, det af teksten har fremgået, at vort svar ikke er et enten-eller, men et både-og: Løsning af orale helbredsproblemer kræver såvel en individuel indsats som en indsats fra det kollektive, fra samfundet.
English summary
Pulsen S, Hausen H.
Oral health problems and diseases: an individual or a public concern?
4 – 7.
As in some of the Nordic countries the concept of oral health has only recently been introduced in the dental journals, the conceptual difference between oral and dental health is discussed with special reference to what has been called non-clinical outcomes, such as oral health related quality of life. We note that causes of dental diseases can be close to the clinical outcome («downstream») or further away («upstream»). It is emphasized that we need interventions addressing both types of causes. The marked change towards polarization of disease is illustrated using data for dental caries, but at the same time we challenge the utility of the high-risk approach as the only strategy for controlling dental caries.
We conclude that oral health is both an individual and a public concern.
Litteratur
1. Kamper-Jørgensen F, Almind G. Det forebyggende sundhedsarbejde. Forebyggelsesbegreber og forebyggelsesprogrammer. I: Kamper-Jørgensen F, Almind G, redaktører. Forebyggende sundhedsarbejde. København: Munksgaard Danmark; 2005. p. 17 – 51.
2. WHO. Constitution. No journal 1948 (34) – Available from: URL: http://www.who.int/
3. Petersen PE. The World Oral Health report 2003: Continuous improvement of oral health in the 21st century – the approach of the WHO Global Oral Health Programme. Community Dent Oral Epidemiol 2003; 31 (Suppl. 1): 3 – 24.
4. Gjørup H, Svensson P. OHIP-(D), en dansk version af Oral Health Impact Profile. Tandlægebladet 2006; 110: 304 – 11.
5. Scheutz F, Poulsen S. Determining causation in epidemiology. Community Dent Oral Epidemiol 1999; 27: 161 – 70.
6. MacMahon B, Trichopoulos D. Epidemiology. Principles and Methods. 2 ed. Boston: Little, Brown and Company; 1996. p. 26.
7. Holst D, Schuller AA, Aleksejuniene J, Eriksen HM. Caries in populations – a theoretical, causal approach. Eur J Oral Sci 2001; 109: 143 – 8.
8. Fletcher RH, Fletcher SW, Wagner EH. Clinical Epidemiology: the essentials. 2 ed. Baltimore: Williams and Wilkins; 1996. p. 23.
9. Wendt L-K, Jonsell R. Illness and use of medicines in relation to caries development and to immigrant status in infants and toddlers living in Sweden. Swed Dent J 1996; 20: 151 – 9.
10. WHO. Social determinants of health: The solid facts. 2003.
11. WHO. The Ottawa Charter for Health Promotion. 1986.
12. Rose G. The strategy of preventive medicine. Oxford: Oxford University Press; 1995.
13. Suominen-Taipale L, Nordblad A, Vehkalahti M, Aromaa M. Suomalaisten aikuisten suunterveys. Terveys 2000 -tutkimus. Kansanterveyslaitoksen julkaisuja/Publications of the National Public Health Institute B16/2004.
14. Batchelor PA, Sheiham A. The distribution of burden of dental caries in schoolchildren: a critique of the high risk caries prevention strategy for populations. BMC Oral Health 2006; 6(3): doi: 10.1186/1472 – 6831 – 6 – 3.
15. Hausen H. Caries prediction. I: Fejerskov O, Kidd E, editors. Dental caries. The disease and its clinical management. 1 ed. Oxford: Blackwell Munksgaard; 2003. p. 327 – 41.
16. Hausen H, Kärkkäinen S, Seppä L. Application of the high-risk strategy to control dental caries. Community Dent Oral Epidemiol 2000; 28: 26 – 34.
Adresse: Sven Poulsen, Afdeling for Samfundsodontologi og Pædodonti, Odontologisk Institut, Sundhedsvidenskabeligt Fakultet, Aarhus Universitet, Vennelyst Boulevard 9, 8000 Århus C, Danmark. E-post: spoulsen@odont.au.dk
Artikkelen har gjennomgått ekstern faglig vurdering.