Tannbehandling av pasienter som medisineres med bisfosfonater
Bisfosfonatassosiert nekrose i kjevebenet ble først beskrevet i 2003, og er en hyppig bivirkning ved intravenøs bruk i kreftbehandling. Ved bruk av bisfosfonater mot osteoporose er denne bivirkningen sjeldnere og den oppstår senere. Tilstanden kan være svært terapiresistent og plagsom. Hovedsiktemålet for denne artikkelen er å gi informasjon om bruk av bisfosfonater mot osteoporose og forebyggende tiltak som reduserer risikoen for å få kjeveosteonekrose.
I Norge får hvert år 100 – 200 pasienter bisfosfonatbehandling ved maligne tilstander, mens ca. 56 000 pasienter får bisfosfonater mot osteoporose. Førstnevnte gruppe, med stor risiko for kjevebensnekrose, bør tas hånd om av tannleger med spesielt god kompetanse. Nå anbefales også forebyggende tiltak for pasienter som får bisfosfonater mot osteoporose. For denne store pasientgruppen kommer ikke bare spesialister, men også alle tannleger i førstelinjetjenesten med behandlingsansvar for disse pasientene, inn i bildet.
Symptomer som kan opptre før det oppstår klinisk påvisbar bisfosfonatassosiert kjeveosteonekrose, inkluderer smerte, løse tenner, bløtvevshevelse, erytem, ulcerasjon og parestesier. Det nekrotiske benet, som ikke har blodtilførsel, blir etter hvert blottlagt til munnhulen. Det viktigste forebyggende tiltak mot kjeveosteonekrose er sanering av alle dentoalveolære infeksjonsfoci, helst før behandlingen med bisfosfonat starter. Deretter oppfølging med optimal munnhygiene og jevnlige kontroller hos tannlegen. Tannekstraksjoner eller andre vevsbeskadigende inngrep bør om mulig unngås. Bisfosfonatrelatert kjevebensnekrose gir en påminnelse om at medikamentanamnese er en del av tannlegepraksis lege artis.
Det er viktig at tannleger kan gi en balansert, kvalifisert, og ikke unødig skremmende informasjon om en bivirkning som denne. Halvparten av norske kvinner får i sitt livsløp osteoporoserelaterte brudd (håndledd, ryggvirvler og hofte). Stadig flere risikerer å få slike brudd fordi befolkningen eldes. Både ved bruk av bisfosfonater i kreftbehandling og mot osteoporose anses fordelene som så store, at de vanligvis klart oppveier risikoen for kjeveosteonekrose eller andre bivirkninger.
Osteonekrose i kjeven ved bruk av bisfosfonat ble først beskrevet av kjevekirurgen Marx i 2003 (1), nesten 30 år etter at medikamentgruppen ble tatt i klinisk bruk (2). Klinisk karakteriseres tilstanden av områder med eksponert avaskulært ben i under- eller overkjeven. De fleste rapportene gjelder kreftpasienter behandlet med høye intravenøse doser av bisfosfonater som zoledronsyre (Figur 1)(3), men tilstanden forekommer også ved bruk av bisfosfonatpreparater som alendronsyre mot osteoporose (Figur 2). Bisfosfonatassosiert kjevebensnekrose er tidligere beskrevet i NTFs Tidende (3 – 6).
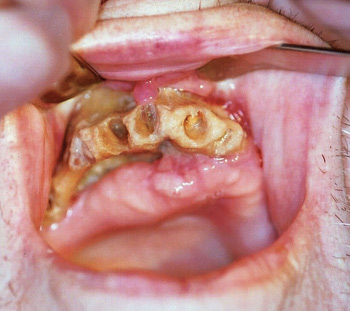
Figur 1. Osteonekrose i overkjeven hos en 86 år gammel kvinne som var behandlet med zoledronsyre (Zometa®) i forbindelse med myelomatose. Hun hadde fått ekstrahert tann 12, 11, 21 og 22, men tilhelningen uteble. Hun døde av grunnsykdommen. (Bilde fra referanse 3).
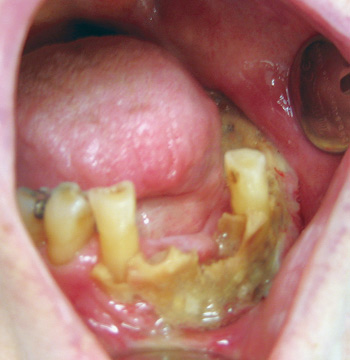
Figur 2. Osteonekrose i underkjeven hos en 94 år gammel kvinne som i over 20 år var behandlet med alendronsyre (Fosamax®) mot postmenopausal osteoporose. Tilstanden debuterte etter tannekstraksjon og førte blant annet til en patologisk fraktur av underkjeven. Man har vurdert det dithen at pasienten ikke vil være tjent med mandibelreseksjon og påfølgende rekonstruksjon. Hun går derfor omkring med sin osteonekrose uten noen form for behandling.
For å redusere risikoen for denne potensielt alvorlige komplikasjonen er norske leger nylig oppfordret til å samarbeide med tannlegene (7). Forebyggende tannbehandling kan redusere risikoen for bisfosfonatassosiert kjeveosteonekrose. Hovedsiktemålet for denne artikkelen er å gi informasjon om kjeveosteonekrose og forebyggende tiltak til tannleger med ansvar for tannbehandling av pasienter som får bisfosfonater mot osteoporose.
Bisfosfonatbruk og kjeveosteonekrose
Bisfosfonater virker primært ved å hemme osteoklastmediert benresorpsjon, men har også antitumorøse og antiangiogene egenskaper. Det ene hovedbruksområdet er maligne tilstander som skjelettmetastaser og hyperkalsemi ved bl. a. brystkreft, lungekreft, prostatakreft og multippelt myelom. Det andre hovedbruksområdet er ikke-maligne tilstander som osteoporose og Pagets sykdom (8 – 11).
På verdensbasis hadde i 2006 mer enn 2,8 millioner kreftpasienter blitt behandlet med bisfosfonat, mens et enda mye større antall pasienter hadde fått bisfosfonat mot osteoporose (12). Data fra Nasjonalt reseptbasert legemiddelregister (13) viser at i perioden 2004 – 2006 fikk årlig mellom 100 og 200 pasienter bisfosfonatbehandling for maligne tilstander. Antallet pasienter som fikk bisfosfonater mot osteoporose var omtrent 49 500 i 2004, 54 000 i 2005 og 56 000 i 2006.
Sikre tall for forekomsten av bisfosfonatrelatert kjeveosteonekrose foreligger ikke. I en oversikt angis at ved kreftbehandling får 6 – 10 % av pasientene denne bivirkningen (8). Marx har nylig angitt 5 – 15 % (14). Forekomsten er antagelig betydelig lavere ved osteoporosebehandling. I Norge er det kommet 27 meldinger om bisfosfonatrelatert kjeveosteonekrose, to i 2004, fem i 2005 og 20 i 2006 (Harald Lislevand, Statens legemiddelverk, personlig meddelelse).
Bisfosfonatrelatert nekrose i kjevebenet
Virkningsmekanisme
Bisfosfonater er syntetiske analoger av inorganisk pyrofosfat som har høy affinitet for kalsium (Figur 3). Av en intravenøst tilført eller absorbert dose (når tatt per os) vil 30 – 70 % bindes til hydroksylapatitt og konsentreres i benvev. I benvevet skjer det kontinuerlig remodellering (turnover) ved at osteoblastene bygger opp benvev mens osteoklastene bryter det ned. Ved dette samspillet fjernes og erstattes gammelt og/eller skadet ben med nytt elastisk benvev. Under remodelleringen opptar osteoklastene bundet bisfosfonat, som kan hemme osteoklastfunksjonen og indusere apototisk celledød (2). Når osteoklastene dør fjernes ikke skadet ben og det kan oppstå osteonekrose, som etter hvert blir blottlagt.
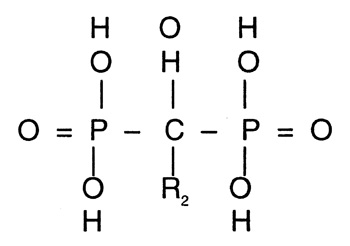
Figur 3. Bisfosfonatenes kjemiske grunnstruktur og noen strukturelle egenskaper, dels basert på (14).
Betegnelsen bisfosfonat kommer av grunnstrukturen, to PO3 (fosfat) grupper som er kovalent bundet til et sentralt karbonatom.
Bisfosfonatene har strukturell likhet (P – C – P) med pyrofosfat (P – O – P), som normalt er til stede i serum og kelerer divalente ioner som Ca++.
De får derved sterk affinitet til benvev, og særlig til benoverflater under omdannelse.
Mens pyrofosfat lett nedbrytes ved hydrolyse, fører substitusjon av oksygenatomet med karbon til at de ikke hydrolysers og akkumuleres i benvev.
Bisfosfonater med nitrogengrupper i sidekjeden R2 er mest potente. Kjeveosteonekrose er bare rapportert med slike. Alle bisfosfonater på markedet i Norge har N-grupper i sidekjeden (Tabell 1), unntatt etidronsyre.
Definisjon
Følgende tre kriterier skiller bisfosfonatrelatert kjeveosteonekrose fra andre tilstander med retardert tilhelning (14, 15): 1. Pågående eller tidligere behandling med bisfosfonat. 2. Blottlagt nekrotisk ben i kjeveområdet som har persistert i mer enn åtte uker. 3. Ingen forutgående bestrålingsterapi av kjevene.
Symptomer, diagnostikk og behandling
Kjeveosteonekrose kan forbli asymptomatisk i uker, måneder eller år. Av pasienter som kom med blottlagt ben var 31 % asymptomatiske, mens 69 % hadde smerte. I den samme studien var nekrosen lokalisert i underkjeven hos 68 %, i overkjeven hos 28 % og i begge kjever hos 4 % (14). Lesjonene blir vanligvis symptomatiske når det omgivende vev blir inflammert eller infisert.
Symptomer som kan opptre før det oppstår klinisk påvisbar osteonekrose inkluderer smerte, løse tenner, bløtvevshevelse, erytem, ulcerasjon og parestesier (12). Mer enn halvparten (60 %) av tilfellene oppstår etter oralkirurgiske inngrep, som tannekstraksjoner. De resterende 40 % er sannsynligvis relatert til infeksjoner, protesegnagsår eller andre fysiske traumer (8, 16). Det kliniske bildet representerer et spektrum av symptomer og alvorlighetsgrader, varierende fra lite plagsomt til alvorlige lesjoner. I tidlige stadier er de røntgenologiske forandringene ofte subtile og vanskelige å oppdage (10).
Tilstanden kan være svært terapiresistent (10, 18). Behandlingen inkluderer hovedsakelig smerte- og infeksjonskontroll (systemiske antibiotika og munnskyllinger med klorheksidin), samt forsiktig kirurgisk revisjon av nekrotisk ben.
Hvorfor nettopp kjevene?
Et nærliggende spørsmål er hvorfor bisfosfonatrelatert bennekrose stort sett bare rammer kjevene og ikke f. eks. hofte eller håndledd. Som nevnt antas at for sterk hemning av osteoklastenes funksjon i remodelleringen av benvevet er den primære patogenetiske virkningsmekanismen. Det er funnet at remodelleringen i kjevebenet skjer 10 ganger raskere enn i noe annet ben i det voksne skjelett. Kjevebenet utsettes derfor for 10 ganger kraftigere toksisk bisfosfonateffekt (14).
En del av forklaringen kan også være at det bare er slimhinne og periost som skiller kjevebenet fra den traumeintense og mikrobefylte munnhulen. Fra patologiske områder med periodontitt og andre orale infeksjoner er det kort avstand til de underliggende benstrukturer. Ved traumer og infeksjon kan det oppstå et misforhold mellom evne og behov for benreparasjon, som resulterer i lokalisert nekrose i kjeven (8).
Gammel epidemi i ny versjon?
Både klinisk og histopatologisk ligner bisfosfonatrelatert kjevebensnekrose meget på en tidligere «epidemi» av kjevebensnekrose. Den oppsto i det 19. århundre hos noen av de arbeiderne som ble eksponert for hvitt fosfor, for eksempel i fyrstikkindustrien. Mens tilstanden den gang ble betegnet som «phossy jaw», er den nye «epidemien» beskrevet som det 21. århundrets «bis phossy jaw» (19).
Predisponerende faktorer
Studier av pasienter med kjeveosteonekrose indikerer både systemiske og lokale predisponerende eller medvirkende faktorer. Viktig er type og total dose av bisfosfonat, traumeanamnese og infeksjon (8, 9, 12, 14, 18). Risikoen er også relatert til høy alder (> 65 år) og koadministrasjon av medikamenter, f. eks. langtidsbruk av perorale glukokortikoider eller østrogen. Ved bisfosfonatbehandling av benmetastaser øker risikoen for kjeveosteonekrose ved strålingsterapi, bruk av cytostatika og på grunn av selve kreftsykdommen. Slik sykelighet og behandling fører til raskere utvikling av og mer alvorlig kjeveosteonekrose, men den primære årsak er bisfosfonatet (14).
Et bemerkelsesverdig og uvanlig forhold ved bisfosfonatrelatert kjeveostonekrose er at dental komorbiditet spiller en viktigere rolle enn medisinsk komorbiditet (14). Den hyppigste og mest konsistente risikofaktor er forholdsvis nylig utførte dentoalveolære inngrep som tannekstraksjoner for behandling av odontogene infeksjoner (8, 12, 14, 15, 20). Forebyggende eliminasjon av odontogene infeksjoner er det viktigste forebyggende tiltak mot kjeveosteonekrose.
Hvor stor er risikoen ved osteoporosebehandling?
Både i Norge og på verdensbasis er alendronsyre det mest brukte bisfosfonat mot osteoporose. På grunnlag av produsentopplysninger er risikoen for kjeveosteonekrose på denne indikasjonen beregnet til 0,7 tilfeller per 100 000 behandlingsår med alendronsyre (21). Risikoen er imidlertid større. Alendronsyre har en halveringstid på mer enn ti år og brukes av mange relativt unge kvinner til forebygging og behandling av osteoporose. Ved langvarig bruk kommer stadig flere i faresonen på grunn av tidsavhengig og doseavhengig kumulativ risikoøkning (8).
Av de 20 norske bivirkningsmeldingene i 2006 om bisfosfonatrelatert kjeveosteonekrose, gjelder to bruk av alendronsyre mot osteoporose, den ene en 78-årig kvinne som hadde brukt medikamentet i ni år, den andre en 56-årig kvinne som hadde brukt det i tre år (Harald Lislevand, personlig meddelelse). Under arbeidet med denne artikkelen fikk vi kjennskap til ytterligere ett tilfelle av slik nekrose knyttet til bruk av alendronsyre mot osteoporose (Figur 2).
Kjevekirurgen Salvatore Ruggiero uttaler i et intervju med Den amerikanske legeforenings tidsskrift at han ikke vil være engstelig for å utføre tannekstraksjon på en pasient som har brukt perorale bisfosfonater i to år, men det ville bekymre ham om han skulle utføre en slik prosedyre på pasienter med 5 –10 års behandlingstid (22). Sammen med medarbeidere hadde han behandlet 159 pasienter med bisfosfonatrelatert kjeveosteonekrose, hvorav 25 tok perorale preparater. Kjeveosteonekrose som oppstår ved bruk av bisfosfonater mot osteoporose er generelt mindre alvorlig og responderer bedre på behandling enn når bisfosfonater brukes mot maligne tilstander (12, 14, 15).
Generelt angis tre vesentlige forskjeller mellom kjeveosteonekrose forårsaket av bisfosfonater mot osteoporose sammenlignet med intravenøs bruk mot metastaser (14, 15): 1. Det tar lenger tid før det blottlagte benet viser seg. 2. Det er mindre blottlagt område og mindre alvorlige symptomer. 3. Seponering kan føre til gradvis bedring i løpet av 6 – 12 måneder.
Alle bisfosfonater som gis per os absorberes dårlig. Biotilgjengeligheten er bemerkelsesverdig lav. Den varierer fra mindre enn én prosent for alenodronsyre og risedronsyre til seks prosent for etidronsyre. Det skjer derfor en svært gradvis akkumulering i benvevet ved peroral tilførsel. I en viss tid er forstadieceller til osteoklastene i stand til å erstatte og holde tritt med tapet av modne osteoklaster (14).
Fra ca. 3-års peroral behandling øker risikoen for kjeveosteonekrose kumulativt. Et eksempel på dette gir en studie foretatt av Marx og hans forskningsgruppe (14). De utførte elektiv oralkirurgi på 184 pasienter som ble behandlet peroralt med bisfosfonat. I alt fikk 32 av disse pasientene kjeveosteonekrose. Ingen med under 3-års behandling fikk nekrose, men 2 av dem med 3 – 4 års behandling, 9 av dem med 4 – 5 års behandling og 21 av dem med over 5-års behandling.
Bisfosfonatbehandling av malign sykdom – forebyggende tiltak
I tidsskriftet Cancer påpekes at betydningen av forebyggende tiltak i munnen ikke kan overbetones (2). Før igangsetting av behandling med bisfosfonater bør, om mulig, alle potensielle dentale infeksjonsfoci saneres. Tenner som ikke kan restaureres eller har dårlig prognose bør ekstraheres. Deretter er det ønskelig at bisfosfonatbehandlingen utsettes minst 4 – 6 uker for å sikre tilhelningen av ben (12). Dette gjelder forholdsvis få pasienter med stor risiko for å kunne få kjeveosteonekrose. Før behandling med bisfosfonat startes, bør disse pasientene utredes og behandles av kvalifisert odontologisk personell, for eksempel i en sykehusavdeling med et slikt tilbud. Flere oversiktsartikler gir retningslinjer for forebygging, diagnose og behandling (2, 12, 15, 17). Forebyggende strategi inkluderer fjernelse av dentale infeksjonsfoci, samt etablering og opprettholdelse av optimale munnforhold som jevnlig kontrolleres. Utgiftene for dette dekkes nå av NAV trygd.
Osteoporose – generelt
Osteoporose er en sykdom som huler ut skjelettet og disponerer for smertefulle sammenfallsbrudd i ryggen, samt hånd- og lårbensbrudd. Norge ligger på verdenstoppen i forekomst av slike brudd. En av to kvinner og en av fire menn over 50 år vil få et osteoporotisk brudd senere i livet (23). Selv om mye fortsatt er uklart når det gjelder årsaksfaktorene til osteoporose, vet man en god del om hvordan tilstanden kan forebygges. Røyking og mangel på mosjon øker risikoen, det gjør også for høyt stoffskifte og visse mave- og tarmsykdommer, samt medisiner som glukokortikoider. I de siste årene har det kommet en rekke nye legemidler mot osteoporose. I store prospektive, randomiserte studier er bisfosfonatene vist å redusere risikoen for ryggvirvelfrakturer og lårhalsbrudd. De anbefales som førstevalg i behandlingen av etablert osteoporose (23).
Sosial- og helsedepartementet har utarbeidet nasjonale faglige retningslinjer for forebygging og behandling av osteoporose og osteoporotiske brudd (24). De er først og fremst rettet mot leger i allmennpraksis, men også mot spesialister og andre grupper i helsetjenestene. Hovedkapitlene omfatter osteoporose, risikofaktorer for brudd, diagnostikk, ikke-medikamentelle tiltak og helsefremmende kommunikasjon, medikamentell behandling, bruddbehandling og rehabilitering. Det er en omfattende publikasjon som anbefales for tannleger med interesse for dette store helseproblemet.
Bisfosfonatbehandling
Fire av bisfosfonatene som markedsføres i Norge brukes mot osteoporose (Tabell 1).
Generisk navn (Salgsnavn) |
Hovedindikasjon |
Relativ potens |
|---|---|---|
Etidronsyre (Didronate + Calsium) |
Osteoporose |
1 |
Aledronsyre (Alenodrat, Alenodrat Arrow, Fosamax) |
Osteoporose |
1 000 |
Risedronsyre (Optinate, Optinate Septimum) |
Osteoporose |
1 000 |
Ibadronsyre (Bonviva) |
Osteoporose |
1 000 |
Ibadronsyre (Bondronate) |
Benmetastaser |
1 000 |
Pamidronsyre (Pamidronatdinatrium) |
Benmetastaser |
1 000 – 5 000 |
Zoledronsyre ( Zometa) |
Benmetastaser |
10 000+ |
Zoledronsyre (Aclasta) |
Pagets sykdom |
10 000+ |
Alendronsyre selges som tabletter à 10 mg for daglig og 70 mg for ukentlig inntak. Risedronsyre selges som tabletter à 5 og 35 mg for tilsvarende bruk. Ibandronsyre selges som tabletter for månedlig inntak og som injeksjonspreparat for injeksjon hver tredje måned. Tabletter av kombinasjonspreparatet av didronsyre og kalsium (Didronate® + kalsium) inntas i sykluser på 90 dager. Alendronat®, som er billigst, skal være førstevalg ved behandling av osteoporose. Fra 1. mai 2006 gis det bare refusjon for dette preparatet og for Didronate® + kalsium.
Bisfosfonatbehandling mot osteoporose – forebyggende tiltak
I Ramme 1 gjengis anbefalinger fra skjelettspesialister om tannbehandling. Selv om risikoen for å få kjeveosteonekrose antas å være meget lav, anbefales helsepersonell og pasienter å overholde disse anbefalingene. I følge artikkelen innkalles en internasjonal multidisiplinær arbeidsgruppe for å utrede dette “emerging and urgent clinical problem». Inntil denne rapporten foreligger, henvises det til nettstedet som Den amerikanske tannlegeforeningen opprettet i 2006 (25). Her vil også norske tannleger finne oppdatert informasjon og veiledning om kjeveosteonekrose, forebyggende tiltak og detaljerte prosedyrer for tannbehandling av pasienter som behandles med bisfosfonater mot osteoporose. Vi anbefaler også en nylig utkommet bok som er forfattet av kjevekirurgen Marx (14). Den er en meget informativ, lettfattelig og rikt illustrert.
Ramme 1
I en lederartikkel i Journal of Bone and Mineral Research gis følgende punktvise anbefalinger for å forebygge kjeveosteonekrose ved bisfosfonatbehandling av osteoporose eller Pagets sykdom (11)*:
Pasienter som skal behandles med perorale bisfosfonater bør om mulig undersøkes av tannlege, helst før eller så snart som mulig etter påbegynt behandling. Det samme gjelder utførelse av nødvendige oralkirurgiske eller andre invasive dentale prosedyrer, dersom tilstanden til pasientens skjelett tillater utsettelse.
Pasientene bør informeres om den lave risikoen for kjeveosteonekrose ved oralkirurgiske eller andre invasive dentale prosedyrer.
Pasientene bør få den samme tannbehandling som anbefales for befolkningen generelt så som godt tannrenhold og nødvendig konserverende tannbehandling. Det er ikke nødvendig å avbryte behandlingen med bisfosfonat eller ta spesielle forholdsregler.
Pasienter som tar perorale bisfosfonater bør informere sin tannlege om denne medisineringen og, om mulig, sin lege dersom oralkirurgiske eller andre invasive dentale prosedyrer er nødvendig.
Oralkirurgiske inngrep bør begrenses til slike som er nødvendige for god tannhelse, og kun utføres når mer konservative ikke-kirurgiske behandlinger er uhensiktsmessige eller ineffektive. Pasienter med lesjoner som gir mistanke om kjeveosteonekrose bør henvises til en tannlege eller oralkirurg for utredning og behandling.
Enkelte anbefaler å seponere behandlingen med bisfosfonater noen uker før og etter dentoalveolær kirurgi. Tatt i betraktning den meget lange halveringstiden for bisfosfonater i ben, er det ikke sannsynlig at dette vil ha noen skadelig effekt på behandlingen av osteoporose eller Pagets sykdom. På den annen side er det også usikkert om slik seponering kan redusere den lave risikoen for å utvikle kjevebennekrose.
* Følgende organisasjoner har gitt sin tilslutning til denne artikkelen: The American Association of Clinical Endocrinologists, The American College of Rheumatology, Bone, The Canadian Society of Endocrinology and Metabolism, The Endocrine Society, The European Calcified Tissue Society, The International Bone and Mineral Society, The International Society of Clinical Densitometry, The National Osteoporosis Foundation, Osteoporosis Canada, Osteoporosis International, and The Paget Foundation.
Disse anbefalingene overensstemmer ikke helt med anbefalinger som nylig er gitt av The American Association of Oral and Maxillofacial Surgeons (15) og Marx (14)
En ny utfordring for odontologien
Omtrent 56 000 pasienter i Norge gis bisfosfonater mot osteoporose. Når det gjelder denne store pasientgruppen, kommer ikke bare spesialister, men alle tannleger i førstelinjetjenesten med behandlingsansvar for disse pasientene, inn i bildet. Det gjelder også et fagområde som kjeveortopedi, som har en økende behandlingsandel av voksne. Ortodontisk bevegelse av tenner avhenger av osteoklastmediert omdannelse av benvev. Det påpekes i kjeveortopedisk litteratur at bisfosfonatbehandling både kan hemme bevegelse av tenner og innebære risiko for osteonekrose (26, 27). Tatt i betraktning den utbredte bruk av bisfosfonater, er det sannsynlig at de fleste klinikere vil møte pasienter med bisfosfonatrelatert kjeveosteonekrose (15).
Sanering av orale infeksjonsfoci
Før, eller snarest mulig etter behandlingsstart med perorale bisfosfonater, bør det foretas en grundig utredning av pasientens tann- og munnhelse, eventuelt med et panoramarøntgen for å avsløre potensielle infeksjonsfoci (17). Så tidlig som mulig, helst i de første tre årene, bør det satses på etablering av optimal munnhygiene og plakk-kontroll. Nødvendige og hensiktsmessige restorative, periodontale, endodontiske og kirurgiske behandlinger bør utføres for å eliminere infeksjoner som kan komme i kontakt med ben.
Som nevnt bør pasienter som behandles med bisfosfonater for malign sykdom tas hånd om av spesielt kvalifiserte tannleger. I Ramme 2 gis noen anbefalinger til allmennpraktiserende tannleger vedrørende tannbehandling av pasienter som behandles med bisfosfonater mot osteoporose. Dersom kjeveosteonekrose diagnostiseres, eller pasientene får symptomer på slik nekrose, bør de henvises til spesialkompetanse.
Ramme 2
Bruk av bisfosfonater mot osteoporose – noen anbefalinger vedrørende tannbehandling
Oral- og maxillofacial kirurgi
For pasienter som skal få bisfosfonater mot osteoporose, bør nødvendige oralkirurgiske eller andre invasive dentale prosedyrer utføres før, eller snart etter påbegynt behandling, helst i løpet av de første tre årene (14, 15). Dess lenger slik behandling utsettes, dess større blir risikoen for kjevebennekrose på grunn av akkumuleringen i benvev. Dersom ekstraksjoner eller benkirurgi er nødvendig under bisfosfonatbehandling, bør det om mulig satses på primær vevslukning (21). Før slike inngrep anbefales munnskyllig med 0,1 % klorheksidinoppløsning. Det er også anbefalt å fortsette med to daglige skyllinger i noen uker (21).
Periodonti
Periodontal sykdom bør fortrinnsvis behandles ikke-kirurgisk (21), og det bør etableres så gode periodontale forhold som mulig. Tannrens og scaling bør utføres på en skånsom måte, slik at bløtvevsskader om mulig unngås. Det er rapportert kjeveosteonekrose etter mekanisk periodontalbehandling (28). Pasienten bør utføre god plakk-kontroll hjemme og kontrolleres regelmessig hos tannlegen.
Endodonti
Det bør satses på endodontisk behandling fremfor kirurgi dersom en tann kan reddes, og det bør ikke manipuleres utenfor apex (21). For endodontiske kirurgiske prosedyrer gjelder de samme restriksjoner som ved andre oral- eller kjevekirurgiske inngrep.
Konserverende behandling og protetikk
All rutinemessig konserverende og gjenopprettende tannbehandling kan og bør utføres for å sikre funksjonelt gode tenner (12, 21). Pasienter med hele eller partielle proteser bør undersøkes grundig for eventuelle protesebetingede slimhinnetraumer. Om nødvendig må protesene justeres og tilpasse nøye (12, 21).
Dentale implantater
Fordi bisfosfonaterbehandling kan ha en gunstig innvirkning på bentilhelning, kan slik behandling antagelig være en fordel for noen implantatpasienter, mens andre kan få kjeveosteonekrose. De fleste autoriteter angir at pasienter som får intravenøs behandling med bisfosfonater, ikke bør få dentale implantater. Mer kontroversielt er spørsmålet når det gjelder osteoporosepasienter som behandles med bisfosfonat. Noen anbefaler å avvente resultatene av langtidsstudier av bisfosfonatbehandlede pasienter som har fått implantater, og at det bør utvises stor tilbakeholdenhet innsetting av nye implantater (21, 29). Marx angir at implantakirurgi vanligvis kan utføres de første tre behandlingsårene, men at informert samtykke fra pasienten er en forutsetning (14). Eventuelle alternative behandlingsplaner bør diskuteres med pasienten, f. eks. rotfylling i stedet for ekstraksjon og broer eller proteser som alternativ til implantater (21)
Odontologiske indikasjoner for bisfosfonater
Fordi bisfosfonater kan beskytte mot tap av ben, er denne muligheten også undersøkt i flere odontologiske studier. Ett eksempel er en placebokontrollert studie som viser at bisfosfonat ved periodontitt kan motvirke tap av periodontal benmasse (30). Et annet eksempel er en nylig publisert prospektiv placebokontrollert studie som indikerer at alenodronsyre kan beskytte dentale implantater mot tap av benfeste (31). På den annen side er det også nylig påpekt at bisfosfonater og avaskulær nekrose av alveolarbenet er en potensiell trussel for implantater (32). Det råder nå usikkerhet og divergerende oppfatninger om effektene av bisfosfonater ved slike odontologiske indikasjoner.
Bisfosfonater – fortsatt er mye usikkert
Det er enighet i litteraturen om at mer forskning er nødvendig for å få bedre forståelse av de patofysiologiske mekanismene ved kjevebensnekrose. Prospektive epidemiologiske studier må gjøres for å dokumentere prevalens, insidens og risikofaktorer for utvikling av denne tilstanden. Når det gjelder bruk av bisfosfonater mot osteoporose vil dette vil kreve studier over mange år. Det publiseres stadig ny studier av denne bivirkningen, og vi må være forberedt på at de gjeldende anbefalinger kan bli revidert.
Et eksempel på dette er at en enzymatisk metode (CTX-test), på grunnlag av en 1-ml blodprøve, skal kunne angi risiko for utvikling av kjeveostenekrose ved bruk av bisfosfonater mot osteoporose (14). Risikoen er høy når CTX-verdien er mindre enn 100 pg/ml, moderat mellom 100 og 150 pg/ml og minimal når den er over 150 pg/ml. Dette kan bli et nyttig hjelpemiddel.
Pasientinformasjon – nytte og risiko
Det er viktig at tannleger og leger gir balansert og ikke unødig skremmende informasjon om muligheten for en bivirkning som kjeveosteonekrose. Det bør tas hensyn til den enkelte pasients forutsetninger og behov. Det bør presiseres at ved osteoporosebehandling er risikoen for kjeveosteonekrose lav, særlig de første tre årene, men at den kan reduseres ytterligere ved behandling og forebyggelse av infeksjoner i tenner eller tannkjøtt. Munnhulebakterier kan være involvert i mange generelle sykdomstilstander, f. eks. diabetes, aspirasjonspneumoni og hjertekarsykdommer (33). Fortell derfor gjerne også at fjernelse av orale infeksjonsfoci kan gi både lokale og systemiske helsegevinster.
I Sosial- og helsedirektoratets retningslinjer for forebygging og behandling av osteoporose angis et bisfosfonat som førstevalg ved medikamentell behandling (24). For kvinner med postmenopausal osteoporose kan bisfosfonater omtrent halvere risikoen for ryggvirvelbrudd, mens effekten mot andre brudd ikke er like konsistent (34). Konsekvensene av ubehandlet osteoporose kan bli alvorlige. Ryggvirvelfrakturer kan resultere i sterke smerter og uførhet. Hoftebrudd kan medføre alvorlige eller dødelige konsekvenser, for eksempel på grunn av trombedannelse. Bisfosfonater kan spare mange mennesker for lidelser og helsevesenet for store utgifter.
Med dagens kunnskap er fordelene ved bruk av bisfosfonater på etablerte indikasjoner så store, at de vanligvis klart oppveier risikoen for kjeveosteonekrose (8, 9, 15, 16, 21, 23).La oss håpe at dette forblir en medisinsk sannhet i årene som kommer. Det er viktig at vel kvalifisert og produsentuavhengig medisinsk ekspertise kontinuerlig vurderer, og eventuelt revurderer, den medisinske berettigelsen av behandlinger som denne. Ny viten om uønskede bivirkninger som kjeveosteonekrose er en del av denne evalueringen. Tannlegens tilbud vil være sanering av potensielle infeksjonsfoci og andre forebyggende tiltak for å redusere risikoen for denne bivirkningen.
Hovedbudskap | |
|---|---|
• |
De to hovedindikasjonene for behandling med bisfosfonater er kreft og osteoporose. Ved slik kreftbehandling får 6 – 10 % av pasientene osteonekrose i over- eller underkjeven. Forekomsten ved bruk mot osteoporose er usikker, men lavere |
• |
Samarbeid mellom leger og tannleger kan redusere risikoen for denne potensielt alvorlige komplikasjonen. Forebyggende strategi inkluderer sanering av alle dentoalveolære infeksjonsfoci, helst før behandlingen med bisfosfonat starter |
• |
De ca. 170 kreftpasientene som årlig får bisfosfonater bør tas hånd om av spesielt kvalifiserte tannleger. De ca. 56 000 osteoporosepasientene som får bisfosfonater representerer en ny utfordring for sin tannlege |
English summary
Dental management of patients receiving bisphosphonate therapy
Bisphosphonates are drugs used to treat malignant bone metastases and osteoporosis. Exposed and necrotic bone, with a predilection for the jaws, is a recently described adverse side effect of such therapy. Bisphosphonate-associated osteonecrosis of the jaw appears to result from a complex interaction of suppressed osteoclast function, local trauma, infection, hypovascularity and increased demand for bone repair. The prevalence of osteonecrosis is about 6 – 10 % in patients with cancer receiving intravenous treatment.
The prevalence appears to be significantly lower in patients receiving bisphosphonates for osteoporosis. A matter of concern is that the cumulative accumulation in bone during long-term therapy increases the risk. The Norwegian Medicines Agency have received 27 reports of bisphosphonate-associated jaw necrosis, two in 2004, five in 2005 and 20 in 2006 (two of these used alendronate for osteoporosis. This paper comments on a third case with alendronate.
Yearly 100 – 200 patients in Norway receive bisphosphonate therapy for malignancy, whereas about 56 000 use bisphosphonates for osteoporosis. Physicians and dentists with special qualifications should take care of the relatively few patients with malignancy. There is also a need for close attention to the dental health of the large group of patients receiving bisphosphonates for osteoporosis. The main aim of this paper is to provide information to general dentists in Norway about osteoporosis and preventive measures to reduce the risk of obtaining bisphosphonate-associated jaw necrosis.
Referanser
1. Marx RE. Pamidronate (Aredia) and zoledronate (Zometa) induced avascular necrosis of the jaws: a growing epidemic. J Oral Maxillofac Surg 2003; 61: 1115 – 7.
2. Migliorati CA, Schubert MM, Peterson DE, Seneda LM. Bisphosphonate-associated osteonecrosis of mandibular and maxillary bone: an emerging oral complication of supportive cancer therapy. Cancer 2005; 104: 83 – 93.
3. Hågenslid N, Skjelbred P. Uforklarlig osteonekrose i kjeven ved bruk av zoledonsyre (Zometa®). Nor Tannlegeforen Tid 2005; 115: 920 – 1.
4. Herlofson BB, Bruland ØS. Kjeveosteonekrose assosiert med bisfosfonater og ekstraksjon av tenner. Nor Tannlegeforen Tid 2005; 115: 922.
5. Løkken P, Skoglund LA. Legemiddelbivirkninger i munnhulen. Nor Tannlegeforen Tid 2006; 116: 408 – 13.
6. Herlofson BB, Løken K. Hvordan påvirkes munnhulen av kreftbehandling? Nor Tannlegeforen Tid 2006; 116: 414 – 8.
7. Løkken P, Skoglund LA, Skjelbred P. Kjeveosteonekrose ved bisfosfonatbehandling. Tidsskr Nor Lægeforen 2007; 127: 1945–7.
8. Woo SB, Hellstein JW, Kalmar JR. Systematic review: Bisphosphonates and osteonecrosis of the jaws. Ann Intern Med 2006; 144: 753 – 61.
9. Bilezikian JP. Osteonecrosis of the jaw – do bisphosphonates pose a risk? N Eng J Med 2006; 355: 2278 – 81.
10. Richter M, Dojcinovic I, Hugentobler. Osteonecrosis of the jaw after treatment with bisphosphonates: is irreversible, so the focus must be on prevention. BMJ 2006; 333: 982 – 3.
11. Shane E, Goldring S, Christakos S, Drezner M, Eisman J, Silverman S et al. Osteonecrosis of the jaw: more research needed. J Bone Miner Res 2006; 21: 503 – 5.
12. Ruggiero SL, Fantasia J, Carlson E. Bisphosphonate-related osteonecrosis of the jaw: background and guidelines for diagnosis; staging and management. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: 433 – 41.
13. http://www.reseptregisteret.no (2.5.2007).
14. Marx R. Oral & intravenous bisphosphonate-induced osteonecrosis of the jaws: History, etiology, prevention, and treatment. Chicago: Quintessence Publishing Co, Inc; 2007.
15. Advisory task force on bisphosphonate-related ostenonecrosis of the jaws, American Association of Oral and Maxillofacial Surgeons. American Association of Oral and Maxillofacial Surgeons position paper on bisphosphonate-related osteonecrosis of the jaws. J Oral Maxillofac Surg 2007; 65: 369 – 76.
16. Mavrokokki T, Cheng A, Stein B, Goss A. Nature and frequency of bisphosphonate-associated osteonecrosis of the jaws in Australia. J Oral Maxillofac Surg 2007; 65: 415 – 23.
17. Ruggiero S, Gralow J, Marx RE, Hoff AO. Practical guidelines for the prevention, diagnosis, and treatment of osteonecrosis in the jaw in patients with cancer. J Oncol Pract 2006; 2: 7 – 14.
18. Landis BN, Dojcinovic I, Richter M, Hugentobler M. Osteonecrosis of the jaws: maxillofacial recommendations for bisphosphonate prescribers. J Intern Med 2007; 261: 101 – 2.
19. Hellstein JW, Marek CL. Bisphosphonate osteochemonecrosis (bis-phossy jaw): is this phossy jaw of the 21st century? J Oral Maxillofac Surg 2005; 63: 682 – 9.
20. Dannemann C, Grätz KW, Riener MO, Zwahlen RA. Jaw osteonecrosis related to bisphosphonate therapy. A severe secondary disorder. Bone 2007; 40: 828 – 34.
21. Dental management of patients receiving oral bisphosphonate therapy: Expert panel recommendations. J Am Dent Assoc 2006; 137: 1144 – 50.
22. Kuehn BM. Reports of adverse events from bone drugs prompt caution. JAMA 2006; 295: 2833 – 4.
23. Syversen U, Halse JI. Medikamentell behandling av osteoporose. Tidsskr Nor Lægeforen 2003; 123: 2263 – 4.
25. www.ada.org/prof/resources/topics/osteonecrosis.asp.(2.5.2007)
26. Graham JW. Bisphosphonates and orthodontics: Clinical implications. J Clin Orthod 2006; 40: 425 – 8.
27. Zahrowski JJ. Bisphosphonate treatment: an orthodontic concern calling for a proactive approach. Am J Orthod Dentofacial Orthop 2007; 131: 311 – 20.
28. Braun E, Iacono VJ. Bisphosphonates: case report of nonsurgical periodontal therapy and osteochemonecrosis. Int J Periodontics Restorative Dent 2006; 26: 315 – 9.
29. Stanford C. Bisphosphonates, osteonecrosis and implant outcomes. Int J Oral Maxillofac Implants 2006; 21: 681.
30. Lane N, Armitage GC, Loomer P, Hsieh H, Majumdar S, Wang H-Y et al. Bisphosphonate therapy improves the outcome of conventional periodontal treatment: Results of a 12-month, randomized, placebo-controlled study. J Periodontol 2005; 76: 1113 – 22.
31. Jeffcoat MK. Safety of oral bisphosphonates: controlled studies on alveolar bone. Int J Oral Maxillofac Implants 2006; 21: 349 – 53.
32. Garg AK. Bisphosphonates and avascular necrosis of alveolar bone: a potential threat to dental implants. Dent Implantol Update 2006; 17: 73 – 8.
33. Li X, Kolltveit KM. Tronstad L, Olsen I. Systemic disease caused by oral infection. Clin Microbiol Rev 2000; 13: 547 – 58.
34. Dunstan GR, Felsenberg D, Seibel MJ. Therapy insight: the risks and benefits of bisphosphonates for the treatment of tumor-induced bone disease. Nat Clin Pract Oncol 2007; 4: 42 – 55.
Adresse: Per Løkken, postboks 1119 Blindern, 0317 Oslo. E-post: perl@odont.uio.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Løkken P, Skjelbred P, Skoglund LA. Tannbehandling av pasienter som medisineres med bisfosfonater. Nor Tannlegeforen Tid. 2007;117:588–94. doi:10.56373/2007-10-2