Pulpainflammasjon og apikal rotresorpsjon
Rotresorpsjon skyldes vevsskade og krever stimulerende tilleggsfaktorer for å opprettholdes. Noen resorpsjonskasus kan ikke umiddelbart knyttes til forutgående skade i rotens mineraliserte vev. Slike resorpsjoner ser en i molarer i underkjeven hos unge mennesker, og det er nesten alltid bare den distale roten som blir rammet mens den mesiale er uberørt. Resorpsjonstypen synes knyttet til forbigående inflammatoriske forandringer i pulpa, uavhengig av periodontalt traume. Stimulerende faktorer i resorpsjonsprosessen kan være irritamenter i forbindelse med dentinkaries. Det er kjent at mediatorer i inflammasjonsprosessen kan stimulere til rotresorpsjon dersom det er andre medvirkende faktorer til stede. Hvis infeksjon ikke er permanent etablert i pulpavevet, vil inflammasjonsprosessen kunne være forbigående dersom de stimulerende faktorene fjernes. Resorpsjonstypen kan derfor betraktes som en følgetilstand etter forbigående inflammatoriske forandringer i pulpa.
Pulpitis radiciperda», den tapte rots pulpitt, har tidligere vært benyttet for å beskrive en spesiell form for rotresorpsjon. Det latinske begrepet kan stamme fra tysk odontologi, men vi har ikke kunnet bekrefte dette. Mange tannleger som ser denne resorpsjonstypen, kjenner trolig ikke den gamle betegnelsen, og tenker kanskje derfor ikke videre over fenomenet. Ved hjelp av kasus og litteratur vil vi belyse dette spesielle resorpsjonsfenomenet.
Rotresorpsjon er betinget av inflammatoriske forandringer i pulpa eller periodontalligament. Inflammasjonsprosessen er forårsaket av vevsskade og styres av kjemiske mediatorer som medvirker til vaskulære endringer og migrasjon av celler til skadeområdet (1,2). Hensikten med inflammasjonsreaksjonen er først og fremst å hindre infeksjon, men også å reorganisere skadet vev slik at tilheling (reparasjon eller regenerasjon) kan skje. I kroppens bløtvev spiller makrofagene en hovedrolle i denne prosessen (3,4).
Inflammasjon, som er den normale reaksjonen i pulpa på kariesangrep eller skade, er vanligvis lokalisert, men kan ved omfattende skade involvere hele pulpa, inkludert periapikalområdet (Figur 1) (5). Ved tanntraumer kan en også se forbigående apikale forandringer, hvor inflammatoriske forandringer i pulpa synes å være medvirkende (6,7). Røntgenologisk kan en påvise tap av lamina dura i kombinasjon med små periapikale oppklaringer, uten at dette i seg selv tyder på irreversibel skade (8). Slike inflammatoriske forandringer kan være av temporær karakter hvis de eksterne irritamentene fjernes og infeksjon ikke er permanent etablert i vevet.
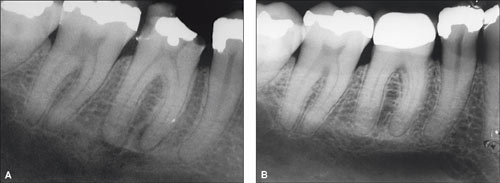
Figur 1. A: Røntgenbildet viser apikale forandringer mesialt og distalt på tann 46 hos en 32 år gammel kvinne. Tannen er vital med eksponert dentin og dentininfraksjoner, men med hardt dentin uten perforasjon til pulpa. Behandling bestod i å forsegle eksponert dentin. B: Sytten år etter sees normalisering av rothinnen apikalt, og klinisk er tannen fri for symptomer og viser positiv sensibilitet.
Ved skade i dentalt vev er oftest både bløtvev og hardvev involvert. Intakte røtter er dekket av presement på rotoverflaten og predentin mot pulpavevet, og disse umineraliserte strukturene motstår resorpsjon (9). Dersom det beskyttende umineraliserte lag skades, kan inflammasjon i pulpa eller periodontiet igangsette resorpsjon i blottlagt mineralisert vev (9). Rotresorpsjon er et resultat av økt aktivitet i hardvevsresorberende celler. Multinukleære celler, først og fremst osteoklaster, er ansvarlige for resorpsjonsprosessen (10). Uten videre stimuli vil denne prosessen opphøre, og vi får påfølgende reparasjon med sementlignende vev på rotoverflaten (11). Med vedvarende stimulering av klastcellene (Figur 2), som ved en inflammasjonstilstand forårsaket av infeksjon eller vedvarende mekaniske krefter, opprettholdes aktiviteten, og resorpsjonsprosessen vil kunne utvikle seg (9,12).
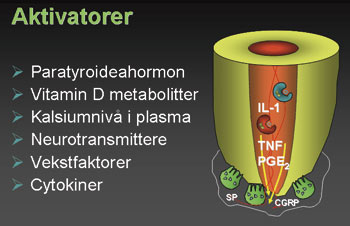
Figur 2. Oversikt over faktorer som er påvist å kunne stimulere klastceller. IL-1: interleukin 1; TNF: tumor-nekrose-faktor; PGE2: prostaglandin E2; SP: «substance P»; CGRP: «calcitonin gene-related peptide».
Behandling av rotresorpsjoner består derfor i å identifisere og eliminere stimulerende faktorer. Av denne grunn bør resorpsjonsprosesser, fra et klinisk synspunkt, deles inn etter stimulerende faktorer heller enn histologisk bilde eller beskrivelser av mønsteret til resorpsjonsprosessene (12). Mange resorpsjonsdefekter vil altså være reparasjonsrelatert og ikke kreve aktiv behandling, mens andre prosesser krever mer omfattende infeksjonsbekjempelse (infeksjonsrelaterte resorpsjoner) eller fjerning av trykk (trykkrelaterte resorpsjoner) (12).
I denne artikkelen presenteres tre kasus der rotresorpsjon er å anse som en følgetilstand etter inflammatoriske forandringer i pulpa. Resorpsjonsprosessen er lokalisert til den distale roten i underkjevens molarer, mens den mesiale roten røntgenologisk synes uberørt (Figur 3). I disse tilfellene er resorpsjonen ikke forårsaket av noe kjent forutgående traume i tannens støtteapparat. Et fellestrekk ved de kasus som presenteres er at de synes knyttet til forbigående inflammatoriske forandringer i pulpa, uavhengig av periodontalt traume. Denne resorpsjonstypen ser en gjerne hyppig som et resultat av irritamenter i forbindelse med dentinkaries, oftest hos unge individer. Mulige mekanismer bak denne resorpsjonstypen vil bli diskutert.
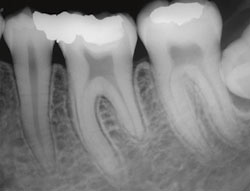
Figur 3. Tann 36 med forkortet distal rot hos en ung pasient. Resorpsjonen skyldes trolig irritamenter fra tidligere karies. Legg merke til at mesiale rot er uberørt.
Kasuistikker
Kasus 1
Figur 4 A viser et tilfeldig funn av forkortet distal rot på 36 hos en 60-år gammel kvinne. Bildet ble tatt forut for kroneterapi. Tannen hadde tidligere hatt omfattende restaureringer og det var en spalte distalt under fyllingskanten. Den distale roten var forkortet med 2/3 rotlengde. Apikalt for den distale roten var det et velavgrenset sklerotisk område. Samme røntgenologiske avtegninger var også synlig på røntgenkontroll (Figur 4B) fire år etter sementering av ny krone.
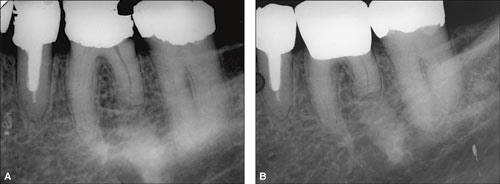
Figur 4. A: Røntgen viser tann 36 med avkortet distal rot. B: Fire år etter er situasjonen uendret (bildet tatt med en noe ulik stråleretning). Apikalt for den distale roten sees et velavgrenset sklerotisk område.
Kasus 2
En mannlig pasient på 30 år, uten anmerkninger i generell anamnese, meldte seg med pulpittsmerter utgående fra tann 36. Ved undersøkelse ble det påvist kuspefraktur på de linguale kusper, samt sekundærkaries mesialt. Røntgenbildet viste mulig inflammatorisk reaksjon apikalt på den distale roten. Ingen pulpaeksponering kunne påvises etter at tannen var ekskavert ren (Figur 5A). Pasienten ble orientert om alternative behandlinger og var villig til å avvente situasjonen. Etter en måneds observasjonstid var tannen fri for symptomer og semipermanent glassionomerfylling ble lagt.
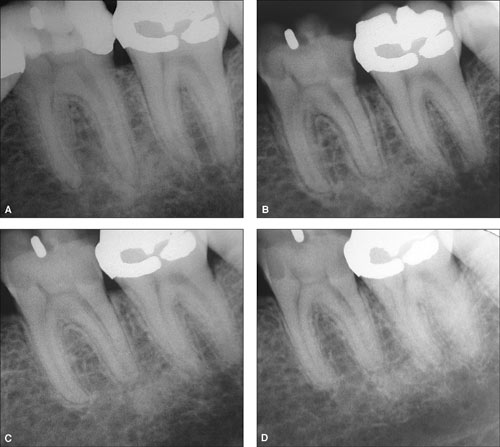
Figur 5. A: Mannlig pasient, 30 år gammel, melder seg med symptomer fra 36. Det påvises ingen perforasjon til pulpa etter fjerning av fylling og ekskavering av karies. Det blir lagt midlertidig fylling. Etter en måneds observasjonstid legges semi-permanent glassionomerfylling. Kontrollrøntgen B-D: viser situasjonen henholdsvis 1 1/2, 2 1/2 og 4 år etter.
Røntgenologisk kontroll 1 1/2 år etter behandlingsstart viste videre utvikling av resorpsjonen på den distale roten på tann 36 (Figur 5B). To og et halvt år etter behandlingsstart så en fortsatt resorpsjon på distale rot, men med tegn på avrunding og tilheling apikalt (Figur 5C).
Tre år etter behandlingsstart var tann 36 fremdeles vital uten symptomer, og resorpsjonen på den distale roten synes å ha stanset. Etter fire års observasjonstid var tannen fortsatt vital og røntgen viste ingen utvikling av resorpsjonen (Figur 5D). Pasienten ble nå henvist for kroneterapi på tannen.
Kasus 3
En 25 år gammel mannlig pasient, uten anmerkninger i generell anamnese, oppsøkte tannlege på grunn av kuspefraktur i tann 36. Røntgenfunn preoperativt viste svakt utvidet rothinnespalte på den distale roten, med fortetning i benet apikalt (Figur 6A). Ved preparering for amalgamfylling ble pulpa blottlagt aksidentelt og det ble utført en pulpaoverkapping forut for en okklusal-lingual fylling. Pasienten ble informert og var villig til å følge utviklingen. Ved kontroll, tre år etter pulpaoverkapping, hadde pasienten kraftig ising i tannen og amalgamfyllingen ble fjernet og erstattet med ny. To år senere ble hele fyllingen skiftet med en amalgamfylling (MODL med foring). Tannen var fortsatt vital og pasienten hadde ingen subjektive plager. Tre år etter ble tannen preparert for fullkrone. Tannen hadde symptomer etter preparering i form av ising og tyggeømhet, men disse bedret seg gradvis, og kronen ble sementert permanent etter en måned.
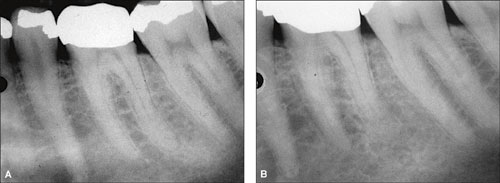
Figur 6. A: Preoperativt bilde viser svakt utvidet rothinne på den distale roten til tann 36 med fortetning i benet apikalt. B: Femten år senere er den distale rot forkortet, og det sklerotiske området er normalisert.
Seks år etter kronesementering, 15 år etter behandlingsstart, viste røntgenbildet at den distale roten var forkortet og at det sklerotiske området i benet var normalisert (Figur 6B).
Diskusjon
Vi har her presentert kasus hvor rotresorpsjon synes å være stimulert av inflammatoriske forandringer i pulpavevet. Skader som fører til inflammasjon, kan være mekanisk betinget (tanntraume, operative prosedyrer eller trykk), kjemisk betinget (syrer og blekemiddel), eller som i disse tilfellene, forårsaket av infeksjon (karies eller bakterielle irritamenter) (13,2). Hvis infeksjon ikke er permanent etablert i pulpavevet, vil inflammasjonsprosessen kunne være av forbigående karakter dersom stimulerende faktorer fjernes.
Ulike faktorer kan være medvirkende til at dette resorpsjonsfenomenet sees hos relativt unge individer. I unge tenner er pulpareaksjoner ofte mer uttalt på grunn av at dentinet er mindre mineralisert og mer permeabelt sammenlignet med eldre sklerotisk dentin. Endotoksiner og andre bakterieprodukter kan dermed lettere penetrere og gi pulpareaksjoner (1,14,15). Klinisk erfaring har vist at tilhelingspotensialet til pulpa hos unge individer er bedre enn hos eldre. Samtidig viser histologiske studier at pulpa hos unge individer er rikt vaskularisert og bedre i stand til å tåle inflammatoriske forandringer, sammenlignet med pulpa i eldre tenner (16 – 18). Avtagende celletetthet og mer fiberrikt vev er karakteristiske aldringsforandringer i pulpa. Dentin- og pulpareaksjoner ved ulike grader av dentinkaries varierer fra en mild omorganisering av odontoblastlaget under overfladisk karies til en bred sone med reparativt dentin, med eller uten inflammatorisk reaksjon i pulpa (5).
Histologiske studier viser at en periapikal lesjon kan være tilstede selv om pulpa er vital og ikke invadert av bakterier (19). Hvis bakterier ikke har nådd selve pulpavevet, er den pulpale reaksjonen gjerne produktiv og ikke degenerativ, og tilhelingspotensialet i form av sklerotisering og reparativ dentindannlese synes stort (15). Mediatorer i inflammasjonsprosessen kan stimulere til rotresorpsjon, dersom andre medvirkende faktorer er til stede. Særlig gjelder dette tap av presement eller predentin som beskytter roten mot resorpsjon (9).
En scanningelektronmikroskopisk studie av rotspissen på ekstraherte tenner har vist at resorpsjon kan forekomme på røtter med normal pulpa og et normalt røntgenologisk apeks (20). Dette kan indikere at resorpsjon er en normal fysiologisk prosess, igangsatt av stimuli (traumebetinget inflammasjon) som ligger innenfor de fysiologiske grenser. Osteoklastene som medvirker til rotresorpsjon har en rolle i opprydding etter skade i mineralisert vev, slik som makrofager har det i umineralisert vev, og tenkes å kunne fungere som en spesialisert makrofag (21). Denne egenskapen sees i forbindelse med resorpsjon av tann og ben etter ortodontiske krefter og ved forbigående apikal nedbrytning som kan sees røntgenologisk etter traume (6,22,23).
En annen viktig faktor som kan være med å forklare at rotspissen er særlig utsatt, er at dentinet rundt fysiologisk apeks har et svært tynt beskyttende sementlag, og i noen tilfeller kan dette være fraværende (20). I første rekke gjelder dette unge tenner, siden kontinuerlig sementpåleiring er en normal del av aldringsprosessen (24). Dette kan bidra til at rotspissen er mer utsatt for resorpsjon enn resten av rotoverflaten. Det kan være vanskelig å forklare hvorfor det særlig er den distale roten på molarer i underkjeven som er utsatt for rotresorpsjon. Lignende funn er også gjort i en musemodell hvor inflammastorisk rotresorpsjon er studert (25). En nærliggende forklaring synes å ligge i sirkulatoriske forhold, i og med at pulpa i den distale roten har relativt stort volum og lettere kan transportere inflammatoriske mediatorer mot apikalområdet. Samtidig som inflammasjonsprodukter i seg selv er kjent å kunne stimulere til resorpsjon, vil inflammasjon i tillegg stimulere til økt produksjon av neuropeptider (26), som også er påvist å medvirke til økt klastaktivitet (27). I sum dreier det seg sannsynligvis om et samspill mellom anatomiske, sirkulatoriske og nevrogene komponenter på den ene siden og påførte inflammatoriske forandringer på den andre siden.
Fra et klinisk ståsted kan det synes vanskelig å avgjøre om og når det er nødvendig med endodontisk terapi. Den kliniske utfordringen ligger i å bestemme når pulpa er irreversibelt inflammert og trenger rotbehandling. De aktuelle kasus ovenfor viser at pulpa har et stort reparasjonspotensial, selv ved omfattende inflammasjon med apikale røntgenologiske forandringer. Tennene som er blitt presentert her, viste tegn til tilheling og fortsatt vitalitet lenge etter at kariesprosessen var stoppet. Imidlertid kan mangel på utstyr som kan estimere graden og omfanget av pulpainflammasjon være medvirkende til å forklare hvorfor det er uenighet om et dypt kariesangrep skal behandles konservativt eller endodontisk (28). Ifølge Bjørndal (28), bør kariesangrep behandles ulikt ut i fra om kariesangrepet er i en aktiv eller kronisk fase. Ved trinnvis ekskavering forsøker man å stoppe kariesangrepet, og å gi pulpa mulighet til reparativ dentindannelse og tilheling.
Tradisjonelt sett har periapikale forandringer i forbindelse med dyp karies vært tatt som et tegn på omfattende skade og irreversibel inflammasjon av pulpa, og rotbehandling har av den grunn ofte blitt igangsatt. Klinisk erfaring har vist at pulpa hos unge individer generelt har stor evne til reparasjon, selv med omfattende resorpsjon av den distale roten. Anbefalingen er å utføre kariesterapi, og i samråd med pasienten gi pulpa mulighet til reparasjon før en irreversibel konvensjonell rotbehandling igangsettes.
Resorpsjonsfenomenet vi har beskrevet, kan ikke sees på som en spesiell resorpsjonstype. Tvert i mot følger den et mønster hvor det er viktig å kartlegge årsakene som stimulerer til rotresorpsjon. Ved å fjerne årsaken kan resorpsjonsprosessen som er inflammatorisk betinget, bringes under kontroll.
Hovedbudskap | |
|---|---|
• |
Inflammatoriske forandringer i pulpa kan i noen tilfeller forårsake apikal rotresorpsjon |
• |
Denne resorpsjonstypen involverer vanligvis den distale roten i underkjevens molarer hos unge individer |
• |
Resorpsjonen kan stoppes hvis stimulerende faktorer fjernes og inflammasjonen opphører |
• |
En nærliggende forklaring på opprettholdelse av denne resorpsjonstypen synes å være knyttet til sirkulatoriske forhold i kombinasjon med sårbart dentin i apikalområdet |
English summary
Pulpal inflammation and root resorption.
Root resorption is caused by tissue damage and needs stimulating factors to be maintained. This article describes a type of resorption that cannot easily be connected to damage of mineralised tissues. The resorption is involving the distal root of mandibular molars, leaving the mesial root unaffected. A common feature of the cases presented was inflammatory reaction in the pulp, apparently unrelated to periodontal trauma. Stimulating factors were most probably caries and associated pulpal inflammation. This type of root resorption is most often seen in younger individuals. Inflammatory mediators are known to initiate root resorption. With caries treatment and normalisation of the inflammatory process, the resorption will cease. Clinical experience has shown that the healing potential of the pulp in younger individuals is better then in older individuals, a fact that may explain why this unusual root resorption is most often seen in younger individuals. This type of root resorption may be considered a consequence of temporary inflammatory reactions in the pulp.
Referanser
1. Trowbridge HO. Pathogenesis of pulpitis resulting from dental caries. J Endod 1981; 7: 52 – 60.
2. Stashenko P, Teles T, D"Souza R. Periapical inflammatory responses and their modulation. Crit Rev Oral Biol Med 1998; 9: 498 – 521.
3. Jontell M, Bergenholtz G. Accessory cells in the immune defense of the dental pulp. Proc Finn Dent Soc1992; 88: 344 – 55.
4. Trowbridge HO. Immunological aspects of chronic inflammation and repair. J Endod 1990; 16: 54 – 61.
5. Bjørndal L, Mjør IA. Pulp-dentin biology in restorative dentistry. Part 4: Dental caries-characteristics of lesions and pulpal reactions. Quintessence Int 2001; 32: 717 – 36.
6. Andreasen FM. Transient apical breakdown and its relation to color and sensibility changes after luxation injuries to teeth. Endod Dent Traumatol 1986; 2: 9 – 19.
7. Andreasen FM. Transient root resorption after dental trauma: the clinician"s dilemma. J Esthet Restor Dent 2003; 15: 80 – 92.
8. Hørsted-Bindslev P, Bergenholtz G. Vital pulp therapies. In: Bergenholtz G, Reit C, editors. Textbook of Endodontology. Oxford: Blackwell Munksgaard; 2003. p. 66 – 91.
9. Hammarström L, Lindskog S. Factors regulating and modifying dental root resorption. Proc Finn Dent Soc 1992; 88: 115 – 23.
10. Ne RF, Witherspoon DE, Gutmann JL. Tooth resorption. Quintessence Int 1999; 30: 9 – 25.
11. Tronstad L. Root resorption – etiology, terminology and clinical manifestations. Endod Dent Traumatol 1988; 4: 241 – 52.
12. Fuss Z, Tsesis I, Lin S. Root resorption – diagnosis, classification and treatment choices based on stimulation factors. Dent Traumatol 2003; 19: 175 – 82.
13. Byers MR. Effects of inflammation on dental sensory nerves and vice versa. Proc Finn Dent Soc 1992; 88: 499 – 506.
14. Bjørndal L, Darvann T. A light microscopic study of odontoblastic and non-odontoblastic cells involved in tertiary dentinogenesis in well-defined cavitated carious lesions. Caries Res 1999; 33: 50 – 60.
15. Massler M. Pulpal reactions to dental caries. Int Dent J 1967; 17: 441 – 60.
16. Murray PE, Stanley HR, Matthews JB, Sloan AJ, Smith AJ. Age-related odontometric changes of human teeth. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 93: 474 – 82.
17. Espina AI, Castellanos AV, Fereira JL. Age-related changes in blood capillary endothelium of human dental pulp: an ultrastructural study. Int Endod J 2003; 36: 395 – 403.
18. Ikeda H, Suda H. Sensory experiences in relation to pulpal nerve activation of human teeth in different age groups. Arch Oral Biol 2003; 48: 835 – 41.
19. Lin L, Shovlin F, Skribner J, Langeland K. Pulp biopsies from the teeth associated with periapical radiolucency. J Endod 1984; 10: 436 – 48.
20. Malueg LA, Wilcox LR, Johnson W. Examination of external apical root resorption with scanning electron microscopy. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1996; 82: 89 – 93.
21. Andreasen JO, Torabinejad M, Finkelman RD. Response of oral tissue to trauma and inflammation and mediators of hard tissue resorption. In: Andreasen JO, Andreasen FM, editors. Textbook and color atlas of traumatic injuries to the teeth. 3rd ed. Copenhagen: Munksgaard; 1994. p. 113 – 26.
22. Andreasen FM, Andreasen JO. Resorption and mineralization processes following root fracture of permanent incisors. Endod Dent Traumatol 1988; 4: 202 – 14.
23. Newman WG. Possible etiologic factors in external root resorption. Am J Orthod, 1975; 67: 522 – 39.
24. Armitage G, Cementum. In: Bhaskar S, editor. Orban"s Oral histology and embryology. Saint Louis: The CV Mosby Company; 1976. p. 182 – 205.
25. Balto K, White R, Mueller R, Stashenko P. A mouse model of inflammatory root resorption induced by pulpal infection. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 93: 461 – 468.
26. Fristad I, Heyeraas KJ, Kvinnsland IH, Jonsson R. Recruitment of immunocompetent cells after dentinal injuries in innervated and denervated young rat molars: an immunohistochemical study. J Histochem Cytochem 1995; 43: 871 – 9.
27. Lerner UH. Neuropeptidergic regulation of bone resorption and bone formation. J Musculoskelet Neuronal Interact 2002; 2: 440 – 7.
28. Bjørndal L. Dentin and pulp reactions to caries and operative treatment: biological variables affecting treatment outcome. Endod Topics 2002; 2: 10 – 23.
Adresse: Inge Fristad, Odontologisk institutt – endodonti, Årstadveien 17, 5009 Bergen. E-post: inge.fristad@odont.uib.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Hekland H, Fristad I, Bårdsen A. Pulpainflammasjon og apikal rotresorpsjon. Nor Tannlegeforen Tid. 2006;116:842–7. doi:10.56373/2006-13-4