Direkte innsetting og belastning av implantater hos pasienter med rotfrakturer og tannslitasje
Artikkelen beskriver behandlingen av to pasienter med tannslitasje og rotfraktur i overkjevens front. Rotfragmentet ble fjernet uten oppklapping og erstattet med et implantat i samme seanse. Immediatprotetisk behandling skjedde etter en standardisert protokoll. Etter tre år er situasjonen rundt implantatene fortsatt stabil. Tilstedeværelse av erosjon, attrisjon eller abrasjon er ikke nødvendigvis et tegn på bruksisme og er derfor etter forfatterens mening ingen absolutt kontraindikasjon mot implantatbehandling. Immediat implantatbehandling av enkelttenner på streng indikasjon kan være en meget kostnadseffektiv og sikker behandling sammenlignet med en tradisjonell 3-ledds bro.
For ca. 40 år siden behandlet Brånemark sin første pasient med tannimplantater. Til å begynne med var flertallet av pasientene totalt tannløse i én eller begge kjever. For inntil 5 – 10 år siden ble det stort sett brukt en nokså rigid protokoll med 3 måneder tilheling i underkjeven og 6 måneder i overkjeven før belastning kunne skje.
I de siste årene har implantatbehandlingen i større grad enn tidligere dreid seg om enkelttannskasus og tidligere belastning av implantatet. Man har nå flere muligheter til å treffe nyanserte beslutninger om det tidligst mulige belastningstidspunkt. Et område som i den senere tid har tiltrukket seg mye oppmerksomhet, er immediatbelastning (straksbelastning) av implantater, det vil si at ett eller flere implantater forsynes med en temporær eller permanent protetisk løsning innen 24 timer etter installasjon. Flere studier viser at straksbelastning av implantater har like god prognose som sen belastning (1,2).
Indikasjon for straksbelastning er bl.a. traumer i den estetiske sonen eller som følge tidligere ekstraksjoner (3,4). I tillegg er det i disse tilfellene aktuelt med bruk av skånsom «nøkkelhullskirurgi» for innsetting av implantatet, uten å klappe opp, noe som ofte kalles «flapless» innsetting.
Pasienter og metode
Pasientene ble henvist eller kom på eget initiativ til en nordnorsk allmennpraksis med hovedvekt på kirurgisk og protetisk implantatbehandling. Pasientene hadde et akutt behandlingsbehov etter tap av en fortann i overkjeven. I tillegg hadde de tydelige tegn på tannslitasje. De estetiske utfordringene var store, men sto ikke i forgrunnen; funksjon hadde prioritet foran estetikk.
Behandlingsprotokoll
Den kirurgiske og protetiske protokollen var lik for begge pasienter: Det ble gjort kasusanalyse ved hjelp av modeller, røntgen og en generell medisinsk og odontologisk vurdering. Pasientene ble satt på et regime med profylaktisk antibiotika og lette analgetika. Det måtte ikke være noen ukontrollert infeksjon i munnhulen.
Alle rotfragmenter ble fjernet atraumatisk med periotom og tang, uten å klappe opp, såkalt «flapless» teknikk. Deretter ble et implantat av egnet diameter og minst 11 mm lengde installert (ASTRA“ ST implantat). Registrering og godkjenning av primær stabilitet var en absolutt forutsetning for immediat belastning. Stabiliteten ble dokumentert både ved isettings–dreiemoment og Resonans Frekvens Analyse (RFA). RFA er en non-invasiv, reproduserbar metode som måler implantatets egenfrekvens og som dermed tillater å trekke slutninger om stabiliteten (5).
En temporær implantatkrone i kompositt ble laget umiddelbart etter inngrepet. Den ble etter 1 til 2 uker erstattet av en laboratoriefremstilt temporær krone i «Sinfony»“ kompositt. Begge provisorier var ute av okklusjon og artikulasjon. Det ble gitt muntlig og skriftlig kostholds- og hygieneinstruksjon. Etter 6 måneder ble stabiliteten målt på nytt med RFA. Provisoriene ble erstattet med permanente kroner i helkeramikk eller metall-keramikk.
Røntgenkontroll og registrering av gingival- og plakkindeks samt røntgenologisk bennivå ble utført ved innsetting, etter 6 mnd., 12 mnd., 2 år og 3 år. Det ble gjort røntgenanalyse etter 2 års observasjonstid for å registrere eventuelle positive eller negative forandringer i bennivået rundt implantatet. Analysen ble utført av K. Grøndahl, Det odontologiske fakultet, Gøteborg, Sverige.
Kasus
Kasus 1 var en 57 år gammel mann, røyker, som var henvist for en langsgående fraktur i tann 21 og en løs stiftkrone (Figur 1). Anamnesen omfattet perioder med øsophagal refluks. Tann 11 og 22 hadde store komposittfyllinger. Tann 22 sto ca. 3 mm i palatinal posisjon i kryssbitt. Den kliniske kronelengden på 11 var flere millimeter for kort, gingiva på 21 var flere millimeter retrahert, fargen på fortennene var ca. A6, og flere fortenner viste tegn til erosjon på palatinalflatene. Det var ugunstige belastningsforhold for en tradisjonell 3-leddsbro på 11 – 22.
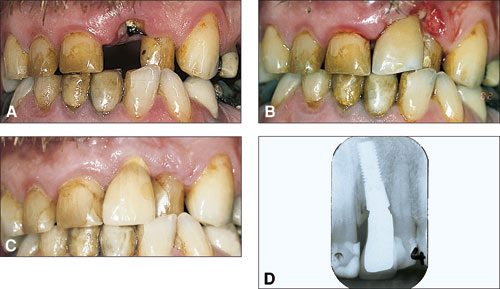
Figur 1. A: Mann, 57 år. Subgingival krone-rotfraktur på tann 21. B: Temporær krone i kompositt umiddelbart etter implantatinstallasjon. C: Metallkeramisk krone etter 12 måneder. D: Røntgenbilde etter 24 måneder.
Rotresten ved 11 ble fjernet atraumatisk uten oppklapping, og det ble satt inn et 13x5 mm implantat i samme seanse. Videre protetisk behandling ble gjort etter protokollen.
Røntgen viste 2,5 mm bentilvekst etter 30 måneder, og det var ingen retraksjon av gingiva. En klinisk kontroll etter 3 år viste friske og stabile forhold.
Kasus 2 var en 50 år gammel kvinne med mye publikumskontakt (Figur 2). Hennes arbeidsplass hadde vært gjenstand for flere omorganiseringer de siste årene, noe som ifølge henne hadde medført mye stress. Hun møtte akutt med en vertikal rotfraktur på tann 12 som ikke var synlig på røntgen og med en løsnet stiftkrone. Tann 11 var vital, 13 var tidligere erstattet med en metallkeramisk krone på implantat. Hun hadde tidligere frakturert flere tenner lateralt i 1. og 2. kvadrant, som var erstattet med implantatbroer i 1994. Gingiva i 1. og 2. kvadrant var tydelig retrahert. Hennes underkjeveincisiver ble behandlet for alvorlig slitasje for 9 år siden. Bittskinne om natten var anbefalt, og hun hadde brukt den periodevis i over 10 år.
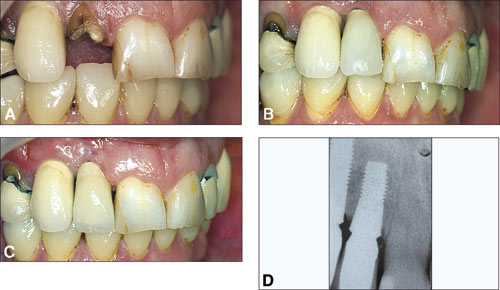
Figur 2. A: Kvinne, 50 år. Subgingival krone-rotfraktur på tann 12. B: Temporær krone i kompositt umiddelbart etter implantatinstallasjon. C: Metallkeramisk krone etter 12 måneder. D: Røntgenbilde etter 24 måneder.
På denne pasienten var det vanskelig å stille en differensialdiagnose mellom bruksisme, attrisjon og abrasjon. Terapivalget ville imidlertid være det samme uansett årsak. Hun ønsket ikke bro fra implantat 13 til vital tann 11, men ville ha implantat siden hun hadde gode erfaringer med dette. Det ville bli pasientens 4. implantatbehandling på 10 år.
Roten ble fjernet atraumatisk uten oppklapping. Deretter ble det satt inn et 11x5 mm implantat i samme seanse. Den videre protetiske behandlingen ble utført etter protokollen. Etter 24 måneder viste røntgen en bentilvekst på 0,6 mm. Det var ingen retraksjon av gingiva, og det var fortsatt friske og stabile forhold.
Drøfting
Kan implantatbehandling være en kostnadseffektiv akuttbehandling ved tap av en enkelttann på grunn av rotfraktur? Dette må vurderes opp mot en tradisjonell treledds bro og blir blant annet et spørsmål om langtidsprognosen for behandlingsalternativene. Det må taes hensyn til mange forhold, bl.a. til å skåne nabotenner, tidsforbruk og antall besøk, økonomi og vurdering av eventuelle komplikasjoner og revisjoner, og hva som er enklest å vedlikeholde og medfører minst odontologiske problemer på sikt. Ifølge en metaanalyse av Scutia (6) var 13 % av tradisjonelle broer etter 10 år tapt eller måtte revideres. Berglund (7) viste i en systematisk oversikt at mindre enn 1 % av implantater etter standardprotokollen går tapt før belastning og ca. 2 % etter belastning. I en metaanalyse fant Esposito (8) ingen signifikant forskjell mellom sen belastning og direktebelastning.
I en sveitsisk studie på tradisjonelle treledds broer og enkelttannsimplantater ble det funnet at implantatbehandling medførte flere besøk, men samlet behandlingstid var omtrent lik (9). På lang sikt var implantatbehandling rimeligere, målt i sveitsiske franc, enn brobehandling. Under sveitsiske forhold ble det konkludert at avveiningen av kostnad og effekt favoriserer implantatbehandling.
Bruksisme
Bruksisme er ofte nevnt som en kontraindikasjon mot implantatbehandling uten at det blir opplyst hvilken definisjon som blir brukt og hvordan diagnosen blir stilt.
Bruksisme defineres på svært ulike måter ut fra det man kan finne på Internett, oganses i dag for å være en sentral lidelse og ikke lenger en perifer tilstand. Søkelyset rettes nå mer mot patofysiologiske forhold i sentralnervesystemet. Det skilles mellom en dagform og en nattform av bruksisme. Nattformen diagnostiseres ofte på et søvnlaboratorium ved hjelp av polysomnografisk analyse. Bruksisme må skilles fra tilstander som ikke har sin umiddelbare årsak i sentralnervesystemet:
attrisjon (tannslitasje forårsaket av kontakt mellom tannoverflater);
abrasjon (tannslitasje forårsaket av fremmedlegemer) og
erosjon (tap av tannens hardvev gjennom en kjemisk prosess som ikke involverer påvirkning av bakterier).
Det faktum at det ikke skjedde noen form for mekaniske eller biologiske komplikasjoner på tre år kan tyde på at de aktuelle pasientene ikke var «rene» bruksister. Kan det tenkes at de to pasientene har en form for parafunksjon som var betinget av perioder med nattlig refluks? Miyawaki og medarbeidere (10) har vist at bruksister hadde en signifikant høyere frekvens av nattlig mastikatorisk muskelaktivitet og både hyppigere og lengre perioder med gastro-øsophagal refluks. Forfatterne antyder at nattlig bruksisme er en funksjon av refluks. Denne parafunksjonelle muskelaktiviteten ble signifikant redusert gjennom egnet medisinering mot refluksen.
Kontraindikasjoner og reservasjoner
Det finnes en rekke kontraindikasjoner eller tilfeller hvor man etter dagens kunnskap bør være restriktiv med immediatinnsetting og/eller -belastning hos pasienter med tannslitasje:
Kasus hvor det er foretatt bentransplantasjon eller hvor gapet mellom implantatet og alveolveggen er større enn 2 – 3 mm.
Utilstrekkelig primærstabilitet for implantatet.
Et ugunstig lengdeforhold mellom krone og rot.
En tynn eller defekt bukkal benlamell.
Et dypt bitt av type Angle klasse II.
Pasienter med penicillinallergi. Penicillinallergi er til en viss grad korrelert til dårligere prognose ved direkte innsatte implantater hos pasienter med en periodontal biotype 2 (tynn og smal festet gingiva og lite palatinal benmengde (M. Gelb, personlig meddelelse)).
Generelle medisinske kontraindikasjoner.
Akutt kirurgi ved rotfrakturer
Et annet viktig moment er problemet med rotfrakturer og synet på planlagt og akutt kirurgi. Pasienten har som regel et akutt estetisk problem. En immediat partiell protese kan være umulig av logistiske, protetiske eller psykososiale grunner. Et rotfragment med dårlig prognose som er opphav til symptomer, må som regel fjernes innen kort tid.
Etter en dyp vertikal eller horisontal rotfraktur kommer raskt en infeksjon med hevelse, smerter, fisteldannelse og ofte også en løsnet stiftkrone. Parallelt, og som en konsekvens av dette, resorberes den bukkale benlamellen. Etter ekstraksjon uten samtidig implantatbehandling tapes ca. 2 – 4 mm benhøyde i løpet av de tre første månedene med retraksjon av gingiva. Er benet først tapt, lar det seg ikke rekonstruere uten bruk av avanserte metoder for økning av benmengden.
Vertikal og horisontal benresorpsjon i den estetiske sonen kan ha flere uheldige estetiske, fonetiske og funksjonelle konsekvenser. Det anses derfor som spesielt viktig å unngå resorpsjon av det bukkale benet ved å fjerne rotresten så fort som mulig og treffe tiltak som bevarer ben og bløtvev.
Når implantatbehandlingen er indisert i et egnet område, er det derfor nærliggende å redusere to inngrep til ett: Fjerne roten og sette inn et implantat i samme seanse. En trenet kirurg bruker som regel lengre tid til skånsom fjerning av en rotrest enn til installasjon av selve implantatet. Når det gjelder allmennmedisinske aspekter, synes det å herske enighet om at «våger man å ekstrahere en tann, våger man også å installere et implantat.»
Dersom nabotennene er uskadet eller har velfungerende kroner blir indikasjonen for implantatet klarere enn ellers.
Konklusjon
Rotfrakturer i den estetiske sonen kan med god prognose akuttbehandles med implantater uten å klappe opp, dersom forholdene ligger til rette for det og nødvendige protetiske hensyn taes. De beste «kandidatene» synes å være små sentraler og lateraler fordi de har gunstig rotdiameter.
Vår egen observasjon og oppfølging av denne pasientgruppen indikerer at abrasjon, attrisjon og/eller erosjon ikke behøver å være en kontraindikasjon mot direktbelastning av implantater.
English summary
Flapless immediat installation and early functional loading in the estethic zone in two cases of acute root fracture and dental parafunction. A case report
The topic is to present a concept to treat acute root fractures in the esthetic zone. Immediate implant installation and early functional loading may be a costeffective and safe method when compared with a traditional 3-unit bridge. Certain surgical and prosthetic rules and precautions are recommended. The presence of parafunction does not necessarily exclude the use of implants as a treatment option. After an observation period of three years the situation is still stable in the patients presented.
Sefranek T. Direkte innsetting og belastning av implantater hos pasienter med rotfrakturer og tannslitasje. Nor Tannlegeforen Tid. 2006;116:628–31. doi:10.56373/2006-10-5
Referanser
1. Glauser R, Rée A, Lundgren AK, Gottlow J, Hammerle CH, Schärer P. Immediate occlusal loading of Brånemark implants applied in various jawbone regions: a prospective 1-year clinical study. Clin Implant Dent Relat Res 2001; 3: 204 – 13.
2. Ericson I, Randow K, Nilner K, Petterson A. Early functional loading of Brånemark dental implants. 5-year clinical follow-up study. Clin Implant Dent Relat Res 2000; 2: 70 – 7.
3. Malo P, Rangert B, Dvärsäter L. Immediate function of Brånemark implants in the esthetic zone: a retrospective study with 6 months to 4 years of follow-up. Clin Implant Dent Relat Res 2000; 2: 138 – 46.
4. Rocci A, Martignini M, Gottlow J. Immediate loading in the maxilla using flapless surgery, implants placed in pretermined positions and prefabricated provisional restaurations: A retrospective 3-year clinical study. Clin Implant Dent Relat Res 2003; 5: 29 – 36.
5. Meredith N, Alleyne D, Cawley P. Quantitative determination of the stability of the implant-tissue interface using resonance frequency analysis. Clin Oral Impl Res 1996; 7: 261 – 7.
6. Scutia MS, Bader JD, Shugars DA. Meta-analysis of fixed partial denture survival prostheses and abutments. J Prostet Dent 1998; 79: 459 – 4.
7. Berglundh T, Persson L, Klinge B. A systematic review of the incidence of biological and technical complications in implant dentistry reported in prospective longitudinal studies of at least 5 years. J Clin Periodontol 2002; 29 (Suppl. 3): 197 – 212.
8. Esposito M, Worthington HV, Thomsen P, Coulthard P. Interventions for replacing missing teeth: different times for loading dental implants. Cochrane Database 2004; 3: CD003878.
9. Brägger U, Krenander P, Lang N. Economic aspects of single-tooth replacement. Clin Oral Impl Res 2005; 16: 335 – 41.
10. Miyawaki S, Tanimoto Y, Araki Y, Katayama A, Fujii A, Takano-Yamamoto T. Association between nocturnal bruxism and gastroesophageal reflux. Sleep 2003; 26: 939–40.
En utvidet referanseliste kan fåes hos forfatteren.
Adresse: Thomas Sefranek, postboks 24, 8455 Stokmarknes. E-post: thomas.sefranek@tnett.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Sefranek T. Direkte innsetting og belastning av implantater hos pasienter med rotfrakturer og tannslitasje. Nor Tannlegeforen Tid. 2006;116:628–31. doi:10.56373/2006-10-5