Bleking av tenner
Bleking av avitale, misfargede tenner har en lang klinisk historie, mens eksternbleking av tenner slik vi kjenner den i dag, ble introdusert i 1989. I EU/EØS er tannblekemidler klassifisert som kosmetikk. EU-reguleringen innebærer at de fleste tannblekemidler ikke tillates solgt på grunn av for høyt innhold av det virksomme stoffet hydrogenperoksid. Tannblekemidler kan imidlertid godkjennes som medisinsk utstyr. Slike preparater kan benyttes til bleking av tenner dersom behandlingen er basert på en odontologisk faglig holdbar diagnose. Kosmetisk justering av tannfargen utelukkende for å etterfølge pasientens ønsker, er derfor ikke tilrådelig. Benyttet på riktige indikasjoner oppnås god effekt av tannbleking, og tennene vil kunne beholde fargen i lang tid. Bivirkninger som ising i tennene og irritert tannkjøtt forekommer hyppig. Det er beregnet at ved tannlegestyrt hjemmebleking kan pasienten svelge ned så mye blekemiddel at eksponeringen nærmer seg tålegrensen for slike stoffer.
En naturlig del av tannhelsetilbudet er å bevare eller gjenskape tennenes «hvithet». Eksterne misfarginger i form av belegg på tennene lar seg fjerne ved depurasjon og puss. Bleking med hjelp av ulike kjemikalier er en metode for å fjerne misfarginger som har trengt inn i emalje og dentin. Slike misfarginger kan ses i sammenheng med mineraliseringsforstyrrelser, i mikroskopiske groper og furer i emaljen, rundt fyllinger, i forbindelse med nekrose i pulpa eller ved endodontisk behandlede tenner. Oblitererte tenner virker ofte gulaktige, men dette skyldes endret translucens og ikke fargestoffer. Det samme er tilfellet for den aldersbetingende fargeforandring som finner sted. Bleking av avitale, misfargede enkelttenner ble beskrevet allerede i 1864, og en rekke forskjellige medikamenter som klor, natriumperoksid, natriumperborat og hydrogenperoksid har vært anvendt (1). Hjemmebleking av tenner slik vi kjenner den i dag, ble introdusert i 1989 (2), selv om det langt tidligere var observert at hydrogenperoksid benyttet som antiseptikum og lagt i en skinne i tillegg ga pasienten hvitere tenner (3). Oversiktsartikler om tannbleking har vært presentert tidligere i nordiske tidskrifter (4,5). Den foreliggende artikkelen er en oppfølging som bringer inn nyere litteratur på feltet.
Det skilles mellom intern- og eksternbleking av tenner. Ved internbleking må tannen ha en tett rotfylling som forsegles koronalt med en fylling innen blekemidlet appliseres i kronepulpakammeret, eventuelt også i den mest koronale del av pulpakanalen. Eksternbleking kan foretas uten inngrep i tannen og utføres enten mens pasienten sitter hos tannlegen, eller det lages en individuell skinne hvor pasienten selv appliserer blekemidlet, såkalt tannlegestyrt hjemmebleking. I tillegg finnes det blekemidler i håndkjøp, ofte over postordre.
De blekemidlene som benyttes i dag (Tabell 1), har alle hydrogenperoksid som det aktive stoffet. Både natriumperborat og karbamidperoksid avgir hydrogenperoksid, som igjen spaltes til blant annet frie radikaler. Frie radikaler oksiderer eller bryter ned de store fargemolekylene til mindre molekyler som har en lysere farge (6). Fargestoffer som inkorporeres under mineraliseringen, for eksempel fra tetracykliner, kan være vanskelig å bleke ved at de er bundet til den uorganiske del av tannsubstansen, mens fargestoffer som trenger inn etter mineraliseringen, gjerne er bundet til organiske molekyler og tilgjengelig for blekemidler (4). Ett unntak er misfarginger fra metallioner som ikke lar seg bleke. Utover disse mer generelle retningslinjer er det imidlertid vanskelig å forutse resultatet av en blekebehandling. Resultatet av blekingen er avhengig av konsentrasjonen av blekemidlet, avom blekemidlet trenger inn til misfargingen og om det forblir der lenge og ofte nok til å spalte de fargede molekylene.
Blekemiddel |
Blekemetoder |
|||
|---|---|---|---|---|
Internbleking |
Eksternbleking |
|||
Klinikkbleking |
Tannlegestyrt hjemmebleking |
Håndkjøpspreparater |
||
Natriumperborat i vann (opp til 70 %) |
X |
|||
Natriumperborat + hydrogenperoksid (3 – 35 %) |
X |
|||
Hydrogenperoksid (5 % – 35 %) |
X |
X |
X |
|
Karbamidperoksid (10 % – 35 %) |
X |
X |
X |
X |
Internbleking av avitale tenner
Behandlingen gjøres gjerne ved å legge inn i pulpakavum en pasta som skiftes ukentlig. Hvis effekten uteblir etter 2 – 3 gangers behandling, kan det suppleres med bleking på klinikken (7), se Fig. 1. Ved at behandlingen gjentas til ønsket effekt er oppnådd, er det rapportert 90 % vellykkede kasus umiddelbart etter behandling med for eksempel natriumperborat oppslemmet i vann (8). Oppfølgingsstudier har indikert at internbleking gir et varig resultat i de fleste tilfellene. Etter ett år var det tilbakefall i 7 % av tennene (9), og 80 % vellykkede kasus er blitt rapportert etter 3 og 5 år (8, 10).
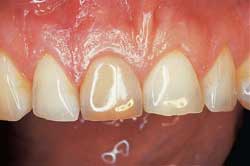
Fig. 1. A: Endodontisk behandlet 11 med gulbrun misfarging etter traume for 12 år siden. Mann, 35 år.
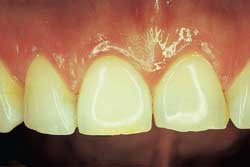
Fig. 1. B: Resultatet tre år etter internbleking med bruk av natriumperborat oppslemmet i vann i tre uker med ukentlig skift av innlegg..
Cervikal rotresorpsjon er en betennelsesmediert ekstern resorpsjon av roten og kan være en bivirkning av intern bleking (7) (Fig. 2). I løpet av en tiårsperiode er det publisert 8 kasus med cervikal rotresorpsjon etter internbleking, og hvor tannen ikke hadde vært utsatt for traume (7). I en mindre oppfølgingsstudie av 58 internblekede tenner (30 % H202 og oppvarming) ble det funnet cervikal rotresorpsjon i 7 % av tennene (11), mens det i en tilsvarende studie med 112 tenner (NaBO3 oppslemmet i 30 % H2O2) ikke ble funnet slike skader (12). Typisk diagnostiseres resorpsjonen flere år etter at behandlingen er utført (11,13). Etiologien er noe uklar, men i mange tilfeller er det brukt høye konsentrasjoner med H2O2 og oppvarming i forbindelse med klinikkbleking (7,11). Det antas videre at blekemidlet kan ha penetrert dentinkanalene og trengt ut i periodontiet og startet en kjemisk betinget inflammasjon. En annen mulighet er at dentinets struktur endres slik at det blir betraktet som et fremmedlegeme med en etterfølgende immunologisk betinget betennelse (13). Fraktur av tannkronen er også observert etter internbleking (14), og kan skyldes en kombinasjon av vevstap ved rotbehandlingen og blekingens effekt på kalsiumnivået i emalje og dentin (15).
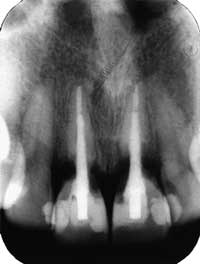
Fig. 2: Cervikal rotresorsjon i 11 og 21 diagnostisert 12 år etter internbleking. Tennene var rotbehandlet på grunn av omfattende karies. Ingen opplysninger om traume. To år etter rotbehandlingen var tennene misfarget, og det ble utført internbleking med natriumperborat og 3 % hydrogenperoksid. Da resultatet ikke var tilfredsstillende etter tre ukers behandling, ble det supplert med klinikkbleking med 35 % hydrogenperoksid og varme i to ganger 30 minutter med én ukes mellomrom..
Eksternbleking
Eksternbleking kan enten utføres av tannhelsepersonell på klinikken eller av pasienten hjemme etter instruksjon av tannhelsepersonellet. Ved bleking på klinikken (Fig. 3) beskyttes gingiva med tettsittende kofferdam eller blekeskinne. Et kraftig sug anbefales slik at systemisk påvirkning av pasienten unngås. Det benyttes hydrogenperoksid (30 – 35 %) som gel, pasta eller i væskeform, eller karbamidperoksid (gjerne18 – 35 %) som gel (Tabell 1). Bleketiden er ca. 30 minutter, og blekemiddelet kan skiftes en eller flere ganger i løpet av denne tiden. Prosedyren gjentas 2 – 3 ganger med ca. én ukes mellomrom. Den kjemiske blekeprosessen kan eventuelt akselereres med bruk av varme fra et elektrisk varmeaggregat, en varmelampe eller en lyspolymeriseringslampe. Ved bleking hjemme (Fig. 4) appliseres karbamidperoksid (10 – 16 %) eller hydrogenperoksid (5 – 7 %) som gel (Tabell 1) i en individuelt fremstilt blekeskinne. Skinnen må slutte tett til tennene langs collum og ikke berøre gingiva. Pasienten gis grundig instruksjon av tannhelsepersonell i bruk og faremomenter. Det anbefales at pasienten bleker 1 – 2 ganger daglig i ca. 30 minutter gjennom en 2 – 4 ukers periode. Alternativt kan blekeskinnen anvendes om natten.
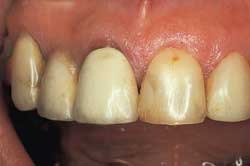
Fig. 3. A: Ubehandlet tann 21 og plastdekket tann 22 var blitt mørkere enn porselenskronen på tann 11. Pasienten ønsket av estetiske grunner en lys krone på 21. Kvinne, 55 år..
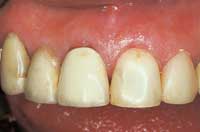
Fig. 3. B: Resultatet etter ekstern klinikkbleking med 35 % hydrogenperoksid og varme fra to polymeriseringslamper i to ganger 30 minutter med én ukes mellomrom..
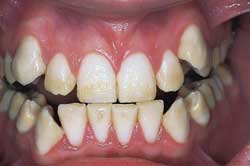
Fig. 4. A: Kraftige gule misfarginger av alle tenner i forbindelse med amelogenesis imperfecta. Pike, 13 år..
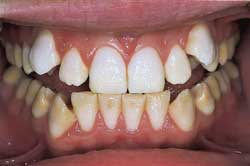
Fig. 4. B: Resultatet etter tannlegestyrt hjemmebleking av overkjevefronten med 10 % karbamidperoksid, to ganger daglig i 30 minutter i to uker.
Det er få vitenskapelige studier over effektivitet og varighet av ekstern bleking. De første subjektivt synlige fargeendringer ved hjemmeblekingses etter 2 – 4 dager (16). Det er ofte en oppfatning at desto lenger man bleker, jo større er sjansen for et vellykket resultat. I en liten studie (38 pasienter) fant man 92 % vellykkede kasus etter bruk av blekemiddel med 10 % karbamidperoksid i åtte timer hver natt i seks uker (17). Ytterligere oppfølging av disse pasientene viste at 74 % av de 26 som møtte til undersøkelse etter 1,5 år, var uten tilbakefall, og etter 3 år var fortsatt 62 % av 23 pasienter tilfredse (17). I en studie med 24 pasienter fant man at 14 netters behandling med 10 % karbamidperoksid resulterte i en gjennomsnittlig lysning av tennene tilsvarende åtte enheter på en Vita fargeskala som var oppstilt fra lyseste til mørkeste farge (18). Etter to år var tennene i gjennomsnitt mørknet to trinn på skalaen. Det synes ikke å være noen forskjell i resultatet av behandlingen enten det velges tannlegestyrt hjemmebleking eller klinikkbleking (19). Det er vanskeligere å få et vellykket resultat med oblitererte tenner fordi det er endret translucens og ikke fargestoffer som har gjort tannen mørkere (Fig. 5).
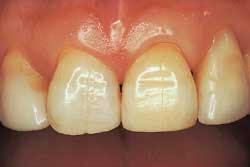
Fig. 5. A: Oblitert tann 21. Kvinne, 35 år..
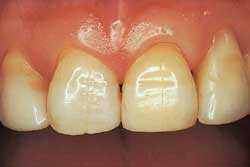
Fig. 5. B: Resultatet etter ekstern klinikkbleking med 35 % hydrogenperoksid og varme (fra to polymeriseringslamper) i to ganger 30 minutter med én ukes mellomrom..
Lokale bivirkninger ved eksternbleking
Ising i tennene som følge av hypersensitive tenner er vanlig. Mellom 15 % og 65 % av pasienter som har brukt 10 % karbamidperoksid til hjemmebleking, oppgir slike reaksjoner (16, 20). Ved klinikkbleking med H2O2 og samtidig oppvarming opptrer slike bivirkninger enda hyppigere (70 – 78 %) (21, 22). Normalt varer slik hypersensitivitet i 1 – 4 dager etter at behandlingen opphører (16, 20 – 22). I en studie som sammenlignet to ulike produkter (10 % karbamidperoksid i begge) rapporterte henholdsvis 55 % og 74 % av pasientene bivirkninger i form av hypersensitivitet i tennene og irritert tannkjøtt. For 11 % av pasientene var reaksjonene så ubehagelige at de avbrøt behandlingen (23).
I laboratorieforsøk er det påvist at hydrogenperoksid trenger inn til pulpa ved bleking av tenner med karbamidperoksid. Dette gjelder både intakte tenner (24) og tenner med fyllinger (25). Konsentrasjonen av karbamidperoksid eller H2O2 i pulpa ble ikke bestemt i disse studiene, og hvilken klinisk betydning funnene har, er foreløpig uklart. I tre eksperimentelle studier har man ikke funnet effekter av 35 % H2O2 i pulpa på humane premolarer med observasjonstid opp til 30 dager (21, 26, 27). I to eksperimentelle studier på hund ble det observert forbigående pulpareaksjoner med inflammasjon og skader på dentin og odontoblastlaget (28, 29). Oppvarming av blekemidlet syntes ikke å forverre reaksjonen i pulpa (28).
Høye konsentrasjoner av H2O2 (30 – 35 %) kan føre til alvorlige etseskader på gingiva, og i dyreforsøk har lavere konsentrasjoner (2 – 3 %) over lengre tid gitt betennelsesreaksjoner og ødemer i gingiva (30). I to mindre kliniske studier er det rapportert at mellom 25 % og 30 % av pasientene erfarte sårhet i tannkjøttet mens blekingen pågikk (16, 23).
Det er ikke entydig vist at blekemidler skader emaljen, men flere studier tyder på dette. Det spekuleres på om lav pH i preparatene kan være en forklaring (31). I en nyere laboratorieundersøkelse er det funnet endringer i emaljen ved bruk av 35 % karbamidperoksid, men ikke ved lavere konsentrasjoner (32). Scanning elektronmikroskopiske undersøkelser av emaljen på tenner som ble bleket og senere ekstrahert, viste tap av det ytterste aprismatiske emaljelaget (33). Ved en tilsvarende undersøkelse hvor det ble tatt avtrykk og laget epoksymodeller etter bleking, ble det ikke funnet emaljeforandringer (34).
Selv om resultatene ikke er godt dokumentert, synes tennene å være mottagelige for fargestoffer umiddelbart etter behandlingen. Fyllingsmaterialer påvirkes også. Det er registrert økt korrosjon av amalgam med økt frigivelse av kvikksølv og økt oppløsning av glassionomerfyllinger (35). Plastfyllinger som legges i løpet av det første døgnet etter en bleking, er vist å ha svakere binding til tannsubstansen (36). Dette skyldes at hydrogenperoksid retineres i tannen og blir frigitt som oksygen over tid. Oksygenet hemmer polymerisasjonen av plastmaterialer.
Mutagene og kreftfremkallende egenskaper
Mutagene effekter av hydrogenperoksid og karbamidperoksid er studert i bakteriesystemer, isolerte celler og forsøksdyr (for oversikt se (37)). Peroksider har vist mutagene egenskaper i forskjellige bakteriesystemer og i isolerte celler, men denne effekten forsvinner hvis det tilsettes metaboliserende enzymer. Det er ikke funnet at hydrogenperoksid er mutagent i forsøksdyr.
Hydrogenperoksid tilført forsøksdyr via drikkevannet økte i sterk grad forekomsten av hyperplasier og i mindre grad forekomsten av svulster i øvre del av tynntarmen (38). Utviklingen av svulster var omvendt relatert til aktiviteten av et spesielt enzym, katalase, i tarmen (39). Flere studier har vist at hydrogenperoksid virker som en tumor-promotor, dvs. øker effekten av kreftfremkallende stoffer om eksponeringen skjer til omtrent samme tid (40,41). Verdens helseorganisasjons krefteksperter har konkludert med at det er visse holdepunkter for at hydrogenperoksid er kreftfremkallende i forsøksdyr, og at det mangler data for å vurdere kreftfaren hos mennesker (42). En ekspertkomité under EU-kommisjonen (Scientific Committee on Cosmetic Products and Non-Food Products intended for Consumers) har vurdert hydrogenperoksidholdige blekemidler. Den konkluderer med at H2O2-eksponering kan forårsake munnhulekreft hos spesielt disponerte, og at H2O2 øker risikoen for munnhulekreft blant individer som er eksponert for kreftfremkallende stoffer som tobakk og alkohol (43).
Akutt toksisitet
Tilførsel av hydrogenperoksid i drikkevannet og sondeforing med hydrogenperoksid eller karbamidperoksid har vært benyttet for å studere toksisiteten i forsøksdyr. En dose karbamidperoksid (15 mg karbamidperoksid per kg kroppsvekt) resulterte i ulcerasjoner i magesekken til forsøksdyrene en time etter eksponering (44). Begynnende tilheling var observert etter 24 timer. Ved gjentatte eksponeringer med hydrogenperoksid er det observert manglende vektøkning (45) og redusert inntak av vann og mat (46). På bakgrunn av slike toksisitetsstudier har man anslått at den høyeste dosen som kunne gis uten at skade inntrådte, var 20 – 40 mg H2O2 per kg kroppsvekt per dag (45, 46).
Risikovurdering
Resultatene fra toksisitetstestingen kan benyttes til å vurdere om tannbleking representerer en helsefare for pasienten. Ved å ta utgangspunkt i de doser som har gitt effekter i dyreforsøk, og legge inn en sikkerhetsfaktor for å ta høyde for forskjeller mellom dyr og mennesker, er det beregnet en faregrense på 0,1 g blekemiddel med 10 % karbamidperoksid, tilsvarende den styrken som brukes i mange blekemidler (44). Det betyr at dersom pasienten svelger mer enn 0,1 g av blekemidlet, er det fare for skader i svelg eller magesekk.
Vi har forsøkt å bestemme hvor mye blekemiddel som pasienten kan utsettes for i løpet av én blekeseanse med hjemmebleking. Ved bleking av én kjeve anvendes fra 0,5 – 0,9 g blekemiddel (37, 44). Hvis man anslår at 10 % av dette svelges ned av pasienten, vil han eksponeres for 0,05 – 0,09 g. Det høyeste estimatet er nær den faregrensen som er beregnet for blekemiddel med 10 % karbamidperoksid. Det innebærer at det er en viss fare for skader som følge av hjemmebleking, spesielt hvis skjeen overfylles eller pasienten biter hardt og mye på skjeen under blekingen. Anslaget på at 10 % blir svelget under bleking, er også lavt, da det er rapportert at så mye som 50 % av blekemidlet er forsvunnet fra skjeen etter en time (47).
Det hevdes at det ikke er rapportert signifikante bivirkninger ved tannlegestyrt hjemmebleking (37). Et ankepunkt er at de undersøkelsene som man refererer til, kan ha vært for små til å oppdage eventuelle bivirkninger. Hvis bivirkninger opptrer sjelden, må eksponert gruppe og kontrollgruppe hver bestå av flere hundre pasienter, og dette har ikke vært tilfelle i de refererte studier. Underrapportering fra pasientenes side kan være en annen grunn til at bivirkninger ikke oppdages. Ønsket om hvitere tenner kan være så stort at pasientene aksepter noe ubehag ved behandlingen.
Legale og etiske aspekter
EU-kommisjon uttalte i 1996 at tannblekemiddel er å anse som kosmetikk, og skal reguleres i henhold til kosmetikklovgivningen. I kosmetikklovgivningen er det en øvre grense for innholdet av H2O2 i tannhelseprodukter på 0,1 %. Enhver omsetning av tannblekemiddel både som håndkjøpspreparater og til profesjonelt bruk med høyere innhold av H2O2 enn dette, er forbudt. Normalt regulerer lovgivningen bare omsetningen, men EU-kommisjonen presiserte at også bruk av midler med over 0,1 % H2O2 ikke er tillatt til tannbleking, verken av tannleger eller forbrukere. Dagens blekemidler inneholder ca. 3 – 15 % aktivt H2O2 etter omdannelse fra karbamidperoksid (Tabell 1) og vil således være ulovlige i henhold til kosmetikkreguleringen.
EU-kommisjonens uttalelse er imidlertid ikke absolutt bindende, idet man kan ha situasjoner for medisinsk eller odontologisk anvendelse av tannblekemidler. Tannblekemidler kan således godkjennes som medisinsk utstyr etter definisjonen og kravene i Direktiv for medisinsk utstyr og benyttes til «behandling eller lindring av sykdom», eller «behandling, lindring eller kompensasjon for skade eller handikap». Flere blekemidler er også blitt godkjent som medisinsk utstyr, dvs. at de er CE-merket. Skal blekemidler med godkjenning som medisinsk utstyr benyttes, må det foreligge en odontologisk holdbar diagnose før behandlingen settes i gang. Slik behandling kan bare utføres eller forordnes av tannlege, eventuelt tannpleier.
Men det er likevel ikke «fritt fram» for ukritisk bruk av blekemidler innen tannpleien. Tannbleking er en odontologisk terapi, hvor et eventuelt alternativ ville vært et irreversibelt inngrep i tannen. Bleking av tenner som ut fra en faglig vurdering ikke synes å ha for mørk farge, er derfor ikke tilrådelig. Vi er klar over at en slik vurdering vil være subjektiv og påvirkbar av pasientens ønsker. Vi anmoder likevel tannleger og tannpleiere om å være seg sitt faglige og juridiske ansvar bevisst, og begrense tannbleking til de kasus hvor behandlingen virkelig er berettiget.
English summary
Tooth bleaching
Efficacy, duration, side effects and ethical considerations
Tooth bleaching requires a proper diagnosis, and must be regarded as an alternative to dental procedures like laminates and full crown therapy. It is not recommended perform cosmetic adjustment of the tooth color to solely to comply with the demand of the patient. Tooth bleaching can be performed in the dental office or at home, supervised by the dentist (night guard bleaching). Both external (vital tooth bleaching) and internal bleaching of the teeth have good efficacy and long lasting effects if carried out on selected cases. High frequencies of tooth sensitivity and gingival irritation are reported in clinical studies evaluating tooth bleaching. Risk assessment reveals that night guard bleaching causes the patient to be exposed to doses of bleaching agent close to the estimated safety margins, especially when excessive biting on the tray is performed.
Referanser
Listen inneholder referanser fra 1993 og fremover. Fullstendig liste fås ved henvendelse til forfatterne.
Heymann HO. Conservative concepts for achieving anterior esthetics. J Calif Dent Assoc 1997; 25: 437 – 43.
Pallesen U. Blegning af tænder: Indikation, klinik og biologiske hensyn. Tandlægebladet 1993; 97: 362 – 72 og Nor Tannlegeforen Tid 1993; 103: 526 – 36.
Pallesen U. Blegning af misfarvede tænder. In: Odontologi ’96. Hjørting-Hansen E, editor. København: Munksgaard; 1996: 1 – 24.
Sun G. The role of lasers in cosmetic dentistry. Dent Clin North Am 2000; 44: 831 – 50.
Baratieri LN, Ritter AV, Monteiro S, de Andrada MAC, Vieira LCC. Nonvital tooth bleaching: Guidelines for the clinician. Quintessence Int 1995; 26: 597 – 608.
Rotstein I, Mor C, Friedmann S. Prognosis of intracoronal bleaching with sodium perborate preparations in vivo: 1-year study. J Endod 1993: 19: 10 – 2.
Glockner K, Hulla H, Ebeleseder K, Städtler P. Five-year follow-up of internal bleaching. Braz Dent J 1999; 10: 105 – 10.
Abou-Rass M. Long-term prognosis of intentional endodontics and internal bleaching of tetracycline-stained teeth. Compend Contin Educ Dent 1998; 19: 1034 – 44.
Rotstein I, Dankner E, Goldmann A, Heling I, Stabholz A, Zalkind M. Histochemical analysis of dental hard tissues following bleaching. J Endod 1996; 22: 23 – 6.
Tam L. Clinical trial of three 10 % carbamide peroxide bleaching products. J Can Dent Assoc 1999; 65: 201 – 5.
Haywood VB, Leonard RH, Nelson CF, Brunson WD. Effectiveness, side effects and long term status of nightguard vital bleaching. J Am Dent Assoc 1994; 125: 1219 – 26.
Swift EJ Jr, May KN Jr, Wilder AD Jr, Heymann HO, Bayne SC. Two-year clinical evaluation of tooth whitening using an at-home bleaching system. J Esthet Dent 1999; 11: 36 – 42.
Sim CP, Koh J. Clinical comparison of two bleaching methods – A split-mouth study. J Dent Res 1995; 74: 586. Abstract 1486.
Schulte JR, Morrissette DB, Gasior EJ, Czajewski MV. The effects of bleaching application time on the dental pulp. J Am Dent Assoc 1994: 125: 1330 – 5.
Leonard RH, Haywood VB, Phillips C. Risk factors for developing tooth sensitivity and gingival irritation associated with nightguard vital bleaching. Quintessence Int 1997; 28: 527 – 34.
Walsh LJ. Safety issues relating to the use of hydrogen peroxide in dentistry. Aust Dent J 2000; 45: 257 – 69.
Oltu U, Gurgan S. Effects of three concentrations of carbamide peroxide on the structure of enamel. J Oral Rehabil 2000; 27: 332 – 40.
Bitter NC. Langzeiteffekte des Bleichens auf die Schmelzoberfläche. Phillip J 2000; 17: 197 – 203.
Leonard RH, Eagel JC, Garland GE, Matthews KP, Rudd AL, Phillips C. Nightguard vital bleaching and its effect on enamel surface morphology. J Esthet Restor Dent 2001; 13: 132 – 9.
Swift EJ Jr, Perdigão J. Effects of bleaching on teeth and restorations. Compend Contin Educ Dent 1998; 19: 815 – 20.
Dishmann MV, Covey DA, Baughan LW. The effects of peroxide bleaching on composite to enamel bond strength. Dent Mater 1994; 9: 33 – 6.
Li Y. Biological properties of peroxide-containing tooth whiteners. Food Chem Toxicol 1996; 34: 887 – 904.
International Agency on Research on Cancer. IARC Monographs on the evaluation of carcinogenic risks to humans. Re-evaluation of some organic chemicals, hydrazine and hydrogen peroxide. Vol 71. Lyon; 1999.
Scientific Committee on Cosmetic Products and Non-Food Products intended for Consumers. Hydrogen peroxide and hydrogen peroxide releasing substances in oral health products. SCCNFP/0058/98. Sammendrag på http://europa.eu.int/comm/food/fs/sc/sccp/out83_en.html og http://europa.eu.int/comm/food/fs/sc/sccp/out89_en.html (Avlest 02.03.20.)
Dahl JE, Becher R. Acute toxicity of carbamide peroxide and a commercially available tooth bleaching agents in rats. J Dent Res 1995; 74: 710 – 4.
Weiner ML, Freeman C, Trochimowicz H, de Gerlache J, Jacobi S, Malinverno G, et al. 13-week drinking water toxicity study of hydrogen peroxide with 6-week recovery period in catalase-deficient mice. Food ChemToxicol 2000; 38: 607 – 15.
Nøkkelord: Biologi; Emalje; Estetikk; Kasuistikk; Toksikologi
Adresse: Jon E. Dahl, NIOM – Nordisk institutt for odontologisk materialprøvning, postboks 70, 1305 Haslum. E-post: jon.dahl@niom.no
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Dahl JE, Pallesen U. Bleking av tenner. Nor Tannlegeforen Tid. 2002;112:368–75. doi:10.56373/2002-7-2