Diagnostikk av kjevecyster hos pasienter med Gorlins syndrom
Hovedbudskap
Gorlins syndrom er en sjelden tilstand som karakteriseres av odontogene keratocyster i kjevene og basalcellecarcinomer i huden.
Pasienter med Gorlins syndrom er strålefølsomme for både UV-stråling og røntgenstråler, da det øker risikoen for utvikling av basalcellecarcinomer. Tannlegen må derfor være bevisst retningslinjer for radiologiske undersøkelser i forbindelse med oppfølging av keratocyster hos denne pasient-gruppen.
CBCT med lavdose protokoll for påvisning av odontogene keratocyster kan være et supplement til konvensjonell panoramarøntgen-undersøkelse, til tross for at dette gir en liten økning i stråledose.
Gorlins syndrom, også kalt nevoid basalcellekarsinom-syndrom, er en sjelden autosomal dominant tilstand, hvor kliniske kjennetegn karakteriseres av basalcellekarsinomer og odontogene keratocyster. Radiologisk undersøkelse er nødvendig for å oppdage keratocystene, men dette representerer et diagnostisk dilemma på grunn av pasientens økte sensibilitet for røntgenstråling. Formålet med denne artikkelen er å beskrive retningslinjer for radiologisk undersøkelse og oppfølging av Gorlins syndrom.
Det utvikles odontogene keratocyster hos opptil 75% av pasientene med Gorlins syndrom. Panoramabilde har tradisjonelt vært den mest benyttede røntgenmetoden, men cone beam computed tomography (CBCT) er stadig hyppigere benyttet for undersøkelse og oppfølging av odontogene keratocyster i kjevene. CBCT gir dog høyere stråledose sammenliknet med panoramarøntgen. Ved å benytte CBCT med lavdose protokoll, vil stråledosen reduseres og følgelig også bildekvaliteten. Vår mangeårige erfaring viser likevel at bildekvaliteten kan være god nok for å diagnostisere odontogene keratocyster.
Tannlegen kan oppdage multiple odontogene keratocyster, særlig på barn, og kan derfor være sentrale i diagnostiseringen av Gorlins syndrom. CBCT-undersøkelse med lavdoseprotokoll, kan potensielt øke den diagnostiske verdien, til kostnad av en liten økning i stråledose, sammenliknet med panoramarøntgen.
Gorlins syndrom, også kjent som nevoid basalcellekarsinom-syndrom, er en sjelden tilstand, hovedsakelig forårsaket av en sykdomsgivende variant i PTCH1-genet [1], men også SUFU-genet [2], som påvirker normal cellevekst- og deling. Arvegangen er autosomal dominant, og 20-40 % av pasientene har en nyoppstått mutasjon. [3][4]. Tilstanden karakteriseres av basalcellekarsinomer (BCC) i huden, multiple odontogene keratocyster i kjevene, pits, som er små groper, i håndflater og på fotsåler og stort hode. Medulloblastom utvikles hos cirka 5% av barn diagnostisert med en sykdomsgivende variant i SUFU-genet [3]. Diagnosen kan påvises ved genetisk testing eller klinisk ved påvisning av hoved- og tilleggskriterier oppsummert i tabell 1.
Gorlins syndrom forekommer hos cirka 1 per 30000 personer [5]. Til tross for at tilstanden er sjelden, vil mange tannleger kunne oppdage den. Det er derfor viktig å kjenne diagnosen godt nok til å diagnostisere, behandle og følge opp tilstanden etter gjeldende retningslinjer. Tannlegen står overfor et diagnostisk dilemma da det er nødvendig med røntgenundersøkelser for å oppdage odontogene keratocyster i kjevene, samtidig som røntgenstråler gir økt risiko for utvikling av hudkreft av typen basalcellekarsinom. Formålet med denne artikkelen er å beskrive retningslinjer for radiologisk undersøkelse og oppfølging av Gorlins syndrom.
Presentasjon av emnet
Odontogene keratocyster er lokalt aggressive utviklingscyster med høy residivtendens etter fjerning [6]. Residivtendensen er høyest de første 5 årene etter fjerning av cystene, men kan oppstå 10 år etter fjerning [7]. Ettersom cystene vanligvis er asymptomatiske, kan de bli store før de oppdages klinisk. Det utvikles odontogene keratocyster hos opptil 75 % av pasienter med Gorlins syndrom [8], og 75 % av cystene utvikles før fylte 20 år [9]. Jevnlig radiologisk oppfølging er derfor nødvendig, noe som med tiden gir et høyt antall undersøkelser av den samme pasienten. Samtidig gir diagnostiske røntgen- og CT-undersøkelser [10], i tillegg til UV-stråling [1][3][8] og strålingsterapi [9], økt risiko for utvikling av basalcellekarsinomer. Basalcellekarsinomer er en type hudkreft. De vokser langsomt og metastaserer svært sjeldent, men ubehandlet vil basalcellekarsinomer gradvis vokse og kan ødelegge omliggende vev. Over 90 % av pasientene med Gorlins syndrom vil utvikle basalcellekarsinomer, og noen av disse utvikler flere hundre basalcellekarsinomer i løpet av livet. En melaninfattig hudtype er oftere assosiert med utvikling av flere basalcellekarsinom enn en melaninrik hudtype [11]. Risikoen ved røntgenundersøkelser må veies opp mot fordelen av å tidlig kunne påvise keratocyster. Målsetningen ved å fjerne cystene tidlig er å hindre at nærliggende tenner går tapt, sørge for at kjevekammen opprettholdes og kan utvikles normalt, samt å redusere residivtendensen.
Odontogene keratocyster kan diagnostiseres og følges opp med ulike radiologiske metoder som panoramarøntgen, cone beam computed tomography (CBCT), konvensjonell CT og magnetisk resonans (MR) [12]. Panoramarøntgen med kontroller hver 12.-18. måned har tradisjonelt vært mest vanlig som oppfølging [13]. Etter CBCT-maskinen sitt inntog i odontologisk praksis, er også denne metoden vanlig. Med tomografiske snittbilder, som ved CBCT og konvensjonell CT, får klinikeren god oversikt over cystenes utbredelse og relasjon til anatomiske strukturer, som maxillarsinus og mandibularkanalen, sammenliknet med konvensjonelle røntgenbilder [14]. Det er også lettere å oppdage cystene, særlig i maxilla hvor overlappende strukturer på panoramarøntgen vanskeliggjør påvisning. Den ekstra bildeinformasjonen gir dog økt stråledose til pasienten.
TAKO-senteret er et nasjonalt kompetansesenter for oral helse ved sjeldne diagnoser i Norge og er et undersenter av Nasjonalt Kompetansesenter for Sjeldne Diagnoser (NKSD). Senteret har fulgt opp 113 pasienter med Gorlin syndrom systematisk siden 2013. I samarbeid med Radiologisk avdeling ved Det odontologiske fakultet ved Universitetet i Oslo har vi utarbeidet en lavdoseprotokoll for CBCT-undersøkelser. Med utgangspunkt i tilgjengelige CBCT-maskiner, har vi benyttet enten lavdoseprogram hvor dette er tilgjengelig, eller redusert stråledosen manuelt på maskinen. Ettersom dette er en undersøkelsesmetode for å oppdage nye cyster i kjevene, ønsker vi å undersøke hele maxilla og mandibula. Dose areal produkt (DAP) er et mål på stråledose som ofte er oppgitt på CBCT-maskinen. CBCT av maxilla og mandibula med standardprotokoll har en DAP-dose på opptil 2160 mGy·cm2. Ved å redusere DAP-dosen til underkant av 170 mGy·cm2 er vår erfaring at bildekvaliteten blir forringet, men er likevel tilstrekkelig for å diagnostisere keratocyster. Dersom man i tillegg har mulighet til å sammenlikne bilder utført over tid kan man også gjenkjenne nye cyster eller residiv og følge dem opp på en trygg og pålitelig måte, selv om bildekvaliteten ikke er optimal. Figur 1 viser et eksempel på begrensningene til panoramarøntgen ved at summasjonseffekten vanskeliggjør påvisning av keratocysten. CBCT med lavdoseprotokoll gir god diagnostisk informasjon om cystens utseende og lokalisasjon, og kan dermed være en pålitelig modalitet til en relativt lav stråledose.
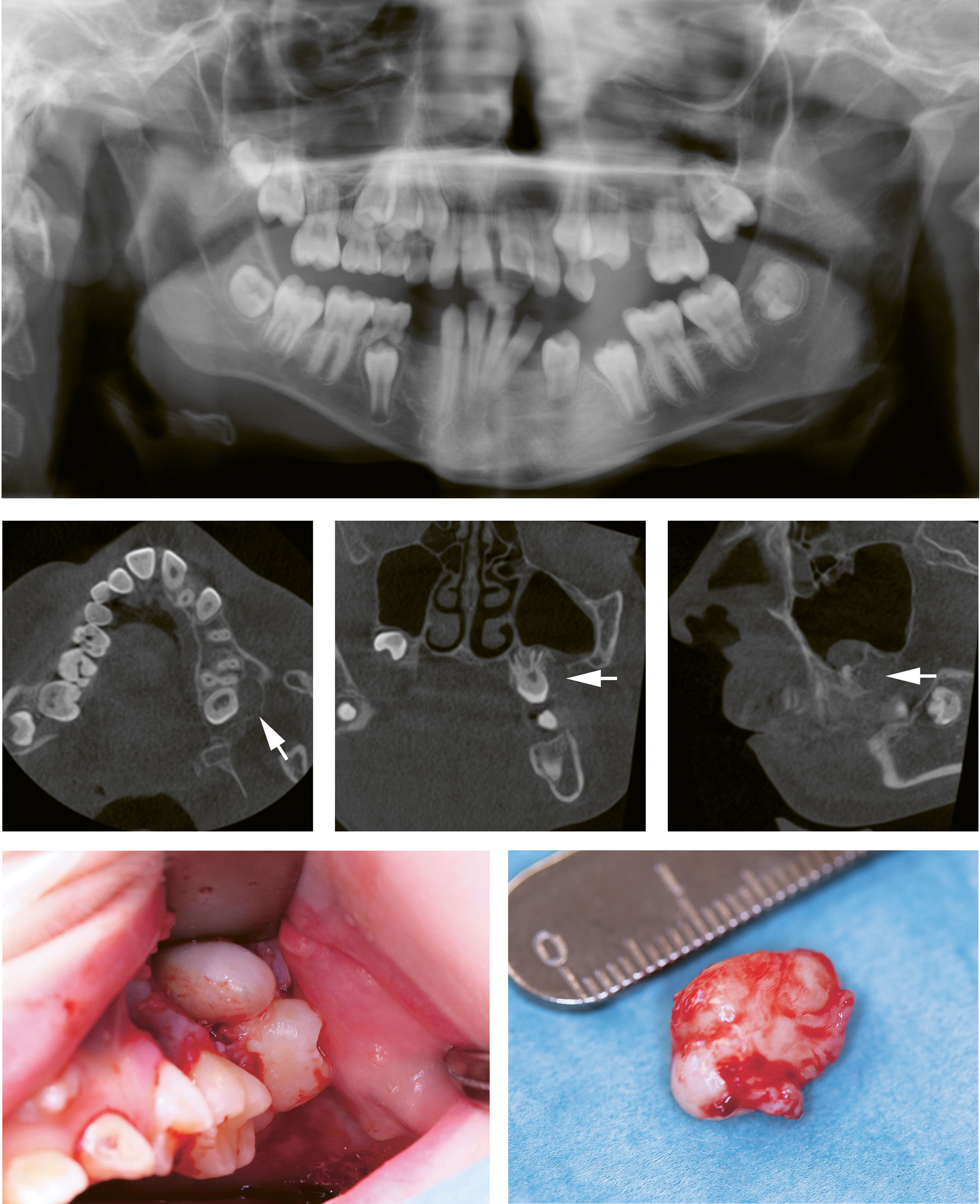
Figur 1. Påvisning av odontogene keratocyster
Jente 11 år med kjent Gorlins syndrom. Tidligere behandlet for multiple keratocyster i 2., 3. og 4.kvadrant. Panoramarøntgen viser ingen tegn til odontogene keratocyster. CBCT lavdoseprotokoll ett år senere viser radiolucent prosess buccalt for tann 27, forenlig med odontogen keratocyste. På grunn av summasjonseffekten på panoramarøntgen ville cysten ikke vært påvisbar ved denne modaliteten. Kliniske fotos viser det kirurgiske inngrepet.
Basert på anbefalinger fra litteraturen, The Gorlin Syndrome Group, samt årevis med diagnostikk, oppfølging og behandling av pasienter med Gorlins syndrom, har TAKO-senteret sammenfattet veiledende retningslinjer for radiologisk oppfølging (tabell 2). Tabellen er en del av «Anbefalinger for diagnostikk og oppfølging av individer med Gorlins syndrom», utarbeidet av en nasjonal tverrfaglig ressursgruppe for Gorlins syndrom som er lokalisert ved Rikshospitalet i Oslo.
Diskusjon med konklusjon
Gorlins syndrom er en sjelden tilstand, og skal derfor ikke mistenkes hos alle som har keratocyster. Oppdager man derimot multiple keratocyster, kanskje i kombinasjon med andre hoved- eller tilleggskriterier (tabell 1), bør pasienten henvises til relevant fagmiljø for syndromutredning.
Tannlegen kan være den første som oppdager keratocyster som tegn på Gorlins syndrom, da hudaffeksjon ofte kommer flere år etter utviklingen av kjevecystene.
Retningslinjene for radiologisk oppfølging av Gorlins syndrom har vært sprikende, og det har vært et behov for å systematisere dette basert på tilgjengelig litteratur. Målet er å påvise og behandle keratocyster tidlig, for å hindre samtidig som stråledosen holdes lav i forhold til pasientenes betydelig økte risiko for basalcellekarsinomer. Den teknologiske utviklingen har gjort store fremskritt de siste årene, noe som gjør at vi får mye bedre bildekvalitet til en lavere stråledose enn tidligere. Vi mener likevel at selv på eldre CBCT-maskiner, er det gode muligheter for dosereduksjon. Lavdose-protokoller er ikke ment for findiagnostikk, men for påvisning av keratocyster. CBCT-undersøkelse med lavdoseprotokoll gir noe høyere stråledose enn panoramarøntgen, men til gjengjeld bedre diagnostisk informasjon. Vårt forslag er derfor å skreddersy de radiologiske undersøkelsene ved å variere mellom panoramarøntgen og lavdose CBCT-undersøkelser for pasienter med kjent Gorlins syndrom.
Takk
Forfatterne ønsker å takke professor Tore A. Larheim for mangeårig støtte og veiledning, fotograf og grafisk designer Marie Lindeman Johansen, radiograf Seid Dabestani, fysiker Gerald Torgersen ved Det odontologiske fakultet, Universitetet i Oslo, samt tannlege Anvor Rossow og pedodontist og avdelingsleder Hilde Nordgarden ved Nasjonalt senter for sjeldne diagnoser, enhet munnhelse Lovisenberg Diakonale Sykehus, Oslo.
Referanser
Lo Muzio L. Nevoid basal cell carcinoma syndrome (Gorlin syndrome). Orphanet J Rare Dis. 2008;3:32.
Smith MJ, Beetz C, Williams SG et al. Germline mutations in SUFU cause Gorlin syndrome-associated childhood medulloblastoma and redefine the risk associated with PTCH1 mutations. J Clin Oncol. 2014;32:4155-61.
Evans DG. Nevoid Basal Cell Carcinoma Syndrome. In: Adam MP, Feldman J, Mirzaa GM, et al., eds. GeneReviews®. Seattle (WA): University of Washington, Seattle; June 20, 2002. (updated 2024 Feb 22)
Verkouteren BJA, Cosgun B, Reinders M, et al. A guideline for the clinical management of basal cell naevus syndrome (Gorlin-Goltz syndrome). Br J Dermatol. 2022;186(2):215-26.
Evans DG, Howard E, Giblin C, et al. Birth incidence and prevalence of tumor-prone syndromes: estimates from a UK family genetic register service. Am J Med Genet A. 2010;152A:327-32.
Pazdera, Jindrich, et al. Odontogenic keratocysts/keratocystic odontogenic tumours: biological characteristics, clinical manifestation and treatment. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub. 2014;158:170-74.
Morgan TA., Burton CC, Qian F. A retrospective review of treatment of the odontogenic keratocyst. J Oral Maxillofac Surg. 2005;63:635-9.
Manfredi M, Vescovi P, Bonanini M et al. Nevoid basal cell carcinoma syndrome: a review of the literature. Int J Oral Maxillofac Surg. 2004;33:117-24.
Kimonis VE, Goldstein AM, Pastakia B et al. Clinical manifestations in 105 persons with nevoid basal cell carcinoma syndrome. Am J Med Genet. 1997;69:299-308.
Mancuso M, Pazzaglia S, Tanori M et al. Basal cell carcinoma and its development: insights from radiation-induced tumors in Ptch1-deficient mice. Cancer Res 2004;64:934-41.
Kiwilsza M, Sporniak-Tutak K. Gorlin-Goltz syndrome--a medical condition requiring a multidisciplinary approach. Med Sci Monit. 2012;18:RA145-53.
Ünsal G, Cicciù M, Saleh RAA et al. Radiological evaluation of odontogenic keratocysts in patients with nevoid basal cell carcinoma syndrome: A review. Saudi Dent J. 2023;35:614-24.
Gorlin Syndrome Group. Surveillance: Gorlin Syndrome Group; (Sett 2025 Mars). Tilgjengelig fra URL: https://gorlingroup.org/gorlin-syndrome-surveillance/.
Lam EW, Lee L, Perschbacher SE et al. The occurrence of keratocystic odontogenic tumours in nevoid basal cell carcinoma syndrome. Dentomaxillofac Radiol. 2009;38:475-9.
Oslo universitetssykehus. Fag og forskning, Nasjonale og regionale tjenester, Senter for sjeldne diagnoser, Diagnoseinformasjon fra senter for sjeldne diagnoser, Gorlins syndrom, anbefalinger for diagnostikk og oppfølging i Norge (Sett 2025 mars). Tilgjengelig fra URL: https://www.oslo-universitetssykehus.no/fag-og-forskning/nasjonale-og-regionale-tjenester/senter-for-sjeldne-diagnoser/diagnoseinformasjon-fra-senter-for-sjeldne-diagnoser/gorlins-syndrom/#anbefalinger-for-diagnostikk-og-oppfolging-i-norge
English summary
Diagnosis of jaw cysts in patients with Gorlin syndrome
Gorlin syndrome, also known as nevoid basal cell carcinoma syndrome, is a rare autosomal dominant condition, where clinical features include basal cell carcinomas and odontogenic keratocysts. Radiological examination is necessary to detect the keratocysts, but this represents a diagnostic dilemma due to the patient's increased sensitivity to radiation. The purpose of this article is to describe guidelines for radiological examination and follow-up of Gorlin syndrome.
Panoramic imaging and cone beam computed tomography (CBCT) are modalities used for examinations and follow-up of odontogenic keratocysts in the jaws. By using a low-dose CBCT protocol, the image quality will be reduced, but good enough to diagnose keratocysts.
The dentist can detect multiple odontogenic keratocysts, especially in children, and can therefore be central to the diagnosis of Gorlin syndrome. CBCT examination with a low-dose protocol can increase the diagnostic value, at the cost of a small rise in radiation dose, compared to panoramic imaging.
Nøkkelord: Gorlin syndrome; Nevoid basal cell carcinoma syndrome; Radiology; CBCT
Akseptert for publisering 10.04.2025. Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Vestengen IK, Redfors M, Hortemo KH, Brandtzæg KH, Arvidsson LZ. Diagnostikk av kjevecyster hos pasienter med Gorlins syndrom. Nor Tannlegeforen Tid. 2025;135:668-72. doi:10.56373/68a45b8b99f26