Bo Wold Nilsen, Aili Sara, Jan-Are Kolset Johnsen, Rita Myrlund og Anders Sjögren
Hvordan kartlegger og forstår tannhelsepersonell begrepet «store vansker med psykisk og sosial mestring» i forbindelse med bittavvik?
Spesialist i kjeveortopedi, førsteamanuensis, Institutt for klinisk odontologi, Det helsevitenskapelige fakultet, UiT Norges arktiske universitet, Tromsø
Spesialist i kjeveortopedi, Tannhelsetjenestens kompetansesenter for Nord-Norge, Tromsø
Psykolog, førsteamanuensis, Institutt for klinisk odontologi, Det helsevitenskapelige fakultet, UiT Norges arktiske universitet, Tromsø
Spesialist i kjeveortopedi, ph.d.-student, Institutt for klinisk odontologi, Det helsevitenskapelige fakultet, UiT Norges arktiske universitet, Tromsø
Spesialist i kjeveortopedi, førsteamanuensis, Institutt for klinisk odontologi, Det helsevitenskapelige fakultet, UiT Norges arktiske universitet, Tromsø
Hovedbudskap
Smilevegring og mobbing på grunn av bittavvik var faktorene som ble vektlagt mest blant tannhelsepersonell ved fastsettelse av vansker med psykisk og sosial mestring.
Variasjon i hva tannleger, tannpleiere og kjeveortopeder vektlegger ved fastsettelse av vansker med psykisk og sosial mestring kan gi opphav til ulik henvisnings- og behandlingspraksis (med refusjon).
Kun en liten andel av tannhelsepersonell var i stor grad enig i at de føler seg kompetent til å vurdere hvorvidt en pasient har store vansker med psykisk og sosial mestring på grunn av bittavvik.
Det var en varierende oppfatning blant tannhelsepersonell av hvem som har hovedansvaret for å gjøre vurderingen av vansker med psykisk og sosial mestring.
Kjeveortopedene var i større grad misfornøyde med veilederen for å avgjøre om pasienten har store vansker med psykisk og sosial mestring sammenlignet med de andre yrkesgruppene.
I 2020 ble det innført en subjektiv vurdering i refusjonssystemet for kjeveortopedi. Studiens mål var å undersøke hvordan tannhelsepersonell kartlegger og forstår begrepet «store vansker med psykisk og sosial mestring» i forbindelse med bittavvik, samt hva de synes om endringene i refusjonssystemet.
Studien benyttet en «mixed method» tilnærming med bruk av fokusgrupper og spørreskjema. Digitale spørreskjema ble distribuert til tannleger, tannpleiere og kjeveortopeder i Den offentlige tannhelsetjenesten, og til private kjeveortopeder.
Svarprosenten var omtrent 20 % for tannleger og tannpleiere, og 30 % for kjeveortopeder. Tannhelsepersonell vektlegger ulike faktorer ved kartlegging av vansker med psykisk og sosial mestring i forbindelse med bittavvik. Mobbing og smilevegring var de to viktigste faktorene som ble vektlagt. Cirka 10 % av tannhelseprofesjonene var i stor eller svært stor grad fornøyd med veiledningen for å vurdere om pasienten har vansker med psykisk og sosial mestring knyttet til bittavvik. Over 70 % av kjeveortopedene oppga å være i liten eller i svært liten grad fornøyd med veilederen. Under en fjerdedel av kjeveortopedene oppga at de i svært stor eller stor grad forstår begrepet, eller føler seg kompetent til å vurdere, vansker med psykisk og sosial mestring. Tallene var noe høyere for henvisende tannhelsepersonell. Ulik forståelse av det subjektive tilleggskriteriet knyttet til psykisk og sosial mestring kan medføre at unge med bittavvik i gruppe C ikke får et likeverdig tilbud om henvisning og kjeveortopedisk behandling med refusjon.
Kjeveortopedi er et fagområde som omfatter diagnose, forebygging og behandling av kjeve- og bittavvik. Cirka en tredjedel til halvparten av norske årskull mottar kjeveortopedisk behandling, men det er påvist store regionale og sosioøkonomiske forskjeller [1][2][3]. De sosioøkonomiske forskjellene kan skyldes at kjeveortopedisk behandling i Norge, i motsetning til i resten av Norden, ikke er fullfinansiert av staten, men finansieres gjennom en kombinasjon av egenandeler og trygderefusjon [4]. Kun enkelte typer bittavvik utløser refusjonsrett etter henvisning fra tannpleier eller tannlege [1][5]. Dette betyr at det er viktig at tannpleiere, tannleger og kjeveortopeder har en lik forståelse av hva som gir refusjonsrettigheter. Det har tidligere blitt dokumentert god overenstemmelse i diagnostisering av bittavvik mellom tannleger, tannpleiere og kjeveortopeder i Norge [6].
Det norske refusjonssystemet for kjeveortopedisk behandling er basert på det som i faglitteraturen heter Norwegian Orthodontic Treatment Need Index (NOTI) [5][7]. Indeksen er gradert i fire grupper etter alvorlighetsgraden og behandlingsbehovet på bittavviket: A: svært stort, B: stort, C: klart og D: lite/ingen behov for kjeveortopedisk behandling. Folketrygden bruker gruppene for å styre trygdemidler til pasienter med størst behandlingsbehov: Gruppe A får 100 % dekning etter honorartakstene, mens gruppe B og C får henholdsvis 75 % og 40 % [8]. NOTI er basert på morfologiske avvik, men mangler verktøy for en subjektiv vurdering. Index of Orthodontic Treatment Need (IOTN), som i dag er den mest brukte behovsindeksen i Norden og Europa, har kriterier for både objektive og subjektive vurderinger [1].
I 2013 fikk Helsedirektoratet i oppdrag av Helse- og omsorgsdepartementet å foreta en analyse av stønadsutbetalingene i forbindelse med kjeveortopedisk behandling. I oppfølgningsrapporten som ble publisert i 2014 ble det påpekt at det er problematisk at folketrygden dekker kjeveortopedisk behandling i dagens omfang [3]. I rapporten ble det anbefalt at det bør foretas en helhetlig vurdering av dagens refusjonsregelverk. I 2017 publiserte Helsedirektoratet en gjennomgang av dagens regelverk hvor det ble foreslått å fjerne gruppe C for å harmonisere regelverket med de andre nordiske landene hvor bittavvikene i gruppe C ikke gir rett på vederlagsfri behandling (med unntak av trangstilling) [4].
I 2020 ble det publisert et rundskriv (tidligere kjent som «Det gule heftet») med en revidert liste av tilstandene som inngår i folketrygdens stønad til kjeveortopedisk behandling. Endringene i rundskrivet var basert på en rapport fra Helsedirektoratet fra 2019 hvor bittavvik i gruppe B og C ble vurdert oppimot prioriteringskriteriene for spesialisthelsetjenesten (alvorlighet, nytte og ressurs – i prioritert rekkefølge) [9], og NOTI ble sammenlignet med IOTN og danske- og svenske behandlingsbehovindekser for kjeveortopedi.
I det nye rundskrivet ble ikke gruppe C fjernet (som foreslått i rapporten fra 2017) men supplert med tilleggskriterier som også må dokumenteres for å gi rett på trygderefusjon. For tilstander i gruppe C11-C15 (økt horisontalt overbitt – 6–9 mm), stor plassmangel, invertering, plassoverskudd i fronten, og åpent bitt, ble det innført et tilleggskrav om at pasienten også må ha et funksjonelt avvik, eller en kombinasjon av trangstilling, overbitt og invertering, eller store vansker med psykisk og sosial mestring. I rundskrivet fra Helsedirektoratet, som tannleger og tannpleiere baserer sine henvisninger på, er «store vansker med psykisk og sosial mestring» definert mer eller mindre sirkulært: «Personens bittavvik er sterkt hemmende for psykisk og sosial mestring» [5].
I Danmark og Sverige finnes det også en subjektiv vurdering av tannstilling som kan gi kostnadsfri kjeveortopedisk behandling, men begreper og praksis varierer. Helsemyndighetene i Danmark skiller mellom kjeveortopedisk behandling utført på psykososial og kosmetisk indikasjon [4]. Kjeveortopedisk behandling utført på psykososial indikasjon skal «kunne medvirke til at en persons utseende endres slik at det ikke lengre anses for å være invalidiserende». Ved behandling på psykososiale grunnlag må det foreligge veldokumenterte problemer med utseendet pga. tannstillingen, f.eks. henvisning fra psykolog/psykiater [4]. I Sverige er behandlingsbehovs-indeksene bestemt på landstingnivå (tilsvarende fylkesnivå). Her finnes det innslag av subjektive vurderinger, som for eksempel i Skåneindekset, hvor bittet må være «estetiskt störande» [4].
På bakgrunn av innføringen av en subjektiv vurdering i refusjonssystemet for kjeveortopedi, samt mangelen på en tydelig definisjon av begrepet «store vansker med psykisk og sosial mestring», var studiens mål å undersøke hvordan tannpleiere, tannleger og kjeveortopeder 1) kartlegger og 2) forstår dette begrepet, samt 3) hva de synes om endringene i refusjonssystemet.
Metode
Oppsummering
Studien benyttet en «mixed method» tilnærming. Fokusgrupper med tannhelseprofesjonene dannet grunnlaget for utarbeiding av spørreundersøkelsen. Spørreundersøkelsen ble distribuert digitalt til kjeveortopeder, og offentlige tannleger og tannpleiere, ved hjelp av Fylkestannhelsesjefer og Norsk Kjeveortopedisk Forening via Nettskjema. En oppsummering av metoden er presentert i figur 1.
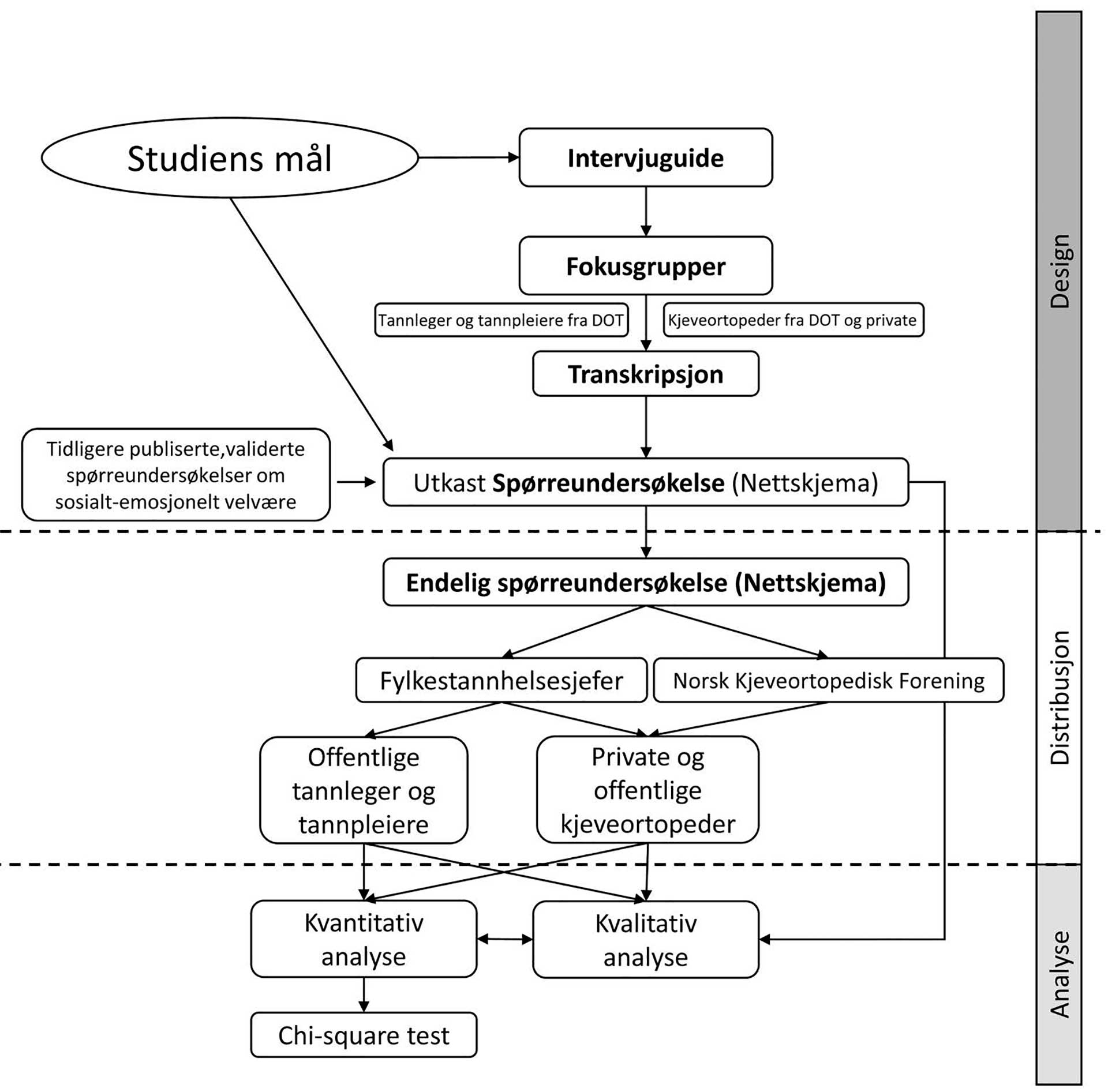
Figur 1. Flytskjema som viser studiens design, distribusjon og analyse.
Fokusgrupper
Det var planlagt å gjennomføre tre fokusgrupper med 5–8 personer bestående av 1) Tannleger og tannpleiere fra Universitetstannklinikken i Tromsø, 2) kjeveortopeder fra Tannhelsetjenestens kompetansesenter for Nord-Norge (TkNN) og private praksiser i Tromsø, og 3) tannleger og tannpleiere fra offentlige tannklinikker i Tromsø tannhelsedistrikt. Invitasjon til å delta i fokusgruppene ble formidlet via lederne for UTK, TkNN og overtannlegen i Tromsø tannhelsedistrikt. Private kjeveortopeder i Tromsø ble invitert via e-post. På grunn av få påmeldte, ble gruppe 1 og 3 slått sammen til én fokusgruppe.
Det ble gjort lydopptak av fokusgruppene. Da lydopptak regnes som personsensitive opplysninger, ble det søkt om og innvilget godkjennelse (meldeskjema 212180) til å gjennomføre prosjektet fra Norsk Senter For Forskningsdata (NSD). Lydopptakene ble transkribert som intelligent verbatim transkripsjon (som utelater informasjon irrelevant for sammenhengen) og anonymisert ved at deltakere i fokusgruppen fikk tall- og bokstavkoder. Lydopptakene ble oppbevart på en kryptert minnepenn, og slettet etter at transkripsjonen var gjennomført. Signerte samtykkeskjemaer ble samlet inn før gjennomføringen av fokusgruppene. Fokusgruppene ble ledet av en ordstyrer med erfaring fra fokusgruppediskusjoner, med bruk av en samtaleguide, med tema relatert til studiens målsettinger.
Spørreundersøkelse
Et utkast på spørreundersøkelsen ble utformet i henhold til «god-praksis»-retningslinjene fra Nettskjema før fokusgruppene ble gjennomført. Spørsmålsformuleringer fra det validerte spørreskjemaet Child Oral Health Impact Profile (COHIP Child’s version) inngikk i utkastet [10]. Spørreundersøkelsen ble revidert og supplert med nye spørsmål etter resultatene fra fokusgruppene. Spørsmålsformuleringene var utformet for ikke å innhente personsensitive opplysninger. Den endelige spørreundersøkelsen ble distribuert via Nettskjema. Alle landets fylkestannhelsesjefer og lederen av Norsk Kjeveortopedisk Forening ble kontaktet med forespørsel om å distribuere en lenke til spørreundersøkelsen. Purringer ble sendt til fylkestannhelsesjefer som ikke svarte.
Statistikk
Statistiske analyser ble gjennomført med SPSS versjon 28.0.0.0 (IBM). Håndtering av rådata og visualisering av data ble utført med Excel 365 versjon 2111 (Microsoft). Chi-kvadrat statistikk ble utført for å måle forskjellen mellom faktisk og forventet teller for kjønn og svar fra de ulike tannhelseprofesjonene (med signifikansnivå satt til 0.05).
Datatilgjenglighet
Rådata fra spørreundersøkelsen og transkripsjoner kan fås ved å kontakte korresponderende forfatter.
Resultater
Respondenter
Spørreundersøkelsen ble distribuert til alle kjeveortopeder i Norsk Kjeveortopedisk Forening samt alle tannleger/tannpleiere i den offentlige tannhelsetjenesten i alle landets fylker med unntak av Oslo, Vestfold og Telemark, og Agder fylkeskommune. Oversikt over svarprosent, kjønn og yrkeserfaring for respondenter er presentert i tabell 1. I snitt brukte respondentene 13 minutter på undersøkelsen. Det ble ikke funnet signifikante forskjeller mellom besvarelsene fra menn og kvinner for noen av yrkesgruppene. Alle resultatene ble derfor analysert under ett.
Hvilken yrkes-gruppe tilhører du? |
Svar |
Inviterte |
Svarprosent |
||
Tannlege |
206 |
1028 |
20,0 |
||
Tannpleier |
101 |
468 |
21,6 |
||
Kjeveortoped |
69 |
230 |
30,0 |
||
Hvor mange års arbeidserfaring har du i oppgitte yrke? |
5 år eller mindre |
mellom 5 og 10 år |
fra 10 til 15 år |
Mer enn 15 år |
|
Tannlege |
24,7 |
22,8 |
8,8 |
43,7 |
|
Tannpleier |
26,7 |
15,9 |
11 |
46,5 |
|
Kjeveortoped |
17,3 |
24,6 |
13 |
44,9 |
|
Hva er ditt kjønn? |
Mann |
Kvinne |
Ikke avkrysset |
||
Tannlege |
21,8 |
76,2 |
1,9 |
||
Tannpleier |
0 |
0 |
100 |
||
Kjeveortoped |
50,7 |
49,3 |
0 |
Faktorer som vektlegges ved fastsettelse av vansker med psykisk og sosial mestring
Mellom 50–89 % av respondentene ville i svært stor eller stor grad vektlegge utsagnene, mens 20–40 % ville i liten eller ingen grad vektlegge dem (figur 2). Utsagn fra foreldrene ble i noe mindre grad vektlagt sammenlignet med utsagn fra pasienten. Utsagnet fra foreldrene og pasientene som flest respondenter ville vektlagt i svært stor grad var knyttet til om pasienten opplevde mobbing/ertes på skolen på grunn av tannstillingen (54,8 % respektive 67,5 %).
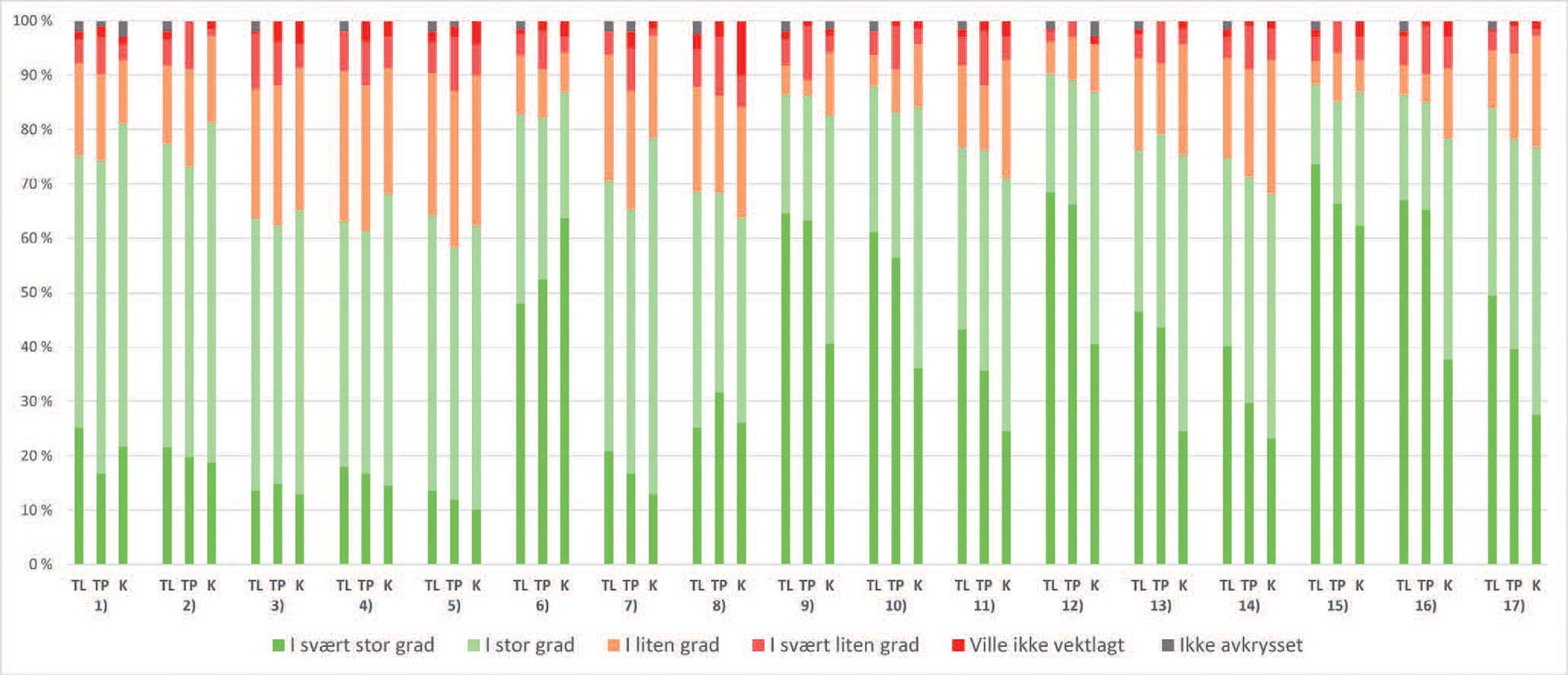
Figur 2. Spørsmål knyttet til hvilke faktorer som vektlegges ved fastsettelse av store vansker med psykisk og sosial mestring.
Forkortelser: TL = tannleger, TP = tannpleiere, K = Kjeveortopeder. Det var ingen signifikante forskjeller mellom yrkesgruppene (Pearson Chi-Square (asymp. sig.) ≤ 0.05 for diktomiserte variabler (grønne og røde nyanser)).
1. Foreldrene sier pasienten har store psykiske og sosiale mestringsproblemer på grunn av tannstillingen sin
2. Foreldrene sier pasienten har vært trist og lei seg på grunn av tannstillingen
3. Foreldrene sier pasienten har vært bekymret eller nervøs på grunn av tannstillingen
4. Foreldrene sier pasienten føler seg annerledes på grunn av tannstillingen
5. Foreldrene sier pasienten føler seg bekymret for hva andre synes om pasienten på grunn av tannstillingen
6. Foreldrene sier at pasienten mobbes, kalles navn eller ertes på skolen på grunn av tannstillingen
7. Foreldrene sier pasienten er flau over tannstillingen sin
8. Foreldrene sier pasienten behandles annerledes på grunn av tannstillingen sin
9. Pasienten sier hen har store psykiske og sosiale mestringsproblemer på grunn av tannstillingen sin
10. Pasienten sier hen har vært trist og lei seg på grunn av tannstillingen
11. Pasienten sier hen har vært bekymret eller nervøs på grunn av tannstillingen
12. Pasienten sier hen ikke smiler eller ler på grunn av tannstillingen
13. Pasienten sier hen føler seg annerledes på grunn av tannstillingen
14. Pasienten sier hen føler seg bekymret for hva andre synes om hen på grunn av tannstillingen
15. Pasienten sier at hen mobbes, kalles navn eller ertes på skolen på grunn av tannstillingen
16. Pasienten sier hen ikke liker å snakke på grunn av tannstillingen
17. Pasienten sier hen er flau over tannstillingen sin
Henvisningspraksis og ansvar for fastsettelse av trygderefusjonsrettigheter
Det var signifikant flere kjeveortopeder som noen ganger/alltid benytter andre fagpersoner for å fastslå om pasienter har store vansker med psykisk og sosial mestring i forbindelse med bittavvik (tabell 2). På svaralternativet «andre» ble kollegaer, kjeveortopeder, pasientens allmenntannlege, BUP, psykiatrisk sykepleier og sosionom oppgitt.
Yrkesgruppene hadde ulik oppfatning av hvem som har hovedansvaret for å gjøre vurderingen av psykisk og sosial mestring i forbindelse med bittavvik (tabell 2). 41,3 % av tannlegene og 33 % av tannpleierne mente at henvisende tannhelsepersonell har hovedansvaret, mens 40,6 % av kjeveortopedene mente de har hovedansvaret. Rundt ¼ av alle respondentene var usikre på hvem som har hovedansvaret, uavhengig av yrkesgruppe.
1) Hvor ofte bruker du andre fagpersoner (ikke-odontologiske) for å fastslå om pasienter har store vansker med psykisk og sosial mestring i forbindelse med bittavvik tilhørende innslagspunkt 8C11-15. |
Noen ganger |
Alltid |
Aldri |
Ikke avkrysset |
|||
Tannlege |
11,2 |
0 |
87,4 |
1,5 |
|||
Tannpleier |
10,9 |
0 |
89,1 |
0 |
|||
Kjeveortoped |
21,7 |
1,4 |
76,8 |
0 |
|||
2) Hvilke fagpersoner bruker du for å fastslå om pasienter har store vansker med psykisk og sosial mestring i forbindelse med bittavvik tilhørende innslagspunkt 8C11-15? *, ** |
Fastlege |
Helsesøster |
Psykolog |
Psykiater |
Lærer |
Andre |
|
Tannlege |
39,3 |
39,3 |
25 |
3,6 |
35,7 |
10,7 |
|
Tannpleier |
33,3 |
44,4 |
0 |
0 |
11,1 |
22,2 |
|
Kjeveortoped |
50 |
37,5 |
31,3 |
0 |
25 |
18,8 |
|
3) Hvem anser du har hovedansvaret for å gjøre vurderingen om en pasient har store vansker med psykisk og sosial mestring i forbindelse med bittavvik tilhørende innslagspunkt 8C11-15. |
Henvisende tannlege/ tannpleier |
Kjeveortoped |
Annet helsepersonell |
Usikker/vet ikke |
Ikke avkrysset |
||
Tannlege |
41,3 |
24,8 |
8,7 |
23,8 |
1,5 |
||
Tannpleier |
33 |
32 |
8 |
27 |
0 |
||
Kjeveortoped |
21,7 |
40,6 |
13 |
23,2 |
1,4 |
* Prosent av fagpersoner som noen ganger eller alltid henviser videre
** Flere kryss var mulig per svar
Praksis knyttet til fastsettelse av trygderefusjon
Det var generelt samsvar i hvordan yrkesgruppene besvarte spørsmålene knyttet til fastsettelsen av trygderefusjon (figur 3). Utsagn der signifikant flere kjeveortopeder var svært enig eller enig i utsagnet, sammenlignet med de andre yrkesgruppene, var hvorvidt 1) de diskuterte fastsettelse av vansker med psykisk og sosial mestring med sine kollegaer, 2) om de grundig journalførte grunnlaget for sin vurdering, samt 3) om de hadde nok tid til å bedømme psykisk og sosial mestring.
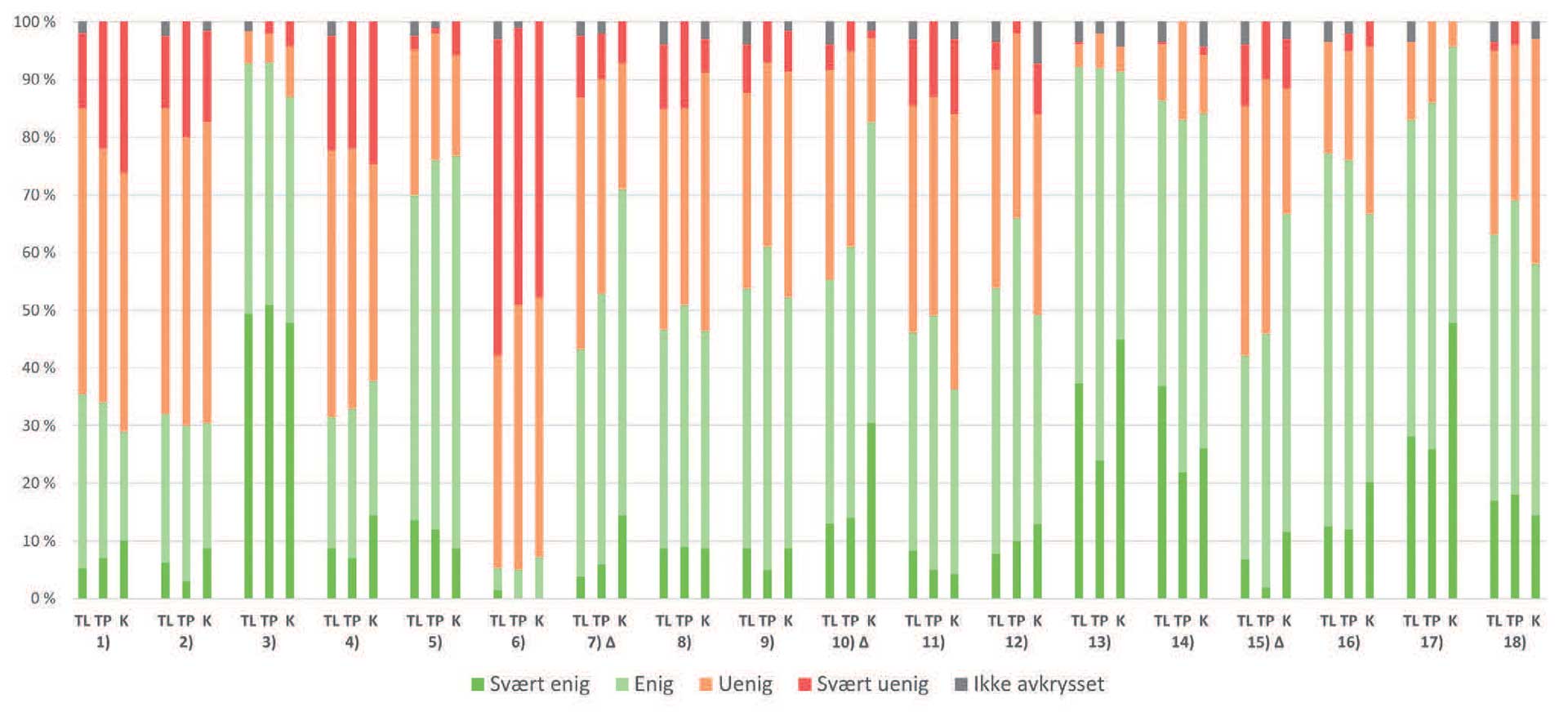
Figur 3. Spørsmål/påstander knyttet til fastsettelse av trygderefusjon.
Forkortelser: TL = tannleger, TP = tannpleiere, K = Kjeveortopeder. Spørsmål hvor det er signifikante forskjeller mellom yrkesgruppene er markert med ∆ (Pearson Chi-Square (asymp. sig.) ≤ 0.05 for diktomiserte variabler (grønne og røde nyanser)).
1. Jeg spør mine pasienter direkte om de har store vansker med psykisk og sosial mestring
2. Jeg spør foreldrene til mine pasienter direkte om barnet deres har store vansker med psykisk og sosial mestring
3. Jeg stiller åpne spørsmål rundt tannstilling og bitt for å identifisere om pasienten har store vansker med psykisk og sosial mest ring i forbindelse med bittavvik
4. Jeg informerer foreldre/pasienten om at de mister trygderefusjonen fordi du ikke anser at pasienten har store vansker med psykisk og sosial mestring (på grunn av bittet) i tilfeller pasienten har ett objektivt behandlingsbehov tilhørende gruppe C (uten noen funksjonelle avvik)
5. Jeg opplever at det er samsvar mellom pasientens subjektive problem og det objektive innslagspunktet som pasienten tilhører (for eksempel overbitt over 6 mm, invertering etc.)
6. Jeg opplever at pasienter og foresatte er klar over innslagspunktet om psykisk og sosial mestring, og at de misbruker dette for å få refusjon.
7. Jeg diskuterer ofte med mine kolleger hvordan jeg skal vurdere psykiske og sosiale mestringsproblemer hos mine pasienter ∆
8. Jeg opplever ofte at språkproblemer gjør at det er vanskelig å vurdere psykiske og sosiale mestringsproblemer
9. Jeg opplever ofte at kulturelle forskjeller gjør det vanskelig å vurdere psykiske og sosiale mestringsproblemer
10. Jeg journalfører grundig hva som ligger til grunn for min vurdering av psykiske og sosiale mestringsproblemer hos mine pasienter ∆
11. Jeg opplever at jeg gjør pasienter og foresatte bevisst på utseende når jeg gjør min vurdering av psykiske og sosiale mestringsproblemer
12. Jeg har ikke endret min henvisningspraksis/behandlingspraksis for pasienter i gruppe 8C etter introduksjonen av innslagspunktet om store vansker med psykisk og sosial mestring, da jeg gjorde en slik vurdering før rundskrivet ble endret
13. Jeg opplever at det er personavhengig om pasienter er åpen rundt egne tanker vedrørende tannstilling og selvfølelse
14. Jeg opplever at det er vanskelig fastslå om de psykiske og sosiale mestringsproblemene til pasienten skyldes bittavvik eller andre faktorer som ikke har noe med bittet å gjøre
15. Jeg opplever at jeg har god nok tid avsatt ved undersøkelser til å bedømme psykisk og sosial mestring i forbindelse med bittavvik hos mine pasienter ∆
16. Jeg opplever at psykiske og sosiale mestringsproblemer på grunn av tannstilling er nært tilknyttet alderen til pasienten
17. Jeg opplever at tannstilling har stor innflytelse på livskvalitet og oral helse
18. Jeg opplever at avsatt tid har innvirkning på hvorvidt pasienter åpner seg vedørende tannstilling og selvfølelse (terapeutisk allianse)
Forståelse og fastsettelse av psykisk og sosial mestring
På spørsmålet om hvilken grad respondentene føler seg kompetent til å vurdere psykisk og sosial mestring i forbindelse med bittavvik, svarte cirka 20 % av de henvisende og 16 % av kjeveortopedene i stor eller svært stor grad. Omtrent halvparten av respondentene svarte i liten eller svært liten grad på det samme spørsmålet (figur 4). Cirka ¼ av alle respondentene, uavhengig av yrkesgruppe, oppga at de i liten eller i svært liten grad var sikre på sin vurdering når de benyttet tilleggskriteriet psykisk og sosial mestring. Det var statistisk signifikant flere tannpleiere som i stor eller svært stor grad oppga å forstå begrepet psykisk og sosial mestring. I alle yrkesgruppene var det færre en 15 % som i stor eller svært stor grad var fornøyd med veilederen i rundskrivet. En betydelig andel svarte nøytral på spørsmålene knyttet til figur 4.
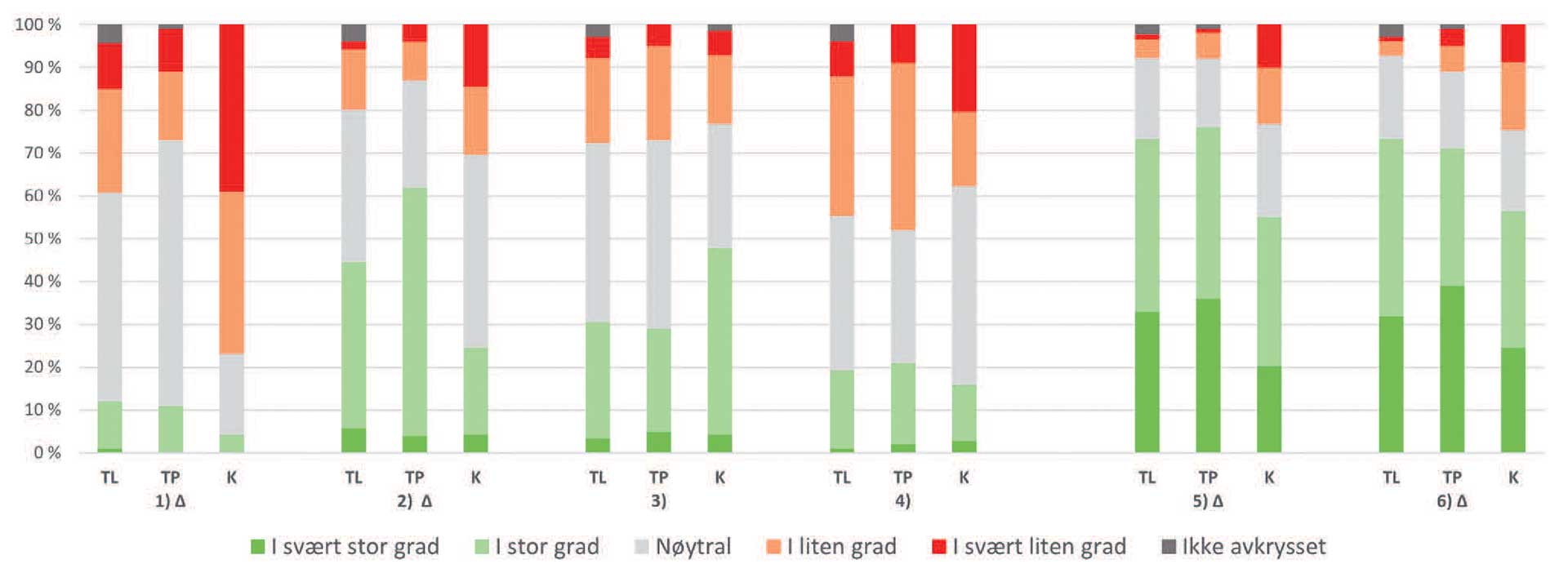
Figur 4. Spørsmål/påstander knyttet til rundskrivet/regelverket som omhandler fastsettelsen av psykisk og sosial mestring.
Forkortelser: TL = tannleger, TP = tannpleiere, K = Kjeveortopeder. Spørsmål hvor det er signifikante forskjeller mellom yrkesgruppene er markert med ∆ (Pearson Chi-Square (asymp. sig.) ≤ 0.05 for diktomiserte variabler (grønn og røde nyanser og grå)).
1. I hvilken grad er du fornøyd med veilederen (som beskrevet i rundskrivet) for å avgjøre om pasienter har store vansker med psykisk og sosial mestring i forbindelse med bittavvik? ∆
2. I hvilken grad føler du at du forstår begrepet psykisk og sosial mestring? ∆
3. I hvor stor grad er du sikker på vurderingen du gjør når du krysser av for/utløser HELFO-refusjon på grunn av at pasienter har store vansker med psykisk og sosial mestring i forbindelse med bittavvik tilhørende innslagspunkt 8C11-15.
4. I hvilken grad føler du deg kvalifisert/kompetent for å gjøre vurderingen om pasienter har store vansker med psykisk og sosial mestring i forbindelse med bittavvik tilhørende innslagspunkt 8C11-15?
Hvis store vansker med psykisk og sosial mestring fortsatt vil være et inklusjonskriterie for å få refusjon under gruppe 8C11-15, i hvilken grad ville følgende tiltak gjort refusjonssystemet bedre:
5. Kliniske eksempler i veilederen/rundskrivet for hva som kvalifiserer som store vansker med psykisk og sosial mestring på grunn av bittavvik ∆
6. Standardisert spørreskjema med poeng-sum som angir om pasienten kan anses å ha store vansker med psykisk og sosial mestring (på grunn av tannstilling) ∆
Kvalitative funn
Hovedfunnene fra fokusgruppediskusjonene var at tannhelsepersonell syntes det var vanskelig å forstå hva som menes med psykisk og sosial mestring, og etterlyste kriterier i rundskrivet for å gjøre vurderingen. Eksempel på utsagn fra fokusgruppene: «Hva innebærer egentlig terminologien som er blitt brukt i punktet?», «Jeg kjenner meg ikke kvalifisert for å gjøre vurderingen om pasienten har det; det er ikke mitt arbeidsfelt. Jeg kan forstå om en bittfeil er plagsom, men har vansker med å definere hvem som faller inn under denne gruppen. Definisjonen syns jeg er litt for voldsom». De fleste oppga at de kartlegger psykisk og sosial mestring med åpne spørsmål til pasient og foreldre. Faktorer som ble spesielt vektlagt av deltakerne i fokusgruppene var ubehag ved smiling og mobbing på grunn av tannstillingen.
Diskusjon
Hovedfunnene fra denne studien var at tannhelsepersonell vektla ulike faktorer ved kartlegging av vansker med psykisk og sosial mestring i forbindelse med bittavvik. Smilevegring og mobbing på grunn av tannstillingen var faktorene som ble vektlagt mer enn andre faktorer. Kun en liten andel av tannhelsepersonell oppga at de i stor eller svært stor grad føler seg kompetent til å vurdere vansker med psykisk og sosial mestring. Kjeveortopedene var i større grad misfornøyd med veilederen for å avgjøre om pasienten har store vansker med psykisk og sosial mestring sammenlignet med de andre yrkesgruppene.
Studiens begrensninger og analyse av respondenter
Generaliserbarheten av funn fra denne studien bør gjøres med varsomhet på grunn av lav svarprosent, da det ikke var mulig å gjennomføre en ikke-responder analyse, samt at tannhelsepersonell fra Oslo, Vestfold og Telemark, og Agder ikke var med i spørreundersøkelsen. Den kjønnsmessige fordelingen av respondentene er representativ for sysselsatte blant kjeveortopeder og tannleger ifølge tall fra Statistisk sentralbyrå (SSB). Svarprosenten blant tannpleiere må også sies å være representativ for sysselsatte (med hensyn til kjønn), da menn utgjør under 3 % av yrkesaktive tannpleiere i Norge.
Hva vektlegges ved fastsettelse av store vansker med psykisk og sosial mestring
Det er mange faktorer som vektlegges av tannhelsepersonell når vansker med psykisk og sosial mestring i forbindelse med bittavvik kartlegges. Selv om pasientens egne utsagn generelt ble vektlagt i høyere grad enn foreldrenes utsagn, er det tydelig at foreldrene kan ha en betydningsfull rolle ved kartleggingen. Utsagnene som ble vektlagt i svært stor grad av flest respondenter var 1) om pasienten eller foreldrene oppga mobbing på grunn av tannstillingen, 2) hvorvidt pasienten selv rapporterte å ikke smile eller snakke på grunn av tannstillingen, og 3) hvorvidt pasienten oppga å ha store psykiske og sosiale mestringsproblemer på grunn av tannstillingen. Dette gir et inntrykk av hva tannhelsepersonell intuitivt legger i begrepet «psykisk og sosial mestring», men det var en betydelig andel respondenter som i svært liten eller ingen grad ville vektlagt de opplistede utsagnene. Dette kan gi utslag i ulik henvisnings- og behandlingspraksis. Andre faktorer som også kan spille inn ved kartlegging av vansker med psykisk og sosial mestring er pasientens alder, modenhet og evner til å uttrykke seg, tilgjengelig tid, samspillet mellom pasient og behandler, språkforståelse, og kulturforskjeller. Over halvparten av respondentene var enig eller svært enig i, at språkvansker og kulturelle forskjeller vanskeligjør vurderingen av psykisk og sosial mestring. I en -SSB-rapport fra 2019 ble det påpekt at barn med innvandrerbakgrunn i mindre grad enn andre mottar kjeveortopedisk behandling [2]. En subjektiv vurdering knyttet til bittavvik i gruppe C kan tenkes å ytterligere forsterke disse forskjellene.
Psykososiale effekter av bittavvik
Oral helse – definert av Verdens helseorganisasjon (WHO) – omfatter mer enn fraværet av oral patologi: Den inneholder også en sosial dimensjon hvor fraværet av ubehag ved smiling og sosiale interaksjoner er av stor betydning for den orale helsen [11]. Helsedirektoratet definerer akseptabel oral helse som at brukeren «ikke har smerter, ubehag eller alvorlige lidelser i munnhulen», «har tilfredsstillende tyggefunksjon», samt «kan kommunisere og ha sosial omgang uten problemer som skyldes tennene» [12]. I lys av disse definisjonene har bittavvik en viktig rolle for oral helse. Rundt 90 % av respondentene i denne studien er enig eller svært enig i at tannstilling har stor innflytelse på livskvalitet og oral helse. En systematisk oversiktsartikkel fra 2015 konkluderte med at det finnes sterk evidens for at bittavvik (inkludert bittavvik i gruppe C) påvirker oral helse-relatert livskvalitet negativt [13]. I en studie fra 2022 oppga halvparten av ungdommer som bedrev selvskading at de gjorde dette på grunn av ansikt- og bitt-karakteristikker som trangstilling, tannluker og overbitt [14]. Dog, forskningslitteraturen er ikke entydig på den langsiktige nytten av kjeveortopedisk behandling [15].
I forbindelse med bittavvik og livskvalitet er det bare dokumentert en svak, inkonsistent relasjon mellom alvorligheten av bittavvik og effekten på livskvalitet [16]. Det noen anser for å være et kosmetisk bittavvik, kan for andre være av stor betydning for livskvalitet. Forskjellen mellom en kosmetisk behandling og estetisk behandling (også kalt medisinsk begrunnet kosmetisk behandling) er viktig å kunne, da den offentlige helsetjenesten i Norge ikke dekker kosmetiske behandlinger som ikke er medisinsk begrunnet, samt at kosmetisk behandling siden 2021 har blitt moms-pliktig [17]. Skillet mellom begrepene ble nylig belyst i Tannlegetidende [18]. Et viktig poeng er at plager som pasienten tar opp, uten påvirkning fra tannhelsearbeideren, vil kunne gi opphav til en kosmetisk behandling som er medisinsk/odontologisk begrunnet. I så måte bør kartleggingen av vansker med psykisk og sosial mestring knyttet til bittavvik skje uten at pasientens oppfatning av eget bitt/utseende påvirkes. Resultatene fra spørreundersøkelsen er tvetydig hvorvidt kartleggingen gjøres i tråd med dette. Rundt 90 % av alle var enig eller svært enig i påstanden om at de stilte åpne spørsmål rundt bittavvik, men cirka 30 % var enig eller svært enig i påstanden om at de spurte pasienten/foreldrene direkte om store vansker med psykisk og sosial mestring. Det er tankevekkende at nesten halvparten av de henvisende, og drøyt en tredjedel av kjeveortopedene, var enig eller svært enig i at de opplevde at de gjorde pasientene mer bevisst på utseendet ved kartlegging av vansker med psykisk og sosial mestring knyttet til bittavvik. Disse resultatene kan indikere at et strengt formulert subjektivt kriterium medfører en risiko for å sykeliggjøre det som i utgangspunktet var et uproblematisk bittavvik for pasienten.
Ansvaret for refusjon og journalføring
Det var ulik oppfatning av hvem som har hovedansvaret for å gjøre vurderingen av psykisk og sosial mestring i forbindelse med bittavvik. Cirka ¼ av respondentene var usikre eller visste ikke hvem som har dette ansvaret, mens over halvparten av kjeveortopedene krysser av for andre yrkesgrupper enn seg selv. Helsedirektoratets rundskriv presiserer tydelig at «spesialisten [kjeveortopeden] anses faglig hovedansvarlig overfor folketrygden, herunder for at krav om godtgjørelse er i samsvar med gjeldende regelverk og takstbestemmelser» [5].
At kjeveortopedene har, og føler, et større ansvar enn de andre yrkesgruppene reflekteres delvis i hvordan de har svart på en del spørsmål. Kjeveortopedene er i signifikant større grad enn tannpleiere/tannleger enig eller svært enig i påstanden om at de diskuterer fastsettelsen av psykisk og sosial mestring med sine kolleger og journalfører grundig hva som ligger til grunn for vurderingen. Tannpleiere og tannleger har ofte fulgt pasienter regelmessig over en lengre periode. En utfyllende beskrivelse i henvisningen om hva som ligger til grunn for bruken av tilleggskriteriet «vansker med psykisk og sosial mestring» kan gi kjeveortopedene et bedre beslutningsgrunnlag for å bruke kriteriet.
Om selve rundskrivet
Rundskrivet definerer store vansker med psykisk og sosial mestring som: «Personens bittavvik er sterkt hemmende for psykisk og sosial mestring» [5]. Under 10 % i alle yrkesgrupper oppgir at de i stor grad var fornøyd med veilederen for å avgjøre om pasienten har vansker med psykisk og sosial mestring. Over 50 % av tannlegene og tannpleierne svarte nøytral på spørsmålet. Hva svaret nøytral betyr er åpent for tolkning, men basert på fokusgruppene og fritekstsvar kan det bety at de ikke bruker innslagspunktet og/eller ikke har lest rundskrivet. Det kan også indikere at de verken er enig/uenig i påstanden. Nesten 8 av 10 kjeveortopeder var i liten eller svært liten grad fornøyd med veilederen. Den høye andelen misfornøyde kjeveortopeder kan kanskje forklares med at de står juridisk ansvarlig for at krav om godtgjørelse er i samsvar med et kriterium de ikke føler seg kompetent til å vurdere. Kun 20 % av tannhelsepersonell oppga at de i stor grad følte seg kvalifisert og kompetent til å vurdere om pasienter har store vansker med psykisk og sosial mestring i forbindelse med bittavvik. Det er problematisk at nesten 9 av 10, uavhengig av profesjon, var enig eller svært enig i at det er vanskelig å fastslå om vansker med psykisk og sosial mestring er knyttet til bittet.
Hvordan kan dagens ordning forbedres?
Resultatene i denne studien indikerer at dagens refusjonsordning kan forbedres. Mulige tiltak kan være å 1) utvikle et standardisert spørreskjema for å kartlegge psykisk og sosial mestring, 2) benytte andre profesjoner for å vurdere psykisk og sosial mestring, 3) omdefinere det subjektive kriteriet, eller 4) fjerne innslagspunktet «store vansker med psykisk og sosial mestring».
Tre-fjerdedeler av de henvisende, og litt over halvparten av kjeveortopedene, anså at å bruke validerte og standardiserte spørreskjema for å kartlegge vansker med psykisk og sosial mestring ville forbedre refusjonssystemet. Det finnes allerede spørreskjemaer som kunne tenkes brukt i enten modifisert eller delvis form [10]. Et spørreskjema kunne gitt en mer rettferdig og transparent identifisering av pasienter som bør gis behandling på psykososial indikasjon (med trygderefusjon).
I Helsepersonell-loven, § 4, står det «Dersom pasientens behov tilsier det, skal yrkesutøvelsen skje ved samarbeid og samhandling med annet kvalifisert personell». Siden svært få av respondentene følte seg kvalifisert til å vurdere psykisk og sosial mestring i forbindelse med bittavvik, kan det fremstå som en god løsning å introdusere krav om dokumentasjon fra kvalifisert personell. En ordning med obligatorisk psykologisk utredning, kan være problematisk av flere årsaker. For det første, vil en slik løsning øke presset på en sektor med manglende (og varierende) kapasitet [19]. Prioriteringsveilederen fra Helsedirektoratet om psykisk helsevern for barn og unge gir for øvrig ikke rom for å prioritere oppgaver med å utrede hvorvidt barn har mestringsproblemer knyttet til bittavvik [20]. Psykiatriske diagnoser har også strenge kriterier og retningslinjer tilknyttet fastsettelsen. Uten en entydig definisjon eller konkrete kriterier knyttet til fastsettelse, kan tolkningen av begrepet blant psykologer/psykiatere være like varierende som hos tannhelsepersonell.
Ordlyden i tilleggskriteriet «store vansker med psykisk og sosial mestring» er lite knyttet til hverdagen til tannhelsepersonell. WHOs eller Helsedirektoratets egen definisjon på akseptabel oral helse vil til sammenligning sannsynligvis være mer intuitivt å bruke og forholde seg til for tannhelsepersonell (henholdsvis «fraværet av ubehag ved smiling, snakking og sosiale interaksjoner» og «kan kommunisere og ha sosial omgang uten problemer som skyldes tennene»). For øvrig, tilleggskriteriet «store vansker med psykisk og sosial mestring» fremstår som strengere formulert enn om WHOs eller Helsedirektoratets egen definisjon på oral helse skulle vært lagt til grunn for hva som bør gi rett på refusjon/gratis tannbehandling.
En studie har vist en god overenstemmelse i diagnostisering knyttet til HELFO-gruppene (A–C) mellom tannleger, tannpleiere og kjeveortopeder [6]. Introduksjonen av den subjektive vurderingen i refusjonssystemet kan imidlertid være en kilde til dårligere overenstemmelse i behandlings- og henvisningsgrunnlag. Tall fra Helsedirektoratet viser at utbetalinger knyttet til innslagspunkt C11-15b (psykisk og sosial mestring) utgjør mindre enn 7 % av alle utbetalinger knyttet til gruppe C i 2021 og mindre enn to prosent av alle utbetalinger knyttet til kjeveortopedi. Usikkerheten knyttet til fastsettelsen av vansker med psykisk og sosial mestring, samt at innslagspunktet benyttes i liten grad, stiller spørsmålet om det subjektive tilleggskriteriet bør fjernes.
Konklusjon
Tannhelsepersonell legger ulike faktorer til grunn ved kartlegging av vansker med psykisk og sosial mestring på grunn av bittavvik. Faktorene som blir vektlagt mest er hvorvidt pasienten/foreldrene oppgir mobbing på grunn av bittet og om pasienten oppgir å ikke smile. En betydelig andel av tannhelsepersonell angir at de ikke føler seg kompetent til å vurdere, eller forstår begrepet, vansker med psykisk og sosial mestring. Dette kan medføre at noen barn og unge med bittavvik i gruppe C ikke får et likeverdig tilbud om henvisning og kjeveortopedisk behandling med refusjon. Funnene i studien indikerer at tilleggskriteriet knyttet til psykisk og sosial mestring bør revideres. Pasientperspektivet knyttet til tilleggskriteriet psykisk og sosial mestring bør utredes i fremtidige studier.
Takk
En stor takk rettes til alle tannleger, tannpleiere og kjeveortopeder som har bidratt til å belyse artikkelens tema. En stor takk rettes også til leder av Norsk Kjeveortopedisk Forening og alle fylkestannhelsesjefene som har bidratt med å distribuere spørreundersøkelsen som dannet grunnlaget for studien.
Referanser
Helsedirektoratet. Forslag til prioritering av bittavvik som inngår i folketrygdens stønad til kjeveortopedi. Rapp IS-2862. 2019;
Ekornrud T, Skjøstad O, Texmon I. Tannregulering blant barn og unge: En analyse av behandlingsforløp og sosioøkonomiske forskjeller (2019/27). 2019;1–64. [https://www.ssb.no/helse/artikler-og-publikasjoner/_attachment/398789?_ts=16d7296cec8]
Helsedirektoratet. Analyse av stønadsutbetalingene til tannbehandling ved tilstander som omfattes av forskriftens punkt 8 Bittanomalier. IS-2280. 2014;1–63.
Helsedirektoratet. Kjeveortopedi – kriterier for stønadsberettiget behandling. IS-2653. 2017; 1–59.
Helsedirektoratet. Rundskriv til folketrygdloven § 5-6, § 5-6 a og § 5-25 – Undersøkelse og behandling hos tannlege og tannpleier for sykdom og skade. 2020; 1–18.
Kjølestad L, Espeland L, Vadevska-Radunovic V. Henvisningsrutiner for kjeveortopedisk behandling : I hvilken grad er det samsvar mellom henviserens og kjeveortopedens diagnose? [Masteroppgave]. Univ i Oslo. 2016; 1–27. [https://www.duo.uio.no/handle/10852/51668?show=full]
Espeland L V., Ivarsson K, Stenvik A. A new Norwegian index of orthodontic treatment need related to orthodontic concern among 11‐year‐olds and their parents. Community Dent Oral Epidemiol. 1992; 20(5): 274–9.
Helse- og omsorgsdepartementet. Forskrift om stønad til dekning av utgifter til undersøkelse og behandling hos tannlege og tannpleier for sykdom (hjemmel i lov nr. 19 om folketrygd (folketrygdloven) § 5-6). 2020.
Norges offentlige utredninger. Det viktigste først (NOU 2018: 16). 2018. 9–12 p.
Broder HL, Wilson-Genderson M. Reliability and convergent and discriminant validity of the Child Oral Health Impact Profile (COHIP Child’s version). Community Dent Oral Epidemiol. 2007;35(SUPPL. 1):20–31.
World Health Organization. Oral Health definition [Internet]. Available from: https://www.euro.who.int/en/health-topics/disease-prevention/oral-health#:~:text=Oral health is essential to,speaking and psychosocial well-being.
Helsedirektoratet. God klinisk praksis i tannhelsetjenesten – en veileder i bruk av faglig skjønn ved nødvendig tannbehandling. IS-1589. 2011; 7. [
Dimberg L, Arnrup K, Bondemark L. The impact of malocclusion on the quality of life among children and adolescents: A systematic review of quantitative studies. Eur J Orthod. 2015; 37(3): 238–47.
Al-Bitar ZB, Sonbol HN, Al-Omari IK, Badran SA, Naini FB, AL-Omiri MK, et al. Self-harm, dentofacial features, and bullying. Am J Orthod Dentofac Orthop. 2022; 162(1): 80-92.
Shaw WC, Richmond S, Kenealy PM, Kingdon A, Worthington H. A 20-year cohort study of health gain from orthodontic treatment: Psychological outcome. Am J Orthod Dentofac Orthop. 2007; 132(2): 146–57.
Närhi L, Tolvanen M, Pirttiniemi P, Silvola A-S. Malocclusion severity and its associations with oral health-related quality of life in an adult population. Eur J Orthod. 2022; 44(4): 377-84
LOV-2020-12-21-168. Lov om endringer i merverdiavgiftsloven. 2021.
Dyvi EB. Kosmetisk, etisk estetisk - hold tunga rett i munnen. Nor Tannlegeforen Tid. 2021; 131(9): 2021.
Riksrevisjonen. Riksrevisjonens undersøkelse av psykiske helsetjenester. Dokument 313, ISBN 978-82-8229-511-6. 2021;
Helsedirektoratet. Psykisk helsevern for barn og unge – Prioriteringsveileder. 2015;1–28.
English summary
How do dental health professionals chart and understand the concept of “major difficulties with mental and social coping” related to malocclusions?
Nor Tannlegeforen Tid. 2022; 132: 1016-26.
In 2020, a subjective assessment was introduced in the reimbursement system for orthodontic treatment in Norway. The aim of the study was to investigate how dental health personnel chart and understand the term “major difficulties with with psychological and social coping” in relation to malocclusions, as well as to investigate what they think of the changes to the reimbursement system.
The study used a “mixed method” approach (focus groups and questionnaires). Digital questionnaires were distributed to dentists, dental hygienists, and orthodontists employed in the public dental health service, as well as private practicing orthodontists.
The response rate was approximately 20% for dentists and dental hygienists, and 30% for orthodontists. Dental health personnel emphasize different factors when mapping difficulties with psychological and social coping in relation to malocclusions. Bullying and smile aversion were the two most important factors that were emphasized. Approximately 10% of the dental health professionals were satisfied with the guidelines on how to assess whether the patient has difficulties with psychological and social coping linked to malocclusions. More than 70% of the orthodontists were dissatisfied with the guidelines. Less than 1/4 of the orthodontists stated that they understand the concept, or feel competent to evaluate, psychological and social coping. The figures were somewhat higher for referring dental health personnel. Varying interpretation of the concept psychological and social coping may imply that young people with malocclusions in group C (with 40% reimbursement) do not receive an equal offer of referral and orthodontic treatment with reimbursement.
Korresponderende forfatter: Bo Wold Nilsen, Institutt for klinisk odontologi, UiT Norges arktiske universitet, Postboks 6050 Langnes, 9037 Tromsø. E-post: bo.w.nilsen@uit.no
Akseptert for publisering 22.9. 2022
Artikkelen er fagfellevurdert
MeSH: Orthodontics; Index of Orthodontic Treatment Need; Health Services Needs and Demand; Quality of life
Nilsen BW, Sara A, Johnsen JAK, Myrlund R, Sjögren A. Hvordan kartlegger og forstår tannhelsepersonell begrepet «store vansker med psykisk og sosial mestring» i forbindelse med bittavvik? Nor Tannlegeforen Tid. 2022; 132: 1016-26.
